Введение
Настоящая статья представляет собой структурно и визуально адаптированную версию клинических рекомендаций по теме «Криопирин-ассоциированные периодические синдромы у детей», утверждённых Министерством здравоохранения Российской Федерации.
В процессе подготовки материала оригинальный текст не менялся, в целях улучшения навигации и удобства восприятия информации, менялось лишь форматирование. В целях повышения прикладного значения данного материала были удалены разделы, не относящиеся к ежедневной клинической работе специалиста (в частности, приложения А1 [Состав рабочей группы], А2 [методология разработки клинических рекомендаций] и уровни рекомендаций).
Содержательная часть клинических рекомендаций оставлена без изменений: структура, формулировки и клинические положения полностью соответствуют официальному документу.
Список сокращений
- АВЗ – Аутовоспалительные заболевания
- АГ – Артериальная гипертензия
- АЛТ – Аланинаминотрансфераза
- АСТ – Аспартатаминотрасфераза
- АНФ – Антинуклеарный фактор
- АНЦА – Антинейтрофильные цитоплазматические антитела (антитела к цитоплазме нейтрофилов)
- АЦЦП – Антитела к циклическому цитруллинсодержащему пептиду
- ББ – Болезнь Бехчета
- БСВ – Болезнь Стилла взрослых
- ВАШ – Визуальная аналоговая шкала
- ВЗК – Воспалительные заболевания кишечника
- ГИБП – Генно-инженерные биологические препараты (ингибиторы интерлейкина L04AC)
- ГКС – Глюкокортикостероиды
- ГФС – Гемофагоцитарный синдром
- ДНК – Дезоксирибонуклеиновая кислота
- ЖКТ – Желудочно-кишечный тракт
- ЗФМ – Затяжная фебрильная миалгия
- ИЛ – Интерлейкин
- КТ – Компьютерная томография
- КФК – Креатинфосфокиназа
- ЛФК – Лечебная физкультура
- МКБ – Международная статистическая классификация болезней и проблем, связанных со здоровьем
- МРТ – Магнитно-резонансная томография
- НПВП – Нестероидные противовоспалительные и противоревматические препараты (M01A)
- ОРИ – Острая респираторная инфекция
- ПШГ – Пурпура Шенлейна-Геноха
- ПЭТ – Позитронная эмиссионная томография
- РДС – Респираторный дистресс-синдром
- РС – Рассеянный склероз
- РФ – Ревматоидный фактор
- РФП – Радиофармпрепарат
- САА – Сывороточный амилоид А
- СОЭ – Скорость оседания эритроцитов
- СРБ – С-реактивный белок
- СШ – Синдром Шницлера
- сЮА – Системный юношеский артрит (юношеский артрит с системным началом)
- ССЛ – Семейная средиземноморская лихорадка
- УЗИ – Ультразвуковое исследование
- УП – Узелковый полиартериит
- ФК – Функциональный класс
- ФНО – Фактор некроза опухоли
- ХПН – Хроническая почечная недостаточность
- ЦМВ – Цитомегаловирус
- ЭГДС – Эзофагогастродуоденоскопия
- ЭКГ – Электрокардиография
- ЭхоКГ – Эхокардиография
- ЮА – Юношеский артрит
- ЮАС – Ювенильный анкилозирующий спондилоартит
- CINCA – Младенческое мультисистемное воспалительное заболевание
- EUROFEVER – Международный проект по изучению аутовоспалительных заболеваний, созданный в рамках PRINTO
- FCAS – Семейная холодовая крапивница
- FMF – Семейная средиземноморская лихорадка
- HLA-B27 – Антиген В27 главного комплекса гистосовместимости 1 класса
- Ig G, М, А – Иммуноглобулин G, М, А
- HIDS/MKD – Синдром гипериммуноглобулинемии D/синдром дефицита мевалонаткиназы (Hyperimmunoglobulinemia D-syndrome/ Mevalonate Kinase Deficiency syndrome)
- MWS – Синдром Макла-Уэллса
- PFAPA – Синдром PFAPA (Periodic Fever, Aphthous stomatitis, Pharyngitis and Adenitis)
- Per os – Через рот, перорально
- Scl-70 – Негистонный хромосомный белок Scl-70, который представляет собой фермент топоизомеразу I с молекулярной массой 70 кДа
- Тh – Т лимфоциты хелперы
- TRAPS – Периодический синдром, ассоциированный с мутацией рецептора фактора некроза опухолей (TNF-receptor-associated periodic syndrome)
Расшифровка примечаний
- …** – лекарственный препарат, входящий в Перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения
- …# – «сведения о способе применения лекарственного препарата и дозе, длительности его приема с указанием ссылок на клинические исследования эффективности и безопасности применяемого режима дозирования при данном заболевании либо ссылок на соответствующие источники литературы в случае если тезис-рекомендация относится к лекарственному препарату для медицинского применения, используемому в не соответствии с показаниями к применению и противопоказаниями, способами применения и дозами, содержащимися в инструкции по применению лекарственного препарата» (off label).
Термины и определения
- Аутовоспалительные синдромы – группа наследственных моногенных заболеваний, характеризующихся не провоцируемыми приступами воспаления и проявляющихся лихорадкой и клинической симптоматикой, напоминающей ревматическую (артриты, сыпи, серозиты, поражение ЦНС и др.,) при отсутствии аутоиммунных и инфекционных причин.
- Антинейтрофильные цитоплазматические антитела (АНЦА, англ. – ANCA) – аутоантитела к компонентам цитоплазмы нейтрофилов. Встречаются при так называемых АНЦА-ассоциированных заболеваниях, в том числе при АНЦА-ассоциированных васкулитах.
- Антинуклеарный фактор (АНФ) – аутоантитела, направленные против растворимых компонентов клеточного ядра (рибонуклеопротеинов), составляют целое семейство (более 200 разновидностей) антинуклеарных (антиядерных) антител (АНА).
- Антитела к циклическому цитруллинсодержащему пептиду (АЦЦП, синонимы – анти-ЦЦП-АТ, анти-ЦЦП, анти-ССР) – гетерогенная группа IgG-аутоантител, которые распознают антигенные детерминанты филаггрина и других белков, содержащих атипичную аминокислоту цитруллин.
- Антитела к Scl-70 – антисклеродермальные антитела к негистоновому хромосомному белку Scl-70, который представляет собой фермент топоизомеразы I с молекулярной массой 70 кДа, антитела к топоизомеразе I.
- Генно-инженерные биологические препараты (ГИБП) – группа лекарственных средств биологического происхождения, в том числе моноклональные антитела (химерные, гуманизированные, полностью человеческие) и рекомбинантные белки (обычно включают Fc фрагмента IgG человека), полученные с помощью методов генной инженерии, характеризующиеся селективным действием на определенные механизмы развития хронического воспаления, специфически подавляющие иммуновоспалительный процесс и замедляющие прогрессирование деструкции суставов.
- Идиопатический [idiopathicus; идио- + греч. pathos страдание, болезнь] – возникающий без видимых причин, характеризующийся неясным происхождением.
- Интерлейкины (ИЛ) – группа цитокинов, опосредующих активацию и взаимодействие иммунокомпетентных клеток в процессе иммунного ответа, а также регулирующих процессы миело- и эритропоэза.
- Молекулы главного комплекса гистосовместимости I класса (A, B, C) – представляют пептиды из цитоплазмы на поверхности клетки (включая вирусные пептиды при их наличии). Эти пептиды представляют собой фрагменты белков, разрушенных в протеасомах. Длина пептидов в среднем около 9 аминокислот. Чужеродные антигены привлекают Т-киллеры (также называемые CD8-положительными или цитотоксическими Т-клетками), которые уничтожают клетку-носитель антигена. Молекулы этого класса присутствуют на поверхности всех типов клеток, кроме эритроцитов и клеток трофобласта.
- Молекулы главного комплекса гистосовместимости II класса (DP, DM, DOA, DOB, DQ, DR) – представляют антигены из пространства вне клетки Т-лимфоцитам. Некоторые антигены стимулируют деление Т-хелперов, которые затем стимулируют B-клетки для производства антител к данному антигену. Молекулы этого класса находятся на поверхности антигенпредставляющих клеток: дендритных клеток, макрофагов, B-лимфоцитов. Молекулы главного комплекса гистосовместимости III класса кодируют компоненты системы комплимента, белков, присутствующих в крови.
- Ревматоидный фактор (РФ) – аутоантитела, реагирующие в качестве аутоантигена с собственными иммуноглобулинами G, подвергшимися изменениям под влиянием какого-либо агента (например, вируса).
- Нестероидные противовоспалительные препараты (НПВП) – группа лекарственных препаратов, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами. Подразделяются на селективные (с-НПВП) и неселективные (н-НПВП) ингибиторы фермента циклооксигеназы.
- Увеит – воспалительное заболевание сосудистой оболочки глаза.
- Увеит передний (иридоциклит) – воспалительное поражение передних отделов увеального тракта.
- Энтезит – воспаление entheses, в определенной точке, где сухожилия и связки прикрепляются к кости.
- Юношеский (ювенильный) анкилозирующий спондилит (ЮАС) – хроническое воспалительное заболевание из группы спондилоартритов, характеризующееся обязательным поражением крестцово-подвздошных суставов и/или позвоночника с потенциальным исходом их в анкилоз, с частым вовлечением в патологический процесс энтезисов и периферических суставов
- Юношеский (ювенильный) [лат. Juvenīlis – молодой, юный] – свойственный молодёжи; молодой, юношеский.
- HLA (Human Leukocyte Antigens) – человеческие лейкоцитарные антигены, или система тканевой совместимости человека – группа антигенов гистосовместимости, главный комплекс гистосовместимости у людей.
1. Краткая информация
1.1 Определение заболевания
Криопирин-ассоциированные периодические синдромы (Cryopyrin-Аssociated Рeriodic Syndromes) (далее – CAPS) – моногенные (наследственно обусловленные) аутовоспалительные заболевания (АВЗ), характеризующиеся хроническим рецидивирующим течением, лихорадкой, рецидивирующими кожными высыпаниями по типу крапивницы, глазными нарушениями (конъюнктивит, увеит), широким спектром поражения суставов – от артралгий до персистирующего артрита, вовлечением центральной и периферической нервной системы, развитием нейросенсорной тугоухости, амилоидоза (у 20-40% больных), почечной недостаточности, возможного летального исхода. Эти заболевания практически всегда сопровождаются повышением уровня острофазовых маркеров (СОЭ, СРБ, СAA), тогда как аутоантитела (РФ, АНФ и др.) отсутствуют [1–6].
1.2 Этиология и патогенез
CAPS наследуются по аутосомно-доминантному типу, передаются одним из родителей – носителем аномальной копии гена (у каждого человека 2 копии всех генов). Риск передачи мутировавшей копии гена и болезни от родителя-носителя составляет 50%.
CAPS обусловлены мутацией гена NLRP3 (известный также как CIAS1, NALP3, PYPAF1, CATERPILLER1.1), который расположен на длинном плече 1-й хромосомы и кодирует белок криопирин.
Криопирин входит в семейство внутриклеточных NOD-подобных рецепторов (NLR), содержит пириновый домен, нуклеотид-связывающий домен (NBS), домен, включающий повторяющиеся участки, богатые лейцином (LRR). Состоит из 1034 аминокислотных остатков, молекулярная масса 117,9 кДа. Образует олигомеры молекул в виде цепочки из небольшого числа одинаковых составных звеньев связывается с адаптерным белком ASC.
Криопирин играет ключевую роль в развитии генетически детерминированного воспалительного ответа, при активации способен связываться с другими белками с образованием крупного молекулярного комплекса – инфламмасомы – в макрофагах и нейтрофилах.
Инфламмасома – многобелковый олигомерный комплекс, участвующий в активации воспалительного ответа, включает NLRP3 (криопирин), вспомогательный белок ASC (апоптоз-ассоциированный регуляторный белок) и прокаспазу-1; способствует продукции провоспалительных цитокинов (ИЛ-1β и ИЛ-18); стимулируют пироптоз – особый вид программируемой клеточной гибели; в норме обеспечивает защиту от чужеродных микроорганизмов (бактерий и вирусов).
Мутации гена NLRP3 приводят к неконтролируемой активации инфламмасомы NLRP3, повышению экспрессии ИЛ-1β, развитию клинической картины аутовоспалительного заболевания.
С гиперпродукцией провоспалительного цитокина ИЛ-1β связывают развитие клинических проявлений болезни (лихорадка, сыпь и другие) и патологических изменений лабораторных показателей (лейкоцитоз, повышение С-реактивного белка, СОЭ, SAA).
Мутация гена NLRP3 обнаруживается у 60% пациентов с CAPS, у 50–70% с MWS и 65–75% с CINCA/NOMID. Описаны семейные случаи заболевания. Большинство случаев CINCA/NOMID- спорадические [3,4,6].
1.3 Эпидемиология
Сведения о распространенности CAPS в мире различны и часто недостоверны в связи с недостаточной информированностью врачей и гиподиагностикой. Распространенность CAPS в зависимости от варианта и региона проживания различается, но в целом составляет 1–3 случая на 1 000 000. По данным регистра EUROFEVER, полученным из 32 стран, в мире зарегистрировано около 150 пациентов с CAPS. В США распространенность CAPS составляет около 1:1 000 000, хотя формальных исследований не проводилось, и вероятное число не диагностированных случаев, особенно MWS, может быть большим. Во Франции частота встречаемости MWS составляет 1: 360 000. Возраст дебюта для FCAS и CINCA/NOMID очень ранний (практически с рождения), MWS может дебютировать как в детском возрасте, так и у взрослых, в 2/3 случаев – развивается у детей старшего возраста и подростков. Мальчики и девочки болеют с одинаковой частотой. Обострения напрямую связаны с воздействием холода при FCAS. Холод может являться триггером для развития воспалительных эпизодов для MWS, однако чаще такой взаимосвязи не прослеживается. CINCA/NOMID дебютирует и протекает независимо от провоцирующих факторов [3,4,6,7].
1.4 Особенности кодирования
Индивидуального кода МКБ10 у данной группы заболеваний нет. По основному осложнению заболевание согласно международной базе данных ORPHANET относится к классу IV, болезням эндокринной системы, расстройству питания и нарушению обмена веществ, E85.0. В качестве альтернативного кода диагноза возможно использовать для группы CAPS код M08.2, что имеет принципиальное значение и обеспечит правомочные основания оказания специализированной, в том числе высокотехнологичной медицинской помощи в условиях стационаров ревматологического профиля.
1.5 Классификация
В современной классификации моногенных (наследственных) и мультифакториальных АВЗ CAPS представлены в рубрике «системное воспаление с уртикарной сыпью» [8].
1.5.1. Новые классификационные критерии Eurofever/PRINTO для СAPS при наличии молекулярно-генетического исследования.
Новые классификационные критерии Eurofever/PRINTO для СAPS при наличии молекулярно-генетического исследования представлены в табл. 1.
Таблица 1. Классификационные критерии Eurofever/PRINTO для СAPS при наличии молекулярно-генетического исследования [9,10].
| Наличие подтверждающего генотипа* NLRP3 и как минимум одного из критериев, перечисленных ниже: |
| · Уртикарная сыпь · Покраснение глаз (конъюнктивит, эписклерит, увеит) · Нейросенсорная тугоухость |
| ИЛИ при отсутствии подтверждающего генотипа NLRP3†, наличие как минимум двух критериев из нижеперечисленных: |
| · Уртикарная сыпь · Покраснение глаз (конъюнктивит, эписклерит, увеит) · Нейросенсорная тугоухость |
| Пациент с подтвержденным повышением острофазовых показателей воспаления (СОЭ, или СРБ, или САА) четко коррелирующих с клиническими проявлениями заболевания при тщательном исключении возможных маскирующих болезней (онкологические, инфекционные, аутоиммунные и другие врожденные аномалии иммунного ответа), при длительности анамнеза заболевания не менее 6 мес. может расцениваться как пациент с наследственной периодической лихорадкой. *Патогенные или вероятно патогенные варианты (гетерозиготные при аутосомно-доминантном типе наследования болезни; гомозиготные или биаллельные компаунд гетерозиготные варианты в трансположении (генотип с двумя различными мутантными аллелями в одном локусе – при аутосомно-рецессивном типе наследования болезни. †Варианты неопределенной клинической значимости (VUS). Доброкачественные или вероятно доброкачественные варианты исключаются. |
1.5.2. Клинические классификационные критерии СAPS Eurofever/PRINTO*.
Диагноз CAPS устанавливается на основании совокупности анамнестических и клинических данных, результатов лабораторного исследования (биохимического и молекулярно-генетического анализа). Диагностические критерии СAPS представлены в табл. 2.
Таблица 2. Клинические классификационные критерии СAPS Eurofever/PRINTO*[11].
| Обязательный критерий | Дополнительные критерии |
|---|---|
| повышение уровня воспалительных маркеров (СРБ/SAA) | 1. уртикароподобная сыпь 2. эпизоды, обусловленные холодом или стрессом 3. нейросенсорная тугоухость 4. мышечно-скелетные симптомы (артралгии/артрит/миалгия) 5. хронический асептический менингит6. скелетные аномалии (разрастание эпифизов/ увеличение лобных бугров) |
| Диагноз CAPS устанавливается при наличии обязательного критерия в сочетании с ≥ 2 из 6 дополнительных. | |
*Данные критерии могут быть использованы в качестве возможного инструмента для направления пациента с подозрением на CAPS для проведения молекулярно-генетического анализа или в качестве критериев классификации в случае, если проведение генетического тестирования невозможно.
1.6 Клиническая картина
CAPS представлены тремя вариантами отличающимися по тяжести течения, прогнозу и характеру формирующихся осложнений: 1) семейный холодовой аутовоспалительный синдром/семейная холодовая крапивница (Familial Cold Autoinflammatory Syndrome/Familial Cold Urticaria, FCAS/FCU); синдром Макла-Уэллса (Muckle-Wells Syndrome, MWS); хронический младенческий нервно-кожно-артикулярный синдром/младенческое мультисистемное воспалительное заболевание (Chronic Infantile Onset Neurologic Cutaneous Articular/Neonatal Onset Multisystem Inflammatory Disease, CINCA/NOMID).
В настоящее время их рассматривают как клинические варианты одной болезни с различной выраженностью признаков и степенью тяжести патологического процесса и исхода. FCAS встречается достаточно редко, протекает часто доброкачественно и не приводит к развитию серьезных жизнеугрожающих состояний. MWS и CINCA/NOMID являются наиболее тяжелыми по проявлениям, исходам и прогнозу [1–6].
Все три варианта CAPS представляют собой различные клинические варианты течения заболевания c клинической картиной разной степенью выраженности: от легкой до тяжелой.
Общими симптомами являются: лихорадка, уртикароподобная сыпь, поражение опорно-двигательного аппарата, центральной и периферической нервной системы, органа зрения, развитие амилоидоза почек (у 20–40% больных) и почечной недостаточности[4,7,12]. Возможен летальный исход.
1.6.1. Клиническая картина семейного холодового аутовоспалительного синдрома
Семейный холодовой аутовоспалительный синдром (FCAS) – проявляется уртикарными высыпаниями и лихорадкой, возникающими при воздействии холода.
В 95% случаев заболевание дебютирует в первые 6 месяцев жизни, часто отмечается с рождения. Заболевание проявляется приступами лихорадки, сыпью по типу крапивницы и артралгиями, провоцируемыми воздействием холода, ветра или резкой сменой температур. Лихорадка обычно не достигает высоких значений. Кроме того, приступы лихорадки могут сопровождаться конъюнктивитом, потливостью, сонливостью, головной болью, мучительной жаждой и тошнотой. Симптомы возникают через 1–2 часа после воздействия холода, достигают пика через 6–8 часов от начала и исчезают через 24 часа. Эпизоды возникают более часто в холодное время года. Случаи амилоидоза при FCAS исключительно редки (2–4%).
1.6.2. Клиническая картина синдрома Макла-Уэллса
Синдром Макла-Уэллса (MWS) является промежуточным по тяжести среди CAPS и характеризуется повторяющимися эпизодами лихорадки и уртикарной сыпи, сопровождающимися симптомами поражения суставов и глаз [1,13–15].
Дебют заболевания возможен как в детском, так и во взрослом возрасте. Сыпь уртикароподобная, в виде крапивницы, чаще без зуда, носит распространенный характер, затрагивая практически все участки тела: конечности, туловище, лицо. Высыпания могут быть пятнисто-папулезными, эритематозными. Размеры от мелкоточечных (2-5 мм) до крупнопятнистых (5-6 см) или сливных. Сыпь бывает нестойкой или постоянно присутствует. Может провоцироваться холодом, персистирует в течение длительного времени. Миалгии, артралгии/артриты, чаще олигоартрит встречаются у больных. Изменения в суставах носят нестойкий характер с обратным развитием и полным восстановлением конфигурации и функций. Суставной синдром варьирует от коротких эпизодов артралгий до рецидивирующих артритов крупных суставов. Частыми симптомами приступа являются конъюнктивит, эписклерит или иридоциклит. Возможно развитие увеита. Продолжительность приступа – от 1 до 3 дней. Заболевание может протекать в виде повторяющихся эпизодов, однако иногда длительно персистирует. Очаговая неврологическая симптоматика не описана. У некоторых больных отмечаются головные боли. Нейросенсорная глухота развивается у 50-70% больных, обычно в подростковом возрасте или у молодых людей [16,17].
Частым осложнением MWS является АА-амилоидоз почек (у 20-40% больных) [1,12,14,15].
1.6.3. Клиническая картина синдрома CINCA/NOMID
Синдром CINCA/NOMID – наиболее тяжелая форма CAPS, заболевание дебютирует в раннем возрасте, у некоторых больных существует с рождения [1,12,14,15].
При раннем дебюте характерны недоношенность, незрелость; у 33-55% пациентов отмечается низкая масса тела при рождении. Длительные эпизоды лихорадки, в ряде случаев – непрерывные; задержка роста и физического развития (у 70% пациентов). Мигрирующие персистирующие уртикарные или пятнисто-папулезные высыпания. У 2/3 пациентов наблюдаются артралгии, или «летучий» артрит. У трети больных суставные изменения носят полиартикулярный характер, персистируют, формируется симметричная гипертрофическая артропатия преимущественно крупных суставов (коленных, голеностопных, лучезапястных, локтевых), сопровождающаяся их деформацией по типу «барабанных палочек» и развитием контрактур. В основе развития лежат ускоренный рост метафизов и эпифизов длинных трубчатых костей, быстрая оссификация ядер окостенения, разрастание хряща. Гипертрофическая артропатия часто развивается до 3-летнего возраста.
Поражение глаз наблюдается у 90% больных. У 50% из них диагностируется передний увеит, у 20% – задний. У 80% пациентов имеется поражение зрительного нерва: отек, воспаление, атрофия. У 25% больных отмечается прогрессирующее снижение зрения, приводящее у 50% больных к слепоте.
У 90% больных диагностируется хронический асептический менингит. Его клиническими проявлениями являются головные боли, рвота, возбудимость, раздражительность, эпилептические припадки. Характерны хроническое повышение внутричерепного давления, гидроцефалия, атрофия коры головного мозга, задержка умственного развития и высших когнитивных функций (у 70%). У 75% пациентов развивается нейросенсорная тугоухость. Пациенты с CINCA/NOMID имеют нарушения слуха с раннего возраста, иногда с рождения[16,17].
АА-амилоидоз является основным осложнением и причиной гибели пациентов; у 20% больных он развивается к 20 годам [3,4,7,12].
При длительном некомпенсированном течении заболевания могут появиться признаки почечной недостаточности в связи с развитием АА амилоидоза [18–21]. Поражение почек проходит несколько стадий (табл. 3).
Классификация и стратификация стадий ХБП по уровню СКФ представлены в табл. 4 и 5.
Таблица 3. Стадии амилоидного поражения почек и хронической почечной недостаточности.
| Стадии амилоидного поражения почек | ||
| Стадия | Клинические признаки | Длительность |
| Преклиническая стадия | 3–5 лет | |
| Протеинурическая (альбуминурическая) стадия | 10–13 лет | |
| Нефротическая (отечная, отечно-гипотоническая) стадия | Классический нефротический синдром со всеми его признаками | до 6 лет |
| Уремическая (терминальная, азотемическая) стадия – амилоидная | Хроническая почечная недостаточность, мало отличающаяся от ХПН при других хронических заболеваниях почек. «Сморщенная почка» | |
| Стадии хронической почечной недостаточности | ||
| Стадия | Клинические признаки | |
| Латентная стадия | Клинических признаков в большинстве случаев нет | |
| Компенсированная стадия | Общая слабость, утомляемость при повседневных физических нагрузках; количество выделяемой мочи (полиурия) более 2 литров в сутки; учащенное ночное мочеиспускание (никтурия); отеки на лице, вокруг глаз. | |
| Интермиттирующая стадия | Выраженная слабость, постоянная сонливость; тошнота, рвота; сухость во рту и сухость кожных покровов; понижение аппетита; горечь во рту; выраженные отеки на лице; мышечные подергивания ног (синдром беспокойных ног); повышение артериального давления; подкожные кровоизлияния, носовые кровотечения, анемия, связанные с нарушением системы кроветворения в почечной ткани; частые респираторные заболевания. | |
| Терминальная (декомпенсированная) стадия | Снижение массы и температуры тела; потеря аппетита; запах ацетона изо рта; диарея, рвота; резкие перемены настроения; выраженный запах мочи от больного; одышка; отечный синдром; выраженная анемия и нарушения свертываемости крови (кровотечения); при значительных нарушениях может возникнуть кома; пневмония воспаления | |
Таблица 4. Классификация и стратификация стадий ХБП по уровню СКФ [22].
| Обозначение стадий ХБП | Характеристика глобальной функции почек | Уровень СКФ, мл/мин/1,73 м 2 |
|---|---|---|
| С1 | Высокая или оптимальная | >90 |
| С2 | Незначительно сниженная | 60-89 |
| С3а | Умеренно сниженная | 45-59 |
| С3б | Существенно сниженная | 30-44 |
| С4 | Резко сниженная | 15-29 |
| С5 | Терминальная почечная недостаточность | <15 |
Таблица 5. Градации альбуминурии (мг/сутки) [22].
| A1 | A2 | A3 | А4 |
|---|---|---|---|
| Оптимальная или повышенная | Высокая | Очень высокая | Нефротическая |
| <10-29 | 30-299 | 300-1999* | ≥2000** |
Примечание: * – соответствует суточной протеинурии ≥0,5 г; ** – соответствует суточной протеинурии ≥3,5 г.
2. Диагностика
2.1 Обследование пациентов с подозрением на криопирин-ассоциированные периодические синдромы
2.1.1 Жалобы и анамнез
- Рекомендуется провести анализ жалоб всем пациентам с целью выявления клинических особенностей CAPS [12,14,23].
- Комментарии: у пациентов/родителей могут быть жалобы на быструю утомляемость, слабость; лихорадку/озноб; увеличение лимфоузлов, сыпь по типу крапивницы, боль в суставах, в мышцах; припухлость в суставах и ограничение движений; головную боль; боль в животе; покраснение глаз; язвы в полости рта; нарушение слуха; отставание в развитии.
- Рекомендуется провести анализ наследственного анамнеза всем пациентам с целью выявления сходных случаев заболевания у родственников[1,6,14–16].
- Комментарии: при сборе анамнеза и жалоб необходимо обратить внимание на наличие отягощенного семейного анамнеза (сходные случаи заболевания у родных братьев и сестер); наличие родственников с эпизодами лихорадки в анамнезе, уртикароподобной сыпи, суставных болей или артрита, тугоухости, почечной патологии и гибели от почечной недостаточности).
- Рекомендуется провести анализ анамнеза заболевания всем пациентам с целью выявления особенностей течения патологического процесса [12,14,23].
- Комментарии: необходимо выяснить возраст дебюта заболевания, что предшествовало появлению первых симптомов и дальнейшим приступам, особенности течения заболевания (характер температуры, сыпи, наличие поражения опорно-двигательного аппарата, органа зрения, тугоухости, нарушения психомоторного/физического развития); отмечались ли периодичность эпизодов, сохранение симптомов в межприступный период; а также проанализировать результаты всех обследований, выполненных с момента манифестации заболевания.
2.1.2 Физикальное обследование
- Рекомендуется проводить термометрию всем пациентам с целью оценки выраженности и характера лихорадки [12,14,23].
- Комментарии: при FCAS отмечаются приступы лихорадки, провоцируемые воздействием холода, ветра или резкой сменой температур; лихорадка обычно не достигает высоких значений; при синдроме Макла-Уэллса – развиваются повторяющиеся эпизоды лихорадки; при синдроме CINCA/NOMID – длительные эпизоды фебрильной лихорадки, в ряде случаев – непрерывные.
- Рекомендуется провести оценку общего состояния всем пациентам с целью последующего динамического мониторинга [12,14,23].
- Комментарии: состояние детей может быть среднетяжелым, тяжелым в зависимости от характера течения заболевания, степени поражения опорно-двигательного аппарата и/или внутренних органов, почечной недостаточности.
- Рекомендуется провести осмотр кожных покровов и слизистых оболочек всем пациентам с целью выявления сыпи, поражения слизистых [12,14,23].
- Комментарии: для FCAS характерна уртикароподобная сыпь, индуцированная воздействием холода, нередко ежедневная; для синдрома Макла-Уэллса – уртикароподобная сыпь, усиливающаяся во время атак; для синдрома CINCA/NOMID – уртикароподобная сыпь, постоянно присутствующая, усиливающаяся во время атак. Сыпь может быть носить пятнисто-папулезный, эритематозный характер, размером от мелкоточечных (2–5 мм) до крупнопятнистых (5–6 см) или сливных. сопровождается/не сопровождается зудом, как правило распространенная, локализуется практически на всех участках туловища, на лице. Сыпь бывает нестойкой или постоянно присутствует. На слизистой полости рта могут выявляться эрозии и язвочки.
- Рекомендуется провести осмотр и пальпацию лимфатических узлов всем пациентам с целью выявления патологических изменений [12,14,23].
- Комментарии: увеличение паховых, шейных лимфоузлов до 2-3 см в диаметре выявляется у пациентов с синдромом CINCA/NOMID, реже при синдроме Макла-Уэллса, практически не бывает при FCAS. Лимфатические узлы, как правило, подвижные, безболезненные, не спаянные между собой и с подлежащими тканями, мягко- или плотноэластической консистенции
- Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов сердечно-сосудистой системы всем пациентам с целью выявления физикальных признаков ее поражения [12,14,23].
- Комментарии: сердечно-сосудистая система у пациентов с CAPS, как правило, не поражается. При тяжелом течении может развиться перикардит.
- Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов дыхательной системы всем пациентам с целью выявления физикальных признаков ее поражения [12,14,23].
- Комментарии: дыхательная система у пациентов с CAPS, как правило, не поражается. При тяжелом течении может развиться пневмонит и/или плеврит.
- Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов пищеварительной системы всем пациентам с целью выявления физикальных признаков ее поражения [12,14,23].
- Комментарии: пациенты с синдромом Макла-Уэллса и CINCA/NOMID могут жаловаться на боли в животе; при осмотре – в ряде случаев выявляются гепато- и/или спленомегалия.
- При развитии амилоидоза при осмотре выявляется увеличение живота, при перкуссии и пальпации – увеличение размеров печени и селезенки.
- При пальпации может выявляться болезненность в эпигастрии, точке проекции 12-перстной кишки, поджелудочной железы. При применении большого количества жаропонижающих и НПВП возможно развитие воспалительного поражения верхних отделов желудочно-кишечного тракта (ЖКТ).
- Наличие жалоб на частый жидкий стул с примесью слизи и/или крови, и/или зелени, боли в илеоцекальном углу, вздутие живота позволяет заподозрить воспалительные заболевания кишечника (ВЗК).
- Рекомендуется провести анализ жалоб, осмотр и пальпацию суставов всем пациентам с целью выявления активного артрита [12,14,23].
- Комментарии: при FCAS чаще всего наблюдаются артралгии без внешних изменений и функциональных нарушений и миалгии; при синдроме Макла-Уэллса – изменения в суставах носят нестойкий характер с обратным развитием и полным восстановлением конфигурации и функций. Суставной синдром варьирует от коротких эпизодов артралгий до рецидивирующих артритов крупных суставов.
- Могут также выявляться сглаженность контуров, дефигурация, выпот, болезненность и ограничение движений в голеностопных, лучезапястных, реже в мелких суставах кистей рук. У 2/3 пациентов с CINCA/NOMID наблюдаются артралгии, или летучий артрит. У трети суставные изменения носят полиартикулярный характер, персистируют, формируется симметричная гипертрофическая артропатия преимущественно крупных суставов (коленных, голеностопных, лучезапястных, локтевых), сопровождающаяся их деформацией по типу «барабанных палочек» и развитием контрактур. В основе развития лежат ускоренный рост метафизов и эпифизов длинных трубчатых костей, быстрая оссификация ядер окостенения, разрастание хряща. Гипертрофическая артропатия часто развивается до 3-летнего возраста.
- Рекомендуется проверить объем пассивных и активных движений в суставах всем пациентам с артралгиями/артритом с целью выявления функциональной недостаточности [5,24].
- Комментарии: в случае отсутствия болезненности в суставах при обычной амплитуде движений необходимо оценить появление боли (защитного напряжения мышц, сопротивления) при максимальной амплитуде движений.
- Оценивают объем движений:
- Шейный отдел позвоночника. Попросить: забросить голову назад (разгибание в норме – 50-60°), достать подбородком до грудины (сгибание в норме – 45°), повернуть голову вправо, влево (ротация в норме 60-80°), положить голову на правое и левое плечо (боковое сгибание – 40°).
- Челюстно-височные суставы. Попросить: открыть рот, выдвинуть вперед и назад нижнюю челюсть, произвести боковые движения нижней челюстью из стороны в сторону.
- Плечевые суставы. Попросить: поднять руки через стороны вверх, достать правое и левое ухо через затылок, достать правую и левую лопатку противоположной кистью сзади, снять самостоятельно рубашку, майку, причесаться.
- Локтевые суставы. Попросить: положить кисти на плечи (в норме угол сгибания не более 20°), разогнуть руку в локтевом суставе (в норме – не менее 180°), проверить пронацию и супинацию (в норме 90°).
- Лучезапястные суставы. Проверить: тыльное сгибание (в норме – 70°), ладонное сгибание (в норме – 90°).
- Мелкие суставы кистей рук. Попросить: собрать пальцы в кулак (кулак должен быть плотным), снять самостоятельно носки и колготки, расстегнуть и застегнуть пуговицы. В норме пальцы легко касаются ладони.
- Тазобедренные суставы: проверить отведение (не менее 140°), приведение (должен коснуться бедрами и коленями груди), ротация наружная и внутренняя (в норме – не менее 40-45°).
- Проба на внутреннюю ротацию в тазобедренных суставах. При этом ребёнок лежит на спине с согнутыми под углом 90° тазобедренными и коленными суставами. Держа колени вместе, поворачивают голени кнаружи.
- Почти при всех заболеваниях тазобедренных суставов в первую очередь изменяется внутренняя ротация.
- Коленные суставы. Попросить: согнуть ноги в коленных суставах (должен достать пяткой до ягодицы), сесть на колени и опустить ягодицы на пятки, разогнуть коленные суставы (угол 180°), присесть на корточки.
- Проверить симптом баллотации надколенника.
- Нижние конечности сгибают в коленных суставах. Обычно касание пятками ягодиц происходит без труда. Максимально разгибают нижние конечности в коленных суставах в положении ребёнка на спине.
- Суставы стоп, голеностопные суставы. Проверить: тыльное сгибание (в норме – угол 45°), подошвенное разгибание (в норме – угол 20°), супинация (поворот стопы внутрь – 30°), пронация (поворот стопы кнаружи – 20°). Попросить: встать на цыпочки и пройти, встать на пятки и пройти (в норме ребенок должен сделать это без затруднений). Наблюдают за асимметрией при перемещении лодыжек в разных направлениях. Заметное ограничение сгибания выявляют обычно без затруднений, даже при отсутствии видимой припухлости суставов.
- Рекомендуется оценить походку всем пациентам с артралгиями/артритом с целью выявления характера ее нарушения [5,24].
- Комментарии: походка, как правило, нарушается при сочетании CAPS с ЮА. Варианты походки при поражении суставов:
- с быстрым переносом массы тела с больной ноги на здоровую (поражение коленных, тазобедренных суставов, стоп). Больной встает на всю стопу или носок (поражение пятки),
- «утиная» – переваливающаяся (двустороннее поражение тазобедренных суставов).
- Наблюдение за походкой при ходьбе и беге: хромота у пациента – это важный диагностический ключ для выявления боли или скованности. Максимально выражены хромота и нарушение походки у детей чаще всего в утренние часы за счет утренней скованности. При осмотре пациента во второй половине дня хромоты может не быть, нарушение походки минимально или не выражено.
- Комментарии: походка, как правило, нарушается при сочетании CAPS с ЮА. Варианты походки при поражении суставов:
- Рекомендуется провести анализ жалоб, осмотр и пальпацию мышечной системы всем пациентам с целью выявления характера ее поражения [12,14,23].
- Комментарии: при всех вариантах CAPS наблюдается миалгия.
- Рекомендуется провести анализ жалоб, осмотр и пальпацию мочеполовой системы всем пациентам с целью выявления характера ее поражения [12,14,18,21,23,25].
- Комментарии: прогрессирующий амилоидоз почек проявляется нефротическим синдромом (отеки, снижение диуреза).
- Рекомендуется у всех пациентов перед назначением патогенетической терапии исключить заболевания, которые могут протекать с похожей клинической симптоматикой [5,12,14,23,24,26,26–28].
- Комментарии: заболевания, которые следует исключить при постановке диагноза: злокачественные новообразования (нейробластома, солидные опухоли, гемобластозы, лимфопролиферативные заболевания); другие аутовоспалительные синдромы; ВЗК; ревматические болезни (системная красная волчанка, дерматополимиозит, узелковый полиартериит, болезнь Кавасаки, саркоидоз, болезнь Кастельмана); иммунодефицитные состояния; инфекционные заболевания (острый воспалительный ответ, туберкулез, бактериальный эндокардит, острая ревматическая лихорадка, иерсиниоз, сальмонеллёз, болезнь кошачьей царапины, токсоплазмоз, болезнь Лайма, лейшманиоз, микоплазменная инфекция, цитомегаловирусная инфекция, Эпштейна-Барр вирусная инфекция и др.).
2.1.3 Лабораторные диагностические исследования
- Рекомендуется проведение общего (клинического) анализа крови развернутого всем пациентам с целью оценки активности заболевания и выявления патологических изменений [12,14,23,29–35].
- Комментарии: при FCAS повышение уровня острофазовых маркеров (СОЭ, число лейкоцитов, тромбоцитов) наблюдается во время приступов; между приступами воспалительной активности нет; при синдроме Макла-Уэллса и CINCA/NOMID повышение уровня острофазовых маркеров воспаления может определяться на протяжении всего заболевания.
- Одно-, двух-, трехростковая цитопения может развиваться вследствие токсического влияния нестероидных противовоспалительных препаратов, а также при развитии вторичного гемофагоцитарного синдрома (ГФС).
- Картина клинического анализа крови не является специфичной для CAPS, следовательно, диагностический, дифференциально-диагностический поиск должен продолжаться. В первую очередь необходимо исключать гемобластозы, лимфопролиферативные и онкологические заболевания.
- Рекомендуется исследование коагулограммы (ориентировочное исследование системы гемостаза) с определением протромбинового индекса, активности антитромбина III; уровня плазминогена и фибриногена, концентрации Д-димера, уровня растворимых фибринмономерных комплексов в крови, протромбинового (тромбопластинового) времени в крови или в плазме, активированного частичного тромбопластинового времени, тромбинового времени в крови, фактора фон Виллебранда всем пациентам с целью оценки состояния системы гемостаза [36–39].
- Комментарии: в активном периоде болезни наблюдается повышение концентрации фибриногена крови; при Д-димера, повышение уровня растворимых фибринмономерных комплексов крови, фактора фон Виллебранда. При развитии ГФС – удлинение протромбинового времени в крови или в плазме, тромбинового времени, активированного частичного тромбопластинового времени, снижение протромбинового индекса и концентрации фибриногена крови.
- Рекомендуется проведение анализа крови биохимического общетерапевтического с определением уровней общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови всем пациентам с целью выявления патологических изменений [3,5,12,14,23,29–32,35,40,41].
- Комментарии: повышение концентрации ферритина, триглицеридов, общего билирубина за счет прямой фракции сыворотки крови, активности АЛТ, АСТ, ЛДГ крови может наблюдаться при вторичном/первичном ГФС, а также токсическом влиянии лекарственных препаратов, онкологическом заболевании, гемобластозе, лимфопролиферативном заболевании, сепсисе, что является основанием для продолжения проведения дифференциального диагноза.
- Повышение активности КФК, ЛДГ, АЛТ, АСТ крови свидетельствует в пользу развития воспалительной миопатии.
- Повышение концентрации общего белка наблюдается при развитии амилоидоза; снижение концентрации альбумина, общего белка, диспротеинемия, повышение концентрации холестерина – при развитии нефротического синдрома; повышение концентрации калия, мочевины, мочевой кислоты, креатинина сыворотки крови, снижение скорости клубочковой фильтрации – при развитии почечной недостаточности вследствие амилоидоза.
- Рекомендуется определение уровня иммуноглобулинов крови, содержания антител к антигенам ядра клетки и ДНК; ревматоидного фактора (РФ), антител к цитоплазме нейтрофилов (АНЦА), антицентромерных антител в крови, антител к РНК, антител к циклическому цитруллиновому пептиду (АЦПП) в крови; антинуклеарных антител к Sm-антигену; антител к Scl-70, уровня С3, С4 фракции комплемента крови всем пациентам с целью исключения первичного иммунодефицита, подтверждения/исключения наличия других ревматических болезней [3,5,28,40].
- Комментарии: при CAPS концентрация иммуноглобулинов крови М и G, С3, С4 фракций комплемента в пределах нормы или повышена; при FCAS концентрация СРБ сыворотки крови повышена в период атаки; при синдроме Макла-Уэллса и CINCA/NOMID – на протяжении всего заболевания. Концентрация антител к антигенам ядра клетки и ДНК; РФ, АНЦА, антицентромерных антител, антител к РНК, АЦЦП; антител к Sm-антигену, антител к Scl-70 не повышена.
- Рекомендуется определение уровня антистрептолизина-O в сыворотке крови всем пациентам с целью исключения/подтверждения инфицированности β гемолитическим стрептококком группы А [3,5,40,42].
- Комментарии: повышение уровня антистрептолизина-O в сыворотке крови свидетельствует об острой или хронической стрептококковой инфекции, которая может провоцировать приступ CAPS.
- Рекомендуется определение уровня СРБ сыворотки крови всем пациентам с целью определения активности заболевания [3,5,28].
- Комментарии: при FCAS уровень СРБ сыворотки крови повышен в период атаки; при синдроме Макла-Уэллса и CINCA/NOMID – на протяжении всего заболевания.
- Рекомендуется проведение общего (клинического) анализа мочи, анализа мочи методом Нечипоренко, определение альбумина и количества белка в суточной моче, с целью исключения болезней почек, других ревматических, неревматических болезней и ятрогенных осложнений, выявления первых симптомов вторичного амилоидоза почек [12,14,23,34,43].
- Комментарии: микро- макрогематурия может быть следствием токсического влияния НПВП и метотрексата на почки.
- Протеинурия выявляется при развитии амилоидоза и может быть его первым симптомом. Протеинурия в начале выражена умеренно, в какой-то период преходящая, уменьшается и увеличивается, затем становится стойкой (стадия перемежающейся протеинурии); может быть селективной и неселективной.
- При прогрессировании амилоидоза развивается нефротическая стадия с массивной протеинурией (более 3–5 граммов в сутки), липидурией; в мочевом осадке выявляются гиалиновые, а по мере нарастания протеинурии – зернистые цилиндры, возможны микро- и макрогематурия, лейкоцитурия при отсутствии пиелонефрита.
- Рекомендуется проведение комплекса исследований функции почек с целью определения степени ее нарушения пациентам с клиническими/лабораторными признаками поражения почек [18–20,22,23]].
- Комментарии: проводится расчет скорости клубочковой фильтрации по Шварцу. В норме скорость клубочковой фильтрации у детей от 2 до 18 лет составляет 90-130 мл/мин/1,73м2. Снижение скорости клубочковой фильтрации у пациентов с неконтролируемым течением CAPS может свидетельствовать о развитии вторичного амилоидоза почек.
- Рекомендуется проведение комплекса исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома/почечной недостаточности [18–20,22,23].
- Рекомендуется проведение молекулярно-генетического исследования – комплекса исследований для диагностики криопирин-ассоциированных синдромов всем пациентам с целью их подтверждения и исключения других аутовоспалительных заболеваний [12,14,23].
- Комментарии: определяются мутации в гене NLRP3, отвечающие за развитие семейной холодовой крапивницы (FCAS), синдрома Макла-Уэллса (MWS), младенческого мультисистемного воспалительного заболевания (CINCA/NOMID, а также в генах, отвечающих за развитие периодического синдрома, ассоциированного с мутацией рецептора фактора некроза опухолей (TRAPS), мевалоновой ацидурии (MKD), семейной средиземноморской лихорадки (FMF).
- Рекомендуется определение антигена HLA-B27 методом проточной цитофлуориметрии всем пациентам с клиническими проявлениями CAPS с целью дифференциальной диагностики со спондилоартропатиями по показаниям [5].
- Комментарии: наличие HLA-B27 не является критерием исключения диагноза CAPS.
- Рекомендуется исследование уровня прокальцитонина в крови всем пациентам с целью исключения сепсис [44–46].
- Комментарии: при сепсисе уровень прокальцитонина крови повышен. При CAPS без инфекционных осложнений – в пределах референсных значений.
- Рекомендуется проведение иммунофенотипирования периферической крови для выявления субпопуляционного состава лимфоцитов (основных) всем пациентам с целью исключения первичного/вторичного иммунодефицита [5,47,48]
- Рекомендуется проведение очаговой пробы с туберкулином (реакция Манту, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) и исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови всем пациентам с целью исключения инфицированности микобактериями туберкулеза[35,43,49,50].
- Рекомендуется определение антител классов A, M, G (IgA, IgM, IgG) к хламидии птичьей (Chlamydia psittaci) в крови; определение антител класса M (IgM) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител класса G (IgG) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pneumoniae) в крови всем пациентам с целью исключения инфекционного процесса, который может протекать с клинической картиной, похожей на CAPS [3,5].
- Рекомендуется определение антител к сальмонелле кишечной (Salmonella enterica) в крови; определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови всем пациентам с целью исключения инфекционного процесса, который может протекать с клинической картиной похожей на CAPS [3,5].
- Рекомендуется определение дезоксирибонуклеиновой кислоты (ДНК) возбудителей иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови методом ПЦР; определение антител класса M (IgM) к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови; определение антител класса G (IgG) к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови, определение суммарных антител к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови пациентам, у которых есть анамнестические данные о походе в лес, проживании в районах, эндемичных по распространению клеща, укусе клеща, с целью исключения боррелиоза [35,51–53].
- Рекомендуется определение ДНК вирусов Эпштейна-Барр (Epstein-Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче всем пациентам с целью исключения заболеваний, вызванных вирусами герпетической группы [3,5,35,43,51,54].
- Рекомендуется молекулярно-биологическое исследование крови на токсоплазмы (Toxoplasma gondii) пациентам, у которых есть данные о наличии контакта с животными с целью исключения токсоплазмоза [55].
- Рекомендуется определение антител к лейшмании (Leischmania) в крови пациентам, у которых есть данные о пребывании в эндемичных районах с целью исключения лейшманиоза[35,56–58].
- Рекомендуется проведение микробиологического (культурального) исследования слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы всем пациентам с целью исключения контаминации носоглотки патогенной и условно-патогенной флорой [35,43,54].
- Рекомендуется проведение микробиологического (культурального) исследования крови и мочи на стерильность всем пациентам с целью исключения острого воспалительного ответа (сепсиса) и бактериемии [54].
- Рекомендуется проводить исследование уровня кальпротектина в кале всем пациентам с целью исключения ВЗК [59–61].
2.1.4 Инструментальные диагностические исследования
- Рекомендуется проведение комплексного ультразвукового исследования (УЗИ) внутренних органов всем пациентам с целью выявления/исключения патологических изменений [14].
- Комментарии: исследование может выявить признаки перитонита, поражения почек, увеличение мезентериальных лимфатических узлов, печени и/или селезенки, оценить перистальтику кишечника, исключить патологию, протекающую с симптоматикой «острого живота» (мочекаменная болезнь, острый холецистит, панкреатит, аппендицит, кишечная непроходимость, перфорация, гинекологическая патология).
- Рекомендуется проведение эхокардиографии (ЭХО КГ) всем пациентам с клиническими признаками CAPS с целью проведения дифференциальной диагностики с острой ревматической лихорадкой, с сЮА, болезнью Кавасаки, септическим эндокардитом, другими АВЗ (рецидивирующий перикардит) [3,5,12,14,23,54,62].
- Комментарии: при миокардите выявляется дилатация левого желудочка (ЛЖ), снижение фракции выброса левого желудочка, гипокинезия задней стенки ЛЖ и/или межжелудочковой перегородки, аортит, признаки относительной недостаточности митрального, аортального и/или трикуспидального клапанов, повышение давления в легочной артерии. Миокардит для CAPS не характерен. Эндокард и клапанный аппарат при CAPS, как правило, не поражаются. При перикардите – сепарация листков перикарда, наличие свободной жидкости в полости перикарда. При CAPS встречается редко.
- При септическом эндокардите выявляются вегетации на клапанах; при болезни Кавасаки – коронарит, аневризмы коронарных артерий.
- Рекомендуется регистрация ЭКГ всем пациентам с целью выявления/исключения патологических изменений [41].
- Комментарии: при наличии миокардита выявляются признаки перегрузки левых и/или правых отделов сердца. Перикардит в большинстве случаев не сопровождается снижением вольтажа зубцов, подъемом сегмента ST, инверсией зубца T на ЭКГ.
- Рекомендуется проведение УЗИ пораженных суставов пациентам с артралгиями/артритом с целью оценки выраженности выпота в полость сустава, состояния синовиальной оболочки, хряща [24,41].
- Комментарии: при CAPS признаки синовита, увеличение количества синовиальной жидкости. Утолщение (разрастание) синовиальной оболочки, разволокнение хряща, эрозии хряща для CAPS не характерны, если они выявляются, то необходимо исключать юношеский артрит.
- Рекомендуется проведение КТ пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с целью выявления/исключения патологических изменений [23,24,63–66].
- Комментарии: исключаются юношеский артрит, туберкулез костей, остеомиелит, доброкачественные и злокачественные опухоли, метастазы в кости.
- Артрит при FCAS, синдроме Макла-Уэллса недеструктивный. Возможно выявление околосуставного остеопороза.
- При ЮА выявляются: остеопороз, деструктивные изменения костных структур, изменение суставной щели, целостность суставных поверхностей костей, составляющих сустав, наличие эрозий, узурации суставных поверхностей, кисты, очаги некроза костной ткани, подвывихи, переломы, остеофиты, кальцинаты и др. У больных с CINCA/NOMID выявляются гипертрофия эпифизов длинных трубчатых костей, перестройка костной ткани эпифизов.
- Рекомендуется проведение магнитно-резонансной томографии (МРТ) пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с внутривенным контрастированием всем пациентам с моно-, олигоартритом с целью исключения травматического повреждения сухожильно-связочного аппарата, менисков, опухолей, гнойного (септического) артрита, ЮА [23,24,63–66].
- Рекомендуется проведение обзорной рентгенографии органов брюшной полости всем пациентам с абдоминальным синдромом с целью исключения кишечной непроходимости и перфорации полого органа брюшной полости [24].
- Комментарии: при перфорации полого органа на обзорном снимке органов брюшной полости выявляется свободный воздух; при кишечной непроходимости – уровни жидкости в петлях кишечника.
- Рекомендуется проведение эзофагогастродуоденоскопии (ЭГДС) с биопсией пищевода/желудка/двенадцатиперстной кишки/тощей кишки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и патологоанатомическим исследованием биопсийного (операционного) препарата с определением Helicobacter pylori всем пациентам с абдоминальным синдромом с целью выявления/исключения патологических изменений верхних отделов ЖКТ[41,61,67,68].
- Комментарии: специфическое эрозивное/язвенное поражение для CAPS не характерно; оно может быть проявлением воспалительной гастропатии, ассоциированной или нет с Helicobacter pylori; болезни Крона с поражением верхних отделов ЖКТ; амилоидоза.
- Для установления диагноза необходимо морфологические исследование.
- Рекомендуется проведение колоноскопии с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата толстой кишки всем пациентам с целью исключения ВЗК, амилоидоза [41,61,67,68].
- Комментарии: эрозивное/язвенное поражение слизистой оболочки кишечника может развиваться при ВЗК, амилоидозе. Для установления диагноза необходимо морфологические исследование.
- Рекомендуется проведение тонкокишечной эндоскопии видеокапсульной пациентам с клиническими признаками ВЗК и/или в значительной мере повышенным кальпротектином в кале при отсутствии изменений по данных ЭГДС и колоноскопии с целью исключения ВЗК с изолированным поражением тонкого кишечника [60].
- Рекомендуется проведение КТ органов грудной полости с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам с целью выявления плеврита, исключения/подтверждения пневмонии, онкологических/онкогематологических/ лимфопролиферативных заболеваний, туберкулеза, саркоидоза, гранулематозных васкулитов [41,50,69].
- Рекомендуется проведение МРТ органов брюшной полости, забрюшинного пространства и малого таза с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам с целью выявления/исключения патологии [41,50,69].
- Комментарии: исключаются онкологические/онкогематологические /лимфопролиферативные заболевания, туберкулез внутрибрюшных лимфатических узлов, гнойное воспаление в брюшной полости и малом тазу.
- При развитии вторичного амилоидоза выявляются гепато-, спленомегалия, типичные изменения в почках.
- Рекомендуется проведение МРТ головного мозга и спинного мозга с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам с целью проведения дифференциальной диагностики [17,51].
- Комментарии: исключаются объемные образования, воспалительные и инфекционные процессы; инсульты, синдром задней обратимой энцефалопатии.
- Рекомендуется проведение спинномозговой пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) с микроскопическим исследованием, подсчетом клеток в счетной камере (определение цитоза), исследованием физических свойств спинномозговой жидкости, серологическим исследованием всем пациентам с симптомами поражения ЦНС с целью выявления/исключения патологических изменений [17,51].
- Комментарии: проводится пациентам с неврологическими проявлениями (головные боли, рецидивирующие менингиты или менингоэнцефалиты, судороги, и др.), пациентам с подозрением на синдром CINCA/NOMID для исключения инфекционной природы неврологических нарушений (менингококковая инфекция, вирусные менингиты и др.).
- Рекомендуется проведение биопсии почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата пациентам с клиническими/лабораторными/УЗ признаками поражения почек и/или почечной недостаточностью, и/или при наличии протеинурии >500 мг в сутки с целью проведения дифференцированной диагностики вторичного амилоидоза с другими заболеваниями, протекающими с поражением почек [25].
- Комментарии: при преклинической стадии: амилоид присутствует в интермедиарной зоне и по ходу прямых сосудов пирамидок, развивается отек и очаги склероза. При протеинурической (альбуминурической) стадии – амилоид появляется в мезангии, в петлях капилляров, в пирамидах и корковом веществе гломерул, в сосудах. Развиваются склероз и атрофия нефронов, гиперемия и лимфостаз. Почки увеличены в размерах и плотные, матовые, серо-розового цвета.
- При нефротической (отечной, отечно-гипотонической) стадии развивается амилоидно-липоидный нефроз. Амилоид откладывается во всех отделах нефрона. Развиваются склероз и амилоидоз мозгового слоя, при этом корковый слой без выраженных склеротических изменений. Почки увеличены в размерах, плотные (большая сальная почка).
- При уремической (терминальной, азотемической) стадии формируется амилоидная, «сморщенная почка». Почка уменьшена в размерах, плотная, с рубцами.
- Рекомендуется получение цитологического препарата костного мозга путем пункции и гистологического препарата костного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием мазка костного мозга (миелограмма), патолого-анатомическим исследованием биопсийного (операционного) материала костного мозга иммуногистохимическом методом всем пациентам с целью исключения онкологических/онкогематологических/лимфопролиферативных заболеваний/ метастатического поражения костного мозга [12,14,23,54].
- Комментарии: в случае применения ГКС или иммунодепрессантов исследование проводится не ранее, чем через 2 недели после их отмены.
- Рекомендуется проведение биопсии лимфатического узла (периферического, по показаниям – внутрибрюшного, внутригрудного) с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием препарата тканей лимфоузла и патологоанатомическим исследованием биопсийного (операционного) материала всем пациентам с выраженным увеличением размеров периферических и/или внутригрудных, и/или внутрибрюшных лимфатических узлов на этапе установления диагноза до назначения патогенетической терапии лимфоузла с целью исключения гемобластозов, лимфопролиферативных заболеваний, метастатического поражения лимфатического узла [70].
- Комментарии: в случае применения ГКС или иммунодепрессантов исследование проводится не ранее, чем через 2 недели после их отмены.
- Рекомендуется проведение трепанобиопсии костей таза с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патолого-анатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов; цитологическим исследованием отпечатков трепанобиоптата костного мозга; иммуноцитохимическим исследованием отпечатков трепанобиоптата костного мозга; иммунофенотипированием гемопоэтических клеток-предшественниц в костном мозге при нетипичном течении CAPS на этапе обследования, с целью исключения онкологических/онко-гематологических/лимфопролиферативных заболеваний/метастатического поражения костного мозга [69–73].
- Комментарии: в случае применения ГКС или иммунодепрессантов исследование проводится не ранее, чем через 2 недели после их отмены.
- Рекомендуется проведение биопсии кости с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патологоанатомическим исследованием биопсийного (операционного) материала кости пациентам с очагами деструкции в костях, не типичных для CAPS с целью исключения злокачественных, доброкачественных опухолей и метастатического поражения костей, мультифокального остеомиелита [69–73].
- Комментарии: для CAPS деструкция костной ткани не характерна. Очаги деструкции характерны для мультифокального остеомиелита, злокачественных новообразований, гемобластозов, при которых могут развиваться эпизоды фебрильной лихорадки с болевым синдромом в области живота, грудной клетки, в суставах и костях. Для проведения дифференциального диагноза необходимо проведение биопсии кости.
- Рекомендуется проведение сцинтиграфии полипозиционной костей с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с очагами деструкции в костях, не типичными для CAPS с целью исключения злокачественных и доброкачественных опухолей костей и метастатического поражения костей [69,71].
- Комментарии: для CAPS деструкция костной ткани не характерна. Очаги деструкции характерны для мультифокального остеомиелита, злокачественных новообразований, гемобластозов, при которых могут развиваться эпизоды фебрильной лихорадки с болевым синдромом в области живота, грудной клетки, в суставах и костях. Для проведения дифференциального диагноза необходимо проведение биопсии кости.
- Рекомендуется проведение позитронной эмиссионной томографии (ПЭТ), совмещенной с КТ с туморотропными радиофармпрепаратами (РФП) с контрастированием при необходимости ПЭТ всего тела с туморотропными РФП с применением анестезиологического пособия (включая раннее послеоперационное ведение) при наличии показаний с целью исключения онкологических заболеваний [69–73].
- Комментарии: ПЭТ-КТ проводится пациентам с выраженной артралгией, миалгией, оссалгией, деструктивными изменениями в костях, инфильтратами в подкожно-жировой клетчатке, очагами в паренхиматозных органах, головном мозге, спинном мозге с целью исключения онкологических/онко-гематологических/ лимфопролиферативных заболеваний.
2.1.5 Иные диагностические исследования
- Рекомендуется прием (осмотр, консультация) врача-детского хирурга первичный всем пациентам с абдоминальной и торакальной симптоматикой с целью исключения острой хирургической патологии [3,5,12,14,23,24].
- Рекомендуется прием (осмотр, консультация) врача-гастроэнтеролога первичный всем пациентам с абдоминальной симптоматикой с целью решения вопроса о дальнейшем обследовании и исключения других заболеваний [3,5,12,14,23,24].
- Рекомендуется прием (осмотр, консультация) врача-детского онколога первичный пациентам, у которых по результатам обследований заподозрено онкологическое или онкогематологическое заболевание, для их исключения [51,54,69–71,74].
- Комментарии: проводится по результатам обследования (КТ органов грудной полости; МРТ головного мозга органов брюшной полости, забрюшинного пространства и малого таза с внутривенным контрастированием; цитологического исследования мазка костного мозга (миелограмма), патолого-анатомического исследования биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов; цитологического и иммуноцитохимического исследования отпечатков трепанобиоптата костного мозга; иммунофенотипирования гемопоэтических клеток-предшественниц в костном мозге; цитологического исследования препарата тканей лимфоузла и патолого-анатомического исследования биопсийного (операционного) материала лимфоузла; ПЭТ, совмещенной с КТ с туморотропными РФП с контрастированием; ПЭТ всего тела с туморотропными РФП.
- Рекомендуется прием (осмотр, консультация) врача акушера-гинеколога первичный всем пациентам женского пола с абдоминальной симптоматикой с целью решения вопроса о дальнейшем обследовании и исключения гинекологических заболеваний [3,5,12,14,23,24].
- Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с изменениями в анализах мочи и/или с нефротическим синдромом/почечной недостаточностью с целью решения вопроса о дальнейшем обследовании и выявления/исключения нефрологической патологии/амилоидоза почек [12,14,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-невролога первичный пациентам с симптомами поражения ЦНС и периферической нервной системы и пациентам с торакальной симптоматикой с целью выявления/исключения патологических изменений [17,51].
- Комментарии: атака FCAS может сопровождаться сонливостью, головной болью; при синдроме Макла-Уэллса дети могут жаловаться на головные боли. У 90% пациентов с синдромом CINCA/NOMID диагностируется хронический асептический менингит. Его клиническими проявлениями являются головные боли, рвота, возбудимость, раздражительность, эпилептические припадки. Характерны хроническое повышение внутричерепного давления, гидроцефалия, атрофия коры головного мозга, задержка умственного развития и высших когнитивных функций (у 70%).
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный пациентам с положительными очаговыми пробами с туберкулином и/или повышенным уровнем интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови и/или инфильтративными очагами в легких первичный с целью исключения туберкулеза[35,43,49,50].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с острым артритом, объемными и деструктивными изменениями, а также с деформациями в костях, не типичными для CAPS с целью исключения гнойного артрита, остеомиелита и другой хирургической патологии [3,5,12,14,23,24].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам с целью выявления очагов острой инфекции ЛОР органов [3,5,12,76].
- Рекомендуется прием (осмотр, консультация) врача-сурдолога оториноларинголога первичный всем пациентам с целью выявления нейросенсорной тугоухости [16,17,76].
- Комментарии: нейросенсорная тугоухость развивается у 50–70% пациентов с синдромом Макла-Уэллса, обычно в подростковом возрасте или у молодых людей; у 75% пациентов с синдромом CINCA/NOMID с раннего возраста, иногда с рождения.
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией сред глаза всем пациентам с целью выявления поражения органа зрения [17,77].
- Комментарии: при синдроме Макла-Уэллса наблюдаются конъюнктивит, эписклерит или иридоциклит. Возможно развитие увеита. Поражение глаз развивается у 90% больных с синдромом CINCA/NOMID: у 50% диагностируется передний увеит, у 20% – задний; у 80% – поражение зрительного нерва (отек, воспаление, атрофия). У 25% больных отмечается прогрессирующее снижение зрения, приводящее у 50% больных к слепоте.
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога первичный пациентам при наличии клинических показаний с целью исключения острой патологии полости рта [3,5].
- Рекомендуется прием (осмотр, консультация) врача-генетика первичный пациентам, у которых по результатам молекулярно-генетического исследования выявлены мутации гене NLRP3 с целью определения их патогенности[12,14,23].
- Рекомендуется прием (тестирование, консультация) медицинского психолога первичный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) с целью гармонизации процесса формирования детской личности в условиях тяжелого хронического заболевания и оптимизации детско-родительских отношений; повышения приверженности лечению, сотрудничеству с врачом и медицинским персоналом для достижения ремиссии заболевания; психологической адаптации в социуме; разработки индивидуальной программы психологической реабилитации пациента и его родителей [78–80].
2.2. Обследование пациентов с криопирин-ассоциированными периодическими синдромами с подозрением на гемофагоцитарный синдром
Введение
ГФС – опасный гипервоспалительный синдром, завершение тяжелой неконтролируемой реакции, при которой возникает гиперцитокинемия со значительным, но неэффективным иммунным ответом. Это последствие врожденной или приобретенной неспособности иммунной системы справиться с пусковым механизмом – чаще инфекционным агентом [81,82].
ГФС провоцируется вирусами (цитомегаловирусом, Эпштейна-Барр, герпес-вирусом и др.), лекарственными препаратами (НПВП, препаратами золота, сульфасалазином** и др.).
ГФС – следствие избыточной активации и экспансии клеток системы фагоцитирующих мононуклеаров (СФМ) и Т-лимфоцитов, что проявляется цитопенией, системной воспалительной реакцией, повреждением печени, селезенки. Клетки, входящие в СФМ, образуют единую линию дифференцировки, включающую клетки-предшественницы костного мозга, а также пул моноцитов и макрофагов. СФМ в целом представляет собой своеобразный биологический фильтр крови и лимфы, удаляющий опухолевые и инфицированные вирусами клетки, микроорганизмы, токсины, различные метаболиты и циркулирующие иммунные комплексы. Гистиоциты (син. – макрофаги) выполняют и антигенпрезентирующие функции.
2.2.1. Физикальное обследование при подозрении на гемофагоцитарный синдром
- Рекомендуется проведение диагностики, в том числе дифференциальной диагностики, в условиях ревматологического стационара, всем пациентам с подозрением на ГФС [5,24].
- Рекомендуется постоянно проводить термометрию всем пациентам с целью оценки выраженности и характера лихорадки [83].
- Комментарии: лихорадка (постоянная или неремиттирующая) представляет собой один из главных клинических симптомов ГФС. Она всегда устойчива к противоинфекционному лечению. В то же время одним из признаков, свидетельствующих в пользу ГФС, служит нормализация температуры тела в результате иммуносупрессивной терапии.
- Рекомендуется провести оценку общего состояния с целью его дальнейшего мониторирования [83].
- Комментарии: течение вторичного ГФС варьирует от легкого, с минимальной выраженностью симптомов, до тяжелого. При тяжелом неконтролируемом течении ГФС может развиться нарушение сознания, кома. возможен летальный исход.
- Рекомендуется провести осмотр кожных покровов всем пациентам с целью выявления патологических изменений [83].
- Комментарии: частота кожных проявлений при ГФС варьирует от 6 до 65%. Поражение кожи может протекать в форме генерализованной макуло-папулезной сыпи, эритродермии, отека, панникулита, кореподобной сыпи и пурпуры. Некоторые проявления аналогичны таковым при болезни Кавасаки.
- При патологоанатомическом исследовании биопсийного (операционного) материала кожи обнаруживается лимфогистиоцитарная инфильтрация дермы с явлениями гемофагоцитоза.
- Рекомендуется провести осмотр лимфатических узлов всем пациентам с целью выявления патологических изменений [83].
- Комментарии при развитии ГФС значительно увеличивается размер лимфатических узлов и развивается генерализованная лимфаденопатия.
- Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов сердечно-сосудистой системы всем пациентам с целью выявления патологических изменений [83].
- Комментарии: при прогрессировании ГФС развивается сердечная недостаточность в рамках полиорганной недостаточности.
- Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов дыхательной системы всем пациентам с целью выявления патологических изменений [83].
- Комментарии: поражение легких при ГФС также может иметь различную степень выраженности, вплоть до развития тяжелой дыхательной недостаточности, требующей проведения искусственной вентиляции легких.
- Смертность пациентов при поражении легких составляет до 88%.
- Нарастание дыхательной недостаточности – тревожный признак, свидетельствующий о неадекватном контроле над ГФС или присоединении суперинфекции.
- Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов пищеварительной системы всем пациентам с целью выявления патологических изменений [83].
- Комментарии: поражение печени встречается у подавляющего большинства пациентов с ГФС, варьируя от бессимптомного течения с изменениями в крови до развития печеночной энцефалопатии, тяжелой гипокоагуляции, отечно-асцитического синдрома. Описано спонтанное возникновение веноокклюзионной болезни.
- Степень увеличения селезенки варьирует от выраженной до умеренной, когда спленомегалия выявляется лишь при инструментальных исследованиях.
2.2.2. Лабораторные диагностические исследования при подозрении на гемофагоцитарный синдром
- Рекомендуется проведение общего (клинического) анализа крови развернутого всем пациентам с целью выявления патологических изменений, характерных для ГФС [83].
- Комментарии: при ГФС развиваются тромбоцитопения, лейкопения, эритропения, снижается показатель СОЭ.
- Рекомендуется исследование коагулограммы (ориентировочное исследование системы гемостаза) с определением протромбинового индекса, активности антитромбина III; уровня плазминогена и фибриногена, концентрации Д-димера, уровня растворимых фибринмономерных комплексов в крови, протромбинового (тромбопластинового) времени в крови или в плазме, активированного частичного тромбопластинового времени, тромбинового времени в крови, фактора фон Виллебранда [36–38,84,85].
- Комментарии: при ГФС повышается уровень Д-димера, продуктов деградации фибрина (ранний доклинический признак), снижается уровень фибриногена.
- Рекомендуется проведение тромбоэластографии всем пациентам с целью оценки выраженности нарушений в системе гемостаза, степени риска развития тромбоза и кровотечения [36–38,84,86].
- Рекомендуется проведение анализа крови биохимического общетерапевтического с определением уровней общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови с целью выявления патологических изменений, характерных для ГФС [81–83].
- Комментарии: для ГФС характерно повышение уровня ферритина, триглицеридов, АЛТ, АСТ ЛДГ в сыворотке крови, гипонатриемия, гипохлоремия, гипоальбуминемия.
- При прогрессировании полиорганной недостаточности может наблюдаться гипербилирубинемия, повышение уровня креатинина, мочевой кислоты, мочевины.
- Рекомендуется определение уровня СРБ сыворотки крови всем пациентам с целью определения активности заболевания [87,88].
- Комментарии: при развитии ГФС уровень СРБ сыворотки крови значительно повышается.
- Рекомендуется исследование уровня прокальцитонина в крови всем пациентам с целью исключения сепсиса [44,46].
- Комментарии: при повышении уровня прокальцитонина следует заподозрить присоединение инфекции и развитие сепсиса.
2.2.3. Инструментальные диагностические исследования при подозрении на гемофагоцитарный синдром
- Рекомендуется проведение УЗИ органов брюшной полости (комплексное) всем пациентам с целью выявления нарастания размеров печени и селезенки, внутрибрюшных лимфатических узлов [5,24].
- Рекомендуется проведение ЭхоКГ всем пациентам с целью оценки состояния сердца [5,24].
- Рекомендуется регистрация ЭКГ всем пациентам с целью оценки состояния функции сердца [5,24].
- Рекомендуется проведение КТ органов грудной полости всем пациентам с целью выявления/исключения поражения легких с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям [5,24].
- Комментарии: при ГФС может развиваться геморрагический альвеолит, альвеолярный и интерстициальный отек легких по типу респираторного дистресс-синдрома (РДС).
- Рекомендуется проведение МРТ головного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с неврологической симптоматикой с целью выявления патологических изменений [5,24].
- Комментарии: при ГФС могут выявляться ишемические/геморрагические инсульты, очерченные очаги демиелинизации, а также задняя обратимая энцефалопатия (PRES).
- Рекомендуется проведение МРТ органов брюшной полости, забрюшинного пространства и малого таза с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям при развитии полиорганной недостаточности с целью выявления органомегалии, свободной жидкости в брюшной полости и малом тазу, определения состояния паренхимы печени и почек, селезенки [5,24].
- Рекомендуется получение цитологического препарата костного мозга путем пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) и гистологического препарата костного мозга с цитологическим исследованием мазка костного мозга (миелограмма), патологоанатомическим исследованием биопсийного (операционного) материала костного мозга с целью выявления дифференцированных макрофагов, фагоцитирующих гемопоэтические клетки [5,24,81,82].
- Комментарии: при тяжелом течении ГФС может развиться аплазия костного мозга.
2.2.4. Иные диагностические исследования при подозрении на гемофагоцитарный синдром
- Рекомендуется прием (осмотр, консультация) врача-невролога повторный всем пациентам с неврологической симптоматикой с целью оценки состояния центральной и периферической нервной системы [5,24].
- Комментарии: у 30–35% пациентов развиваются симптомы поражения ЦНС; судороги, менингизм, снижение уровня сознания, паралич черепно-мозговых нервов, психомоторное возбуждение, атаксия, гипотония, раздражительность.
- У половины больных с психоневрологическими симптомами в ликворе выявляется плеоцитоз, гиперпротеинархия (увеличение содержания белка в ликворе), гемофагоцитирующие клетки.
- Встречается также периферическая нейропатия и выраженная общая слабость, непропорциональная степени анемии.
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога повторный всем пациентам с геморрагическим синдромом с целью оценки состояния сред и оболочек глаза, зрительного нерва, сетчатки и глазного дна [5,24].
- Комментарии: у пациентов с ГФС могут выявляться кровоизлияния в сетчатку, воспаление зрительного нерва и инфильтрация сосудистой оболочки глаза.
2.2.5. Критерии установления диагноза вторичный гемофагоцитарный синдром пациентам с криопирин-ассоциированными периодическими синдромами.
Концентрация ферритина сыворотки крови >684 нг/мл и 2 из нижеследующих:
- число тромбоцитов крови ≤ 180 х 109/л;
- концентрация АСТ сыворотки >48 ед/л;
- концентрация триглицеридов сыворотки крови >1,75 ммоль/л;
- концентрация фибриногена крови ≤3,60 г/л.
2.3 Обследование пациентов с подтвержденным диагнозом криопирин-ассоциированными периодическими синдромами в стадии активной болезни с целью назначения/коррекции терапии
Общая информация
- Рекомендуется проведение обследования в условиях ревматологического стационара с целью назначения/коррекции терапии всем пациентам с установленным диагнозом CAPS, активная стадия [1–5].
Жалобы и анамнез см. раздел 2.1.1.
Физикальное обследование см. раздел 2.1.2.
2.3.1 Лабораторные диагностические исследования
- Рекомендуется проведение общего (клинического) анализа крови развернутого всем пациентам перед назначением/коррекцией терапии с целью определения активности болезни, нежелательных эффектов НПВП и/или иммунодепрессантов, и/или ГИБП (ингибиторов интерлейкина) [12,14,23,32,34].
- Комментарии: выявляются лейкоцитоз, умеренный тромбоцитоз, повышение СОЭ. При ГФС – лейкопения и/или тромбоцитопения, и/или эритропения, возможно снижение СОЭ. Нормальное число лейкоцитов и тромбоцитов у пациентов с лихорадкой могут свидетельствовать о течении ГФС. Одно-, двух или трехростковая цитопения может быть также нежелательным проявлением лечения НПВП и/или ГИБП (ингибиторов интерлейкина).
- Рекомендуется исследование коагулограммы (ориентировочное исследование системы гемостаза) с определением протромбинового индекса, активности антитромбина III; уровня плазминогена и фибриногена, концентрации Д-димера, уровня растворимых фибринмономерных комплексов в крови, протромбинового (тромбопластинового) времени в крови или в плазме, активированного частичного тромбопластинового времени, тромбинового времени в крови, фактора фон Виллебранда всем пациентам перед назначением/коррекцией терапии с целью оценки состояния системы гемостаза и решения вопроса о проведении его коррекции [36–39,84,85].
- Комментарии: при ГФС развивается гипокоагуляция и коагулопатия потребления; повышение уровня продуктов деградации фибрина – ранний доклинический признак.
- Рекомендуется проведение тромбоэластографии пациентам с ГФС перед назначением/коррекцией терапии с целью определения тактики антикоагулянтной терапии [36–38,84,86].
- Рекомендуется проведение анализа крови биохимического общетерапевтического с определением уровней общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови с целью оценки активности заболевания, состояния функции печени, почек, поджелудочной железы, [3,5,12,14,23,29–32,35,40,41].
- Комментарии: повышение уровня триглицеридов, ферритина, активности ЛДГ, АСТ и АЛТ свидетельствуют о развитии ГФС; повышение уровня креатинина и/или мочевины, и/или АЛТ, АСТ, и/или амилазы, и/или ГГТ, и/или ЩФ, и/или К, и/или общего билирубина, и/или глюкозы и/или холестерина, триглицеридов может быть нежелательным проявлением лечения НПВП и/или ГИБП, и/или ГКС. Повышение уровня креатинина, мочевины, мочевой кислоты, калия – признаком развития почечной недостаточности.
- Рекомендуется исследование уровня прокальцитонина в крови всем пациентам с лихорадкой перед назначением/коррекцией терапии с целью исключения септического процесса[44–46].
- Комментарии: уровень прокальцитонина повышается при развитии бактериальной инфекции и острого воспалительного ответа.
- Рекомендуется определение уровня СРБ сыворотки крови всем пациентам перед назначением/коррекцией терапии с целью определения активности заболевания[3,5,28,40,87,88].
- Комментарии: уровень СРБ сыворотки крови значительно повышен в активной стадии CAPS, а также при развитии ГФС и/или присоединении бактериальной инфекции.
- Рекомендуется определение антистрептолизина-O в сыворотке крови, с целью выявления/исключения инфицированности β гемолитическим стрептококком группы А [3,5,40,42].
- Комментарии: повышение уровня антистрептолизина-O в сыворотке крови свидетельствует об острой или хронической стрептококковой инфекции, обострение которой может провоцировать атаки CAPS.
- Рекомендуется определение уровня иммуноглобулинов крови всем пациентам перед назначением/коррекцией терапии с целью исключения первичного/вторичного иммунодефицитного состояния [3,5,28,40,47].
- Комментарии: уровни иммуноглобулинов крови при CAPS, как правило, соответствуют референсным значениям, снижение уровня иммуноглобулинов свидетельствует о развитии иммунодефицитного состояния.
- Рекомендуется проведение иммунофенотипирования периферической крови для выявления субпопуляционного состава лимфоцитов (основных) пациентам, часто болеющим вирусными, гнойными бактериальными инфекциями, в том числе оппортунистическими, перед назначением/коррекцией терапии с целью исключения иммунодефицитного состояния, развившегося в условиях лечения ГКС и/или ГИБП [5,47,48].
- Рекомендуется проведение очаговой пробы с туберкулином (реакция Манту, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) и исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови всем пациентам перед назначением/коррекцией терапии с целью исключения инфицированности микобактериями туберкулеза [50,89,90].
- Рекомендуется определение антител к сальмонелле кишечной (Salmonella enterica) в крови, определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови всем пациентам перед назначением/коррекцией терапии с целью исключения инфицированности бактериями кишечной группы [3,5].
- Рекомендуется определение антител классов A, M, G (IgA, IgM, IgG) к хламидии птичьей (Chlamydia psittaci) в крови; определение антител класса M (IgM) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител класса G (IgG) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pneumoniae) в крови всем пациентам перед назначением/коррекцией терапии с целью исключения инфицированности микоплазмами и хламидиям [3,5].
- Рекомендуется определение ДНК вирусов Эпштейна-Барр (Epstein-Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче всем пациентам перед назначением/коррекцией терапии с целью лабораторного подтверждения/исключения активной Эпштейна-Барр и/или, цитомегаловирусной, и/или герпетической инфекции [3,5,91].
- Рекомендуется проведение общего (клинического) анализа мочи, анализа мочи методом Нечипоренко, определение альбумина и количества белка в суточной моче перед назначением/коррекцией терапии всем пациентам с целью оценки состояния мочевыделительной системы [12,14,23,34,43].
- Комментарии: микро- макрогематурия может быть следствием токсического влияния НПВП на почки; при развитии амилоидоза выявляются: протеинурия ≥500мг/сутки, липидурия, в мочевом осадке – гиалиновые, а по мере нарастания протеинурии – зернистые цилиндры изменения; возможны микро- и макрогематурия, лейкоцитурия при отсутствии пиелонефрита.
- Рекомендуется проведение комплекса исследований функции почек пациентам с клиническими/лабораторными признаками поражения почек перед назначением/коррекцией терапии с целью выявления степени нарушения функции почек [18–20,22,23].
- Рекомендуется проведение комплекса исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома/почечной недостаточности перед назначением/коррекцией терапии с целью уточнения выраженности почечной недостаточности [18–20,22,23] .
- Рекомендуется проведение микробиологического (культурального) исследования слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы перед назначением/коррекцией терапии с целью исключения контаминации носоглотки аэробными и факультативно анаэробными микроорганизмами [5,24,54].
- Рекомендуется проведение микробиологического (культурального) исследования крови и мочи на стерильность пациентам с фебрильной и гектической лихорадкой перед назначением/коррекцией терапии с целью исключения сепсиса [43,45,46].
- Рекомендуется проведение микробиологического (культурального) исследования бронхоальвеолярной лаважной жидкости на грибы (дрожжевые и мицелиальные) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется проведение микробиологического (культурального) исследования лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [89–97].
- Рекомендуется определение антител к грибам рода аспергиллы (Aspergillus spp.) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97]].
- Рекомендуется определение маннана, галактоманнана в лаважной жидкости и в крови всем пациентам с признаками пневмонии по данным КТ органов грудной клетки с целью выявления этиологии пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение ДНК Mycoplasma pneumoniae в бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение ДНК цитомегаловируcа (Cytomegalovirus) в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–98].
- Рекомендуется определение ДНК Mycobacterium tuberculosis complex (M. tuberculosis, M. bovis, M. bovis BCG) с дифференциацией вида в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [89–98].
- Рекомендуется определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии [5,91,98,99].
- Рекомендуется определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии [5,91,100,101].
- Рекомендуется определение антител к капсидному антигену (VCA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии [5,91,100,101].
- Рекомендуется определение антител класса G (IgG) к ранним белкам (EA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,91,100,101].
- Рекомендуется определение антител к вирусу простого герпеса (Herpes simplex) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,102].
- Рекомендуется проведение исследования уровня кальпротектина в кале пациентам, у которых появились клинические проявления ВЗК (диарея, боли в животе, кровь/слизь в стуле) перед назначением/коррекцией терапии с целью их исключения [59–61].
2.3.2 Инструментальные диагностические исследования
- Рекомендуется проведение комплексного УЗИ внутренних органов всем пациентам перед назначением/коррекцией терапии с целью оценки состояния печени, селезенки, почек, перистальтики кишечника, поджелудочной железы[5,12,14,23,54].
- Комментарии: при развитии амилоидоза выявляется увеличение размеров печени/селезенки, неоднородность структуры паренхиматозных органов, большая сальная почка.
- Рекомендуется проведение ЭхоКГ всем пациентам перед назначением/коррекцией терапии с целью выявления/исключения патологических изменений [3,5].
- Комментарии: возможно поражение сердечной мышцы, развитие диастолической дисфункции, истощение диастолического резерва желудочков, тенденция к легочной гипертензии вследствие микроваскулярной дисфункции.
- Рекомендуется проведение регистрации ЭКГ всем пациентам перед назначением/коррекцией терапии перед назначением/коррекцией терапии с целью выявления/исключения патологических изменений [3,5].
- Комментарии: перикардит при CAPS в большинстве случаев не сопровождается снижением вольтажа зубцов, подъемом сегмента ST, инверсией зубца T на ЭКГ.
- Рекомендуется суточное мониторирование артериального давления пациентам с артериальной гипертензией перед назначением/коррекцией терапии с целью разработки тактики лечения [103].
- Рекомендуется выполнение холтеровского мониторирования сердечного ритма пациентам с аритмией, патологическими изменениями по данным электрокардиографии, перед назначением/коррекцией терапии с целью выявления/исключения патологических изменений [104].
- Рекомендуется проведение УЗИ пораженных суставов всем пациентам с активным артритом перед назначением/коррекцией терапии с целью оценки состояния синовиальной оболочки, хряща и выявления выпота в полость сустава [3,5,24].
- Рекомендуется проведение ЭГДС с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с диспепсическими явлениями, пациентам, получающим НПВП и/или ГКС, и/или ГИБП, а также при длительности заболевания более 5 лет и/или при наличии протеинурии >500 мг в сутки перед назначением/коррекцией терапии с целью исключения воспалительных гастропатий и амилоидоза [41,61,67,68].
- Комментарии: необходимо исключить воспалительные заболевания верхних отделов ЖКТ, ассоциированных с Helicobacter pylori и/или с применением НПВП, и/или глюкокортикостероидов (ГКС), а также амилоидоз.
- Рекомендуется проведение колоноскопии с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с абдоминальным синдромом перед назначением/коррекцией терапии с целью выявления/исключения сопутствующих заболеваний кишечника, амилоидоза [41,61,67,68].
- Комментарии: проводится при появлении нетипичной для CAPS кишечной симптоматики (затяжная диарея, боли в животе, примесь крови и гноя в кале) для исключения ВЗК, а также длительности заболевания более 5 лет и/или при наличии протеинурии >500 мг в сутки.
- Рекомендуется проведение биопсии почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с хронической болезнью почек/признаками почечной недостаточности перед назначением/коррекцией терапии с целью выявления/исключения амилоидоза [25].
- Рекомендуется проведение КТ пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) перед назначением/коррекцией терапии по показаниям с целью выявления/исключения патологических изменений [23,24,63–66].
- Рекомендуется проведение магнитно-резонансной томографии (МРТ) пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) перед назначением/коррекцией терапии по показаниям с внутривенным контрастированием с целью оценки состояния синовиальной оболочки, хряща и выявления выпота в полость сустава [23,24,63–66].
- Рекомендуется проведение МРТ головного мозга применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с неврологической симптоматикой перед назначением/коррекцией терапии с целью выявления осложнений и сопутствующих заболеваний [17,51].
- Комментарии: проводится пациентам с CINCA/NOMID и MWS, а также получающим ГИБП с проявлениями со стороны ЦНС (головные боли, рецидивирующие менингиты или менингоэнцефалиты) для верификации изменений в головном мозге (атрофия коры головного мозга, признаки гидроцефалии), а также оценки динамики изменений.
- Рекомендуется проведение спинномозговой пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) с микроскопическим исследованием, подсчетом клеток в счетной камере (определение цитоза), исследованием физических свойств спинномозговой жидкости, серологическим исследованием перед назначением/коррекцией терапии всем пациентам с симптомами поражения ЦНС с целью исключения/подтверждения патологических изменений [12,14,17,23].
- Комментарии: проводится пациентам с неврологическими проявлениями (головные боли, рецидивирующие менингиты или менингоэнцефалиты, судороги, и др.), пациентам с подозрением на синдром CINCA/NOMID для исключения инфекционной природы неврологических нарушений (менингококковая инфекция, вирусные менингиты и др.).
- Рекомендуется проведение КТ органов грудной полости с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам перед назначением/коррекции терапии с целью выявления/исключения патологических изменений [50,51].
- Комментарии: необходимо исключить очаговую, долевую, интерстициальную пневмонию, туберкулез легких.
- Интерстициальную пневмонию следует заподозрить при наличии субфебрильной/фебрильной лихорадки, сухого кашля/кашля с незначительным количеством мокроты/одышки, крепитаций/ослабления дыхания при аускультации, одышки
- Рекомендуется проведение бронхоскопии с применением анестезиологического пособия (включая раннее послеоперационное ведение) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки [92,93].
2.3.3. Иные диагностические исследования
Консультации специалистов с целью диагностики и лечения проявлений основного заболевания, сопутствующей патологии и/или осложнений.
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с функциональной недостаточностью суставов с целью решения вопроса о необходимости ортопедической коррекции [3,5,14,23,24].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам перед назначением/коррекцией терапии с целью выявления очагов хронической инфекции ЛОР органов и решения вопроса о проведении санации [76].
- Рекомендуется проведение санации очагов хронической инфекции ЛОР органов всем пациентам перед назначением/коррекцией терапии с целью профилактики инфекционных осложнений в условиях патогенетической терапии [23].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога повторный всем пациентам после проведения санации очагов хронической инфекции с целью контроля ее эффективности [23].
- Рекомендуется (осмотр, консультация) врача-сурдолога оториноларинголога первичный всем пациентам перед назначением/коррекцией терапии с целью проведения аудиограммы выявления/исключения нейросенсорной тугоухости и степени снижения слуха [23,76].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога первичный всем пациентам перед назначением/коррекцией терапии с целью определения состояния ротовой полости и необходимости ее санации [3,5].
- Рекомендуется проведение санации ротовой полости пациентам с очагами хронической инфекции перед назначением/коррекцией терапии с целью профилактики инфекционных осложнений в условиях патогенетической терапии [3,5].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога повторный всем пациентам после санации очагов хронической инфекции ротовой полости с целью контроля ее эффективности [3,5].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией глаза всем пациентам с целью выявления/исключения увеита и его осложнений, а также осложненной стероидной катаракты перед назначением/коррекцией терапии [12,14,17,23,77].
- Комментарии: пациентам с увеитом и осложненной стероидной катарактой назначается местная терапия.
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога повторный с обязательной биомикроскопией глаза всем пациентам с выявленной патологией с целью контроля эффективности терапии, а также решения вопроса об оперативном лечении в условиях офтальмологического стационара [12,14,17,23,77].
- Рекомендуется прием (осмотр, консультация) врача-детского кардиолога первичный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией с целью решения вопроса о проведении кардиотропной и/или гипотензивной терапии перед назначением/коррекцией терапии[23].
- Рекомендуется прием (осмотр, консультация) врача-детского кардиолога повторный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией с целью контроля эффективности кардиотропной и/или гипотензивной терапии [23].
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога первичный пациентам с эндокринологической патологией с целью разработки тактики дальнейшего обследования и лечения [23].
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога повторный пациентам с эндокринологической патологий с целью контроля эффективности терапии [23].
- Рекомендуется прием (осмотр, консультация) врача-диетолога первичный всем пациентам с нарушением питания с целью разработки индивидуальной программы диетического питания [5,24,105,106].
- Рекомендуется прием (осмотр, консультация) врача-диетолога повторный всем пациентам с нарушением питания с целью контроля выполнения индивидуальной программы диетического питания, рекомендаций по пищевому поведению в амбулаторных условиях [5,24,105,106] .
- Рекомендуется прием (осмотр, консультация) врача-невролога первичный пациентам с неврологической симптоматикой с целью решения вопроса о проведении терапии [17].
- Рекомендуется прием (осмотр, консультация) врача-невролога повторный пациентам с неврологической симптоматикой, психотическими реакциями с целью контроля эффективности терапии [17].
- Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с нефротическим синдромом, изменениями в биохимическом анализе крови общетерапевтическом, общем (клиническом) анализе мочи, типичными для развития амилоидоза/почечной недостаточности с целью решения вопроса о тактике лечения [12,14,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-нефролога повторный пациентам с нефротическим синдромом, изменениями в биохимическом анализе крови общетерапевтическом, общем (клиническом) анализе мочи, типичными для развития амилоидоза/почечной недостаточности с целью контроля эффективности терапии [12,14,18,21,23,25,75].
- Контроль эффективности – см. Приложения
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный перед назначением/коррекцией терапии пациентам с положительными результатами очаговой пробы с туберкулином и/или повышенным уровнем интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови и/или очаговыми, инфильтративными изменениями в легких с целью решения вопроса о проведении химиопрофилактики или противотуберкулезной химиотерапии [50].
- Рекомендуется прием (тестирование, консультация) медицинского психолога первичный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) с целью разработки индивидуальной программы психологической реабилитации пациента и его родителей для гармонизации процесса формирования детской личности в условиях тяжелого хронического заболевания и оптимизации детско-родительских отношений; повышения приверженности лечению, сотрудничеству с врачом и медицинским персоналом для достижения ремиссии заболевания; достижения психологической адаптации в социуме [78–80].
- Рекомендуется прием (тестирование, консультация) медицинского психолога повторный всем пациентам старше 1 года и всем родителям после завершения программы психологической реабилитации с целью оценки ее эффективности [78–80].
- Рекомендуется осмотр (консультация) врача-физиотерапевта первичный всем пациентам с функциональной недостаточностью после снижения активности заболевания с целью разработки программы физиотерапевтических процедур в рамках программы медицинской реабилитации [78,79].
- Рекомендуется прием (осмотр, консультация) врача по лечебной физкультуре (ЛФК) первичный пациентам с функциональной недостаточностью после снижения активности заболевания с целью разработки программы медицинской реабилитации [78,79].
- Рекомендуется проведение медицинской реабилитации всем пациентам с функциональной недостаточностью после снижения активности заболевания с целью восстановления функциональной активности [78,79].
- Рекомендуется осмотр (консультация) врача-физиотерапевта повторный всем пациентам с функциональной недостаточностью после окончания программы физиотерапевтических процедур в рамках программы медицинской реабилитации с целью оценки ее эффективности [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК повторный всем пациентам с функциональной недостаточностью после окончания программы медицинской реабилитации с целью оценки ее эффективности [78,79].
3. Лечение
3.1 Медикаментозное лечение
- Рекомендуется назначение только НПВП** (М01А) у пациентов с целью купирования лихорадки и болевого синдрома с неустановленным диагнозом CAPS на этапе обследования [5,12,23,107–110].
- Рекомендуется назначение НПВП (М01А) с целью купирования лихорадки и болевого синдрома у пациентов с установленным диагнозом CAPS [5,12,23,107,108,110].
- Рекомендуется назначение #диклофенака** (M01AB) детям старше 6 лет в дозе 0,5-3 мг/кг/сутки или #нимесулида (M01AX) детям старше 2 лет в дозе 1,5 мг/кг в 2-3 приема (не более 5 мг/кг в сутки), детям старше 12 лет в дозе 3-5 мг/кг/сутки или #мелоксикама (M01AC) детям старше 2 лет в дозе 0,125 мг/кг в сутки, детям старше 15 лет в дозе 7,5-15 мг/сутки или ибупрофена** (М01АЕ01) детям старше 3 мес. до 30 мг/кг/сут в 3-4 приема, с целью достижения противовоспалительного, обезболивающего и жаропонижающего эффекта [5,12,23,107–113].
- Комментарии: НПВП (М01А) назначаются в следующих дозировках:
- #Диклофенак** (M01AB) применяется у детей с 6 лет в таблетках и суппозиториях, в виде в/м инъекций (разрешен с 18 лет)
- #Нимесулид (M01AX) применяется у детей с 2-х лет в суспензии, старше 12 лет – в таблетках
- #Мелоксикам (M01AC) применяется у детей с 2-х лет в суспензии, старше 15 лет в таблетках, в виде в/м инъекции разрешен с 18 лет
- Ибупрофен** (М01АЕ01) применяется у детей старше 3 мес. в суспензии, старше 6 лет в таблетках, интервалы между приемами препарата 6-8 ч.
- #Диклофенак** (M01AB), #нимесулид (M01AX), #мелоксикам (M01AC) вне возрастных показаний назначаются по решению врачебной комиссии, после получения информированного согласия родителей и детей старше 15 лет.
- Комментарии: НПВП (М01А) назначаются в следующих дозировках:
- Не рекомендуется проведение монотерапии НПВП длительностью более 1 мес. у всех пациентов.
- Не рекомендуется назначение ГКС (Н02АВ) перорально и/или внутривенно, и/или внутрисуставно, и/или генно-инженерных биологических препаратов (ГИБП) до завершения полного лабораторно-инструментального обследования, исключения онкологических и онко-гематологических заболеваний и установления диагноза CAPS [12,14,26,35,108].
- Комментарии: применение ГКС, ГИБП (#канакинумаба**) при онкологических и онкогематологических заболеваниях, протекающих под маской CAPS, значительно затруднит в дальнейшем верификацию диагноза, так как они обладают выраженным иммуносупрессивным эффектом, нивелируют клиническую и морфологическую картину злокачественных новообразований.
- Рекомендуется пациентам проведение пульс-терапии #метилпреднизолоном** (H02AB) 10-30 мг/кг/введение внутривенно в течение 3, при необходимости 5 дней подряд с установленным диагнозом CAPS на этапе обследования, при выраженном болевом синдроме и/или опасных для жизни системных проявлениях (стойкая фебрильная или гектическая лихорадка и/или перикардит, и /или плеврит) с целью достижения быстрого противовоспалительного эффекта [5,12,23,114].
- Комментарии: пульс-терапия #метилпреднизолоном** (H02AB) назначается по решению врачебной комиссии, после получения информированного согласия родителей и детей старше 15 лет.
- Рекомендуется назначение #преднизолона** (H02AB) или #метилпреднизолона** (H02AB) перорально 1 мг/кг в сутки пациентам с установленным диагнозом CAPS на этапе обследования, при выраженном болевом синдроме и/или, опасных для жизни системных проявлениях (стойкая фебрильная или гектическая лихорадка и/или перикардит, и /или плеврит) с целью достижения быстрого противовоспалительного эффекта [5,12,23,114,115].
- Рекомендуется назначение ингибитора интерлейкина (ИЛ-1β) #канакинумаба** (L04AC) или ингибитора интерлейкина (ИЛ-1α и ИЛ-1β) анакинры (L04AC03) как основного средства патогенетической терапии всем пациентам с установленным диагнозом CAPS, имеющим признаки системного воспалительного ответа (лихорадка, сыпь и другие), органные нарушения (тугоухость, патология глаз, изменения со стороны ЦНС, суставов), повышение СОЭ более 30 мм/час (по Панченкову), СРБ более 20 мг/л или более 4 верхних границ нормы на момент обследования или в течение месяца до него с целью индукции ремиссии CAPS [23,116–121].
- Рекомендуется назначение #канакинумаба** (L04AC) пациентам старше 2 лет с массой тела ≥7,5 <40 кг 2 мг/кг 1 р/8 нед; пациентам с массой тела ≥40 кг – 150 мг 1р/8 нед подкожно [23,116–121].
- Комментарии: лечение #канакинумабом** (L04AC) осуществляется пожизненно. Введение препарата может проводиться в стационарных и амбулаторных условиях.
- Контроль терапии включает купирование системных проявлений (лихорадка, сыпь, болевой синдром), отсутствие органных нарушений (тугоухость, глазные проявления, амилоидное поражение органов), лабораторной активности (СОЭ, СРБ в пределах нормальных значений). Детям младше 2 лет #канакинумаб**(L04AC) назначается по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей.
- Контроль эффективности терапии – см. Приложение А3.
- Рекомендуется проведение поддерживающей терапии #канакинумабом**(L04AC) ) пациентам старше 2 лет с массой тела ≥7,5<40 кг 2 мг/кг 1 р/8 нед; пациентам с массой тела ≥ 40 кг – 150мг 1 р/8 нед подкожно при достижении клинического эффекта через 7 дней после первой инъекции #канакинумаба**(L04AC) с целью поддержания ремиссии CAPS [23,116–121].
- Комментарии: клиническим эффектом является купирование лихорадки, сыпи, снижение/нормализация острофазовых показателей воспаления (СОЭ, СРБ, число лейкоцитов крови).
- Контроль эффективности терапии – см. Приложение А3.
- Рекомендуется проведение второй инъекции #канакинумаба**(L04AC) пациентам старше 2 лет с массой тела ≥15<40 кг в дозе 2 мг/кг; пациентам с массой тела ≥ 40кг – 150 мг подкожно при не достижении клинического эффекта через 7 дней после первой инъекции #канакинумаба** (L04AC) с целью индукции ремиссии CAPS [23,116–121].
- Комментарии: клиническим эффектом является купирование лихорадки, сыпи, снижение/нормализация острофазовых показателей воспаления (СОЭ, СРБ, число лейкоцитов крови).
- Контроль эффективности терапии – см. Приложение А3.
- Рекомендуется проведение поддерживающей терапии #канакинумабом**(L04AC) пациентам старше 2 лет с массой тела ≥15<40 кг 4 мг/кг 1 р/8 нед; пациентам с массой тела ≥ 40 кг – 300 мг 1р/8 нед подкожно при достижении клинического эффекта через 7 дней после второй инъекции #канакинумаба**(L04AC) с целью поддержания ремиссии CAPS [117–121].
- Комментарии: клиническим эффектом является купирование лихорадки, сыпи, снижение/нормализация острофазовых показателей воспаления (СОЭ, СРБ, число лейкоцитов крови).
- Рекомендуется проведение третьей инъекции #канакинумаба**(L04AC) пациентам старше 4 лет с массой тела ≥15 <40 кг – 4 мг/кг; пациентам с массой тела ≥ 40 кг – 300 мг подкожно при не достижении клинического эффекта через 7 дней после второй инъекции #канакинумаба**(L04AC) с целью индукции ремиссии CAPS [117].
- Комментарии: клиническим эффектом является купирование лихорадки, сыпи, снижение/нормализация острофазовых показателей воспаления (СОЭ, СРБ, число лейкоцитов крови).
- Рекомендуется проведение поддерживающей терапии #канакинумабом**(L04AC) пациентам старше 4 лет с массой тела ≥15< 40 кг 8 мг/кг; пациентам с массой тела ≥ 40 кг – 600 мг 1 р/8 недель подкожно при достижении полного клинического ответа с целью поддержания ремиссии CAPS [23,116–121].
- Комментарии: клиническим эффектом является купирование лихорадки, сыпи, снижение/нормализация острофазовых показателей воспаления (СОЭ, СРБ, число лейкоцитов крови).
- Рекомендуется назначение анакинры** (L04AC03) пациентам старше 8 месяцев с массой тела ≥10 кг 1-2 мг/кг/сутки подкожно с целью индукции ремиссии CAPS [12,14,23,122].
- Контроль эффективности терапии – см. Приложение А3.
- Рекомендуется проведение поддерживающей терапии анакинрой** (L04AC03) пациентам старше 8 месяцев с массой тела ≥10 кг 1-2 мг/кг/сутки подкожно при достижении клинического эффекта с целью поддержания ремиссии CAPS [12,14,23,122].
- Комментарии: клиническим эффектом является купирование лихорадки, сыпи, боли в суставах и головной боли, снижение/нормализация острофазовых показателей воспаления (СОЭ, СРБ, число лейкоцитов крови) и частоты обострений.
- Рекомендуется повышение дозы анакинры** (L04AC03) до 3-4 мг/кг/сутки, при необходимости, с последующим увеличением до максимальной дозы 8 мг/кг/сутки подкожно при недостижении клинического эффекта или при CAPS тяжелой степени тяжести (MWS и CINCA/NOMID) с целью индукции ремиссии CAPS [12,14,23,122].
- Рекомендуется проведение оценки индекса активности аутовоспалительных заболеваний (AIDAI) (Приложение Г1), индекса MWS-DAS (Приложение Г2) всем пациентам с диагнозом CAPS с целью оценки эффективности терапии [123].
- Комментарии: проводится всем пациентам в активной и неактивной стадиях болезни. Оцениваются все симптомы заболевания за последний месяц как да или нет (1/0) и их тяжесть (1 – минимальная, 2 – средняя, 3 – выраженная). Более 9 активных проявлений оценивается как активность заболевания.
- Рекомендуется проведение оценки индекса повреждения (ADDI) всем пациентам с диагнозом CAPS с целью оценки эффективности терапии и агрессивности течения заболевания (Приложение Г3) [6,12,23,124].
- Комментарии: проводится всем пациентам в активной и неактивной стадиях болезни.
- Контроль эффективности терапии – см. Приложение Г1-Г3.
3.1.2. Лечение гемофагоцитарного синдрома у пациентов с криопирин-ассоциированными периодическими синдромами
- Рекомендуется назначение терапии всем пациентам после проведения диагностики, в том числе дифференциальной диагностики, и установления/подтверждения диагноза CAPS с ГФС, в условиях ревматологического стационара [5,12,14,23,24].
- Рекомендуется проведение пульс-терапии #метилпреднизолоном** (HO2AB) 20–30 мг/кг/введение внутривенно или назначение #дексаметазона** (HO2AB) 10–20 мг/м²/сутки внутривенно в сочетании (или без) с #преднизолоном** (HO2AB) для перорального приема 1–2 мг/кг/сутки, #циклоспорином** (L04AD) в дозе 5-7 мг/кг/сутки перорально или внутривенно с целью купирования ГФС[81–83,125–129].
- Комментарии: #циклоспорин** (L04AD) и #дексаметазон** (HO2AB) назначаются по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- Рекомендуется постепенное снижение дозы #дексаметазона**(HO2AB) после купирования клинических и лабораторных признаков ГФС по следующей схеме: 10 -20 мг/м2/сут применяется в течение 1-2 нед, 5-10 мг/м2/сут в течение 3-4 нед, 2,5 -5 мг/м2/сут в течение 5-6 нед, 1,25-2,5 мг/м2/сут в течение 7-8 нед. после купирования клинических и лабораторных признаков ГФС [126,127].
- Комментарии: доза #дексаметазона** снижается постепенно после купирования клинических и лабораторных признаков ГФС.
- Рекомендуется назначение #канакинумаба** (L04AC) подкожно в дозе 4 мг/кг/введение в раз в 4 недели с целью купирования ГФС [125].
- Комментарии: #канакинумаб** (L04AC) назначается в сочетании с ГКС и #циклоспорином** (L04AD) в дозе 5 мг/кг/сут.
- #Канакинумаб** (L04AC) назначается по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- Рекомендуется назначение #иммуноглобулина человека нормального** (J06BA) 2 г/кг внутривенно всем пациентам с ГФС с целью достижения иммуносупрессивного эффекта [82,128,130–133].
- Комментарии: введение всей курсовой дозы иммуноглобулина осуществляется путем непрерывной продленной инфузии одномоментно для обеспечения блокирования Fc-рецепторов IgG на фагоцитирующих клетках; подавления пролиферации Т лимфоцитов и продукции иммуноглобулинов; взаимодействия с системой комплемента; блокирования активации и действия цитокинов; блокирования экспрессии молекул адгезии на эндотелиальных клетках.
- #Иммуноглобулин человека нормальный** (J06BA) назначается по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- Рекомендуется назначение антитромботических средств** (В01А): препаратов из группы гепарина** (В01В), антиагрегантов кроме гепарина (В01АС), антифибринолитических средств** (В02А), прямых ингибиторов фактора Xа** (В01АF) при наличии гиперкоагуляции и поражения эндотелия сосудов по данным коагулограммы и тромбоэластограммы, при развитии коагулопатии и диссеминированного внутрисосудистого свертывания по данным коагулограммы (ориентировочное исследование системы гемостаза) и тромбоэластографии в соответствии с международными рекомендациями [36].
- Комментарии: антитромботические средства (В01А) вне возрастных показаний назначаются жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- Рекомендуется проведение трансфузий крови и препаратов крови (ВО5А) при развитии коагулопатии потребления, кровотечения [36].
- Комментарии: при развитии коагулопатии потребления проводятся трансфузии эритроцитарной массы, свежезамороженной плазмы, криопреципитата и др. в соответствии с показаниями.
- Рекомендуется назначение #ритуксимаба** (L01XC) 375 мг/м2 в неделю внутривенно 1 раз в нед в течение 2-4 последовательных недель в сочетании с #циклоспорином** (L04AD) 5-7 мг/кг/сутки и #иммуноглобулином человека нормальным** (J06BA) 1-2 г/кг пациентам с ГФС и активной Эпштейна-Барр вирусной инфекцией с целью подавления репликации вируса в В лимфоцитах и купирования ГФС [81–83,125–129,134,135].
- Комментарии: #ритуксимаб** (L01XC) назначается по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей/пациентов в возрасте старше 15 лет.
- Рекомендуется назначение #ритуксимаба** (L01XC) в комбинации с #ко-тримоксазолом** (JO1EE) 5 мг/кг по триметоприму перорально 3 раза в неделю или ежедневно с целью профилактики пневмоцистной пневмонии в соответствии с международными рекомендациями [136–143].
- Рекомендуется назначение эмпирической антибактериальной терапии, а в дальнейшем антибактериальных препаратов системного действия**(JO1), влияющих на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз** (JO1CR); цефалоспорины 4-го поколения** (JO1DE); карбапенемы** (JO1DH); другие антибактериальные препараты** (JO1XХ); антибиотики гликопептидных структур** (J01XA); другие аминогликозиды** (J01GB); в сочетании с противогрибковыми препаратами системного действия** (JO2A) по чувствительности микрофлоры при присоединении бактериальной инфекции/развитии сепсиса/нейтропении среднетяжелой или тяжелой степени/острого воспалительного ответа, сопровождающегося повышением уровня прокальцитонина крови, даже без очага инфекции подтвержденной бактериологическим и/или серологическим методом. [46].
- Комментарии антибактериальные препараты системного действия (JO1) вне возрастных показаний назначаются по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- Рекомендуется оценить эффективность лечения ГФС через 2-4 недели с целью решения вопроса о продолжении индукционной терапии или смены схемы лечения [144].
- Комментарии: критерии достижения ответа на терапию включают: купирование лихорадки, уменьшение размеров селезенки, повышение числа тромбоцитов крови ≥100 ´ 109/л, нормализацию уровня фибриногена крови, снижение концентрации ферритина сыворотки крови на 25%.
- При достижении ответа целесообразно продолжить терапию до достижения стадии неактивной болезни.
- Рекомендуется проводить лечение ГФС до достижения неактивной стадии [144].
- Комментарии: критерии неактивной стадии ГФС включают: отсутствие лихорадки, спленомегалии, цитопении (НB ≥90 г/л, тромбоциты ≥100 ´ 109/л, нейтрофилы ≥0,5 ´ 109/л), снижение сывороточной концентрации триглицеридов <3 ммоль/л или <265 мг/дл, ферритина ≤ 500 µг/л, нормализацию показателей цереброспинальной жидкости (при поражении ЦНС), снижение sCD25 в случае его выполнения.
- После купирования ГФС рекомендуется проведение терапии в соответствии с клиническими рекомендациями (см. выше).
3.2. Хирургическое лечение
- Рекомендуется решение вопроса о хирургическом лечении пациентам с выраженным нарушением слуха [12,16,17,23,145].
- Комментарии: проводится после консультации врача-оториноларинголога- сурдолога.
- Рекомендуется эндопротезирование сустава с применением анестезиологического пособия (включая раннее послеоперационное ведение) детям с 3-4 стадией вторичного коксартроза с учетом возрастных ограничений [5,24].
3.3. Немедикаментозное лечение
- Рекомендуется проведение заместительного гемодиализа пациентам с амилоидозом и терминальной ХПН [18].
- Рекомендуется употребление пищи с повышенным содержанием кальция и витамина D с целью профилактики остеопороза пациентам, получающим ГКС [24].
- Рекомендуются шины, лонгеты, стельки и легкие съемные аппараты с целью коррекции ортопедических нарушений пациентам с хроническим артритом, деформациями в суставах и нарушением роста нижних конечностей [3,5,24].
- Комментарии: для статических ортезов необходима прерывистость иммобилизации – их следует носить или надевать в свободное от занятий время и в течение дня обязательно снимать для стимуляции мышечной системы во время физических упражнений, занятий, трудотерапии, туалета. При выраженном остеопорозе в грудном и поясничном отделах позвоночника следует носить корсет или реклинатор; при поражении суставов шейного отдела позвоночника – головодержатель (мягкий, жесткий).
4. Медицинская реабилитация и санаторно-курортное лечение
- Рекомендуется проведение (реализация услуг) медицинской реабилитации пациентам с системными поражениями соединительной ткани, воспалительными артропатиями, спондилопатиями с целью восстановления функциональной способности [78,79].
- Комментарии: проводится у всех пациентов с поражение опорно-двигательного аппарата; разрабатывается индивидуальная программа реабилитации; формулируются цели и задачи проведения реабилитационных мероприятий на основе реабилитационного диагноза и реабилитационного потенциала на день, на неделю, на весь период реабилитации; определяются двигательный режим, индивидуальные границы интенсивности применяемых воздействий на пациента, имеющего нарушения функций; разрабатывается индивидуальная программы ЛФК; определяются методы реабилитации: медикаментозные средства, кинезитерапия, механотерапия, в том числе лечебная механотерапия в воде, физиотерапия, робототехника, экзоскелеты, информационные технологии, психологическая коррекция, эрготерапия; выбираются формы медицинской реабилитации на различных этапах ее применения, в различные периоды течения заболевания (индивидуальное, групповое занятие, занятие с применением телемедицинских технологий); осуществляется консультирование законных представителей детей, нуждающихся в медицинской реабилитации, и обучение их реабилитационным методикам, разрешенным к применению в домашних условиях, и навыкам ухода за тяжелобольными детьми.
- Рекомендуется проведение физиотерапии всем пациентам с поражением суставов, мышечной атрофией, стероидной миопатией при достижении ремиссии [78,79].
- Комментарии: разрабатывается план, формулируются цель и задачи применения физиотерапии у пациента с CAPS при реализации индивидуальной программы реабилитации; методы физиотерапии: воздействие электрическим полем высокой частоты, магнитотерапия, воздействие поляризованным светом, механотерапия, термовоздействие и санаторно-курортного лечения (климато-, бальнео-пелоидотерапия) выбираются в зависимости от различных периодов течения заболевания.
- Рекомендуется проведение школы психологической реабилитации для пациентов с CAPS и их родственников [78–80].
- Комментарии: медицинская реабилитация обязательно сочетается с психологической реабилитацией детей и их родителей; разрабатывается индивидуальная программа психологической реабилитации и психотерапевтической программы с учетом клинической картины заболевания, выявленных психологических и психосоциальных механизмов психического расстройства, с учетом клинической картины, особенностей личности, психотерапевтической гипотезы, психотерапевтических мишеней, выбираются методы психологической интервенции (психотерапии, психологического консультирования, психологической коррекции и психологической реабилитации); виды психотерапии (динамическая, когнитивно-поведенческая, экзистенциально-гуманистическая, психотерапии с помощью неосновных ее направлений – арт-терапия, телесноориентированная психотерапия, психодрама, суггестивная психотерапия и т.п.); формы психотерапии (индивидуальная, семейно-супружеская, групповая, психотерапии в условиях естественной среды, средовой психотерапии).
5. Профилактика и диспансерное наблюдение
5.1. Профилактика
Первичная профилактика заключается в проведении генетического прогнозирования рождения ребенка с CAPS.
- Рекомендуется прием (осмотр, консультация) врача-генетика повторный родителям после установления диагноза ребенку с целью медико-генетического консультирования по вопросу генетического риска рождения в этой семье детей с CAPS [12,14,23].
- Комментарий: семьям с больными CAPS детьми рекомендуется медико-генетическое консультирование с целью оценки генетического риска. Тип наследования CAPS – аутосомно-доминантный, и заболевание может передаваться от больного члена семьи его детям, генетический риск оценивается 50% и не зависит от пола. Однако, следует учитывать, что большинство случаев- спорадические и в семье может не наблюдаться других больных в семье. По данным литературы у 40% пациентов с клиническими проявлениями могут не выявляться мутации при применении методов прямого секвенирования, что может быть обусловлено как мозаицизмом, так и наличием мутаций в других генах, в том числе неизвестных в настоящее время. Поэтому отсутствие мутаций не позволяет полностью исключить диагноз.
- Пренатальная диагностика возможна если генотип установлен и проводится молекулярно-генетическими или биохимическими методами, путем исследования ДНК, выделенной из биоптата ворсин хориона на 9-11 неделе беременности. Однако, с учетом возможностей коррекции заболевания и наличия разных по тяжести клинических форм, необходимо обсудить с семьей достаточно подробно все риски и прогнозы.
- Рекомендуется проведение профилактики осложнений и обострений CAPS, побочных эффектов патогенетической терапии [12,14,23].
- Комментарии: рекомендуется проведение диспансерного наблюдения: физикальный осмотр специалиста (врача-педиатра, врача-ревматолога, врача-аллерголога-иммунолога и др.), который наблюдает пациента, включая мышечно-скелетные и неврологические проявления, рост и развитие ребенка 1 раз в 6 месяцев. Осмотр врача-офтальмолога (биомикроскопия глаза) 1 раз в 3 месяца, при необходимости чаще. Аудиограмма – 1 раз в год. МРТ, рентгенография бедренных и берцовых костей, коленных суставов (надколенников), МРТ головного мозга, спинномозговые пункции (давление, клеточный состав, уровень белка в спинномозговой жидкости) у пациентов с CINCA/NOMID 1 раз в год. Проведение когнитивных тестов у тяжелых пациентов. Оценка влияния на качество жизни, социальную адаптацию. Оценка активности заболевания по индексам AIDAI и MWS-DAS, индекса повреждения (ADDI) 1 раз в год. Контроль эффективности и безопасности терапии ингибитором интерлейкина (#канакинумаб**): общий (клинический) анализ крови и общий (клинический) анализ мочи (протеинурия), б/х анализ крови (АЛТ, АСТ, креатинин, общий белок), СРБ 1 раз в 3 месяца. Индивидуальный подход к вакцинации (вакцинация детей может проводиться только в период полной ремиссии заболевания, при длительном ее сохранении не менее года, по индивидуальному графику, исключая живые вакцины).
- Не рекомендуется пациентам, получающим ГИБП, проводить иммунизацию живыми и живыми ослабленными вакцинами одновременно с терапией [146].
- Комментарии: безопасность подобного сочетания не установлена. Может развиться обострение CAPS или ГФС. Отсутствуют данные о вторичной передаче инфекции от пациентов, иммунизированных живыми вакцинами, к пациентам, получающим ГИБП.
5.2. Диспансерное наблюдение пациентов с криопирин-ассоциированными периодическими синдромами в условиях стационара/дневного стационара, инициировавшего назначение патогенетической терапии
Обследование проводится 1 раз в 3–6 мес.: через 3 мес. после назначения терапии; через 6 мес. после назначения терапии; далее каждые 6 мес. с целью выявления осложнений заболевания, сопутствующей патологии, контроля эффективности и безопасности терапии.
Жалобы и анамнез см. раздел 2.1.1.
Физикальное обследование см. раздел 2.1.2
- Рекомендуется проведение общего (клинического) анализа крови развернутого всем пациентам с целью выявления активности болезни и контроля безопасности патогенетических препаратов [12,14,23].
- Комментарии: показатели клинического анализа крови должны быть в пределах нормальных значений. Одно-, двух или трехростковая цитопения может быть, в числе прочего, нежелательным проявлением лечения #канакинумабом**/анакинрой**.
- Рекомендуется прекращение инъекций #канакинумаба**/анакинры**(в течение 7 дней) всем пациентам при снижении числа тромбоцитов ≤150>100 × 109/л, числа нейтрофилов <1,5 ≥1,0 × 109/л, в общем (клиническом) анализе крови с целью контроля нежелательных явлений на фоне терапии [3,5,14,23,24].
- Комментарии: прием ранее назначенных ГКС перорально следует продолжить.
- Клинический анализ крови повторить через неделю.
- Рекомендуется прекращение инъекций #канакинумаба**/анакинры** всем пациентам при снижении абсолютного числа нейтрофилов <1,0 × 109/л и/или числа тромбоцитов <100 × 109/л в общем (клиническом) анализе крови, с целью предотвращения прогрессирования цитопении [3,5,14,23,24].
- Комментарии: прием ранее назначенных ГКС перорально следует продолжить.
- Клинический анализ крови повторить через неделю.
- Рекомендуется назначение гранулоцитарного колониестимулирующего фактора #филграстима** (LO3AA) в дозе 5–10 мкг/кг/сутки подкожно при лейкопении с абсолютным числом нейтрофилов ≤1,0 ´ 109/л в течение 3-5 дней (при необходимости – дольше) до полной нормализации числа лейкоцитов и нейтрофилов[24,147–149].
- Комментарии: детям в возрасте <1 года #филграстим**(LO3AA) назначается по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей.
- Рекомендуется назначение гранулоцитарного колониестимулирующего фактора #филграстима** (LO3AA) 5–10 мкг/кг/сутки подкожно в сочетании с антибактериальными препаратами системного действия (JO1) внутривенно при фебрильной нейтропении (нейтропения, сопровождающаяся лихорадкой) с абсолютным числом нейтрофилов ≤1,0 ´ 109/л [24,147–149].
- Комментарии: детям в возрасте <1 года #филграстим**(LO3AA) назначается по решению врачебной комиссии, после получения информированного согласия родителей.
- Рекомендуется продолжение лечения антибактериальными препаратами системного действия (JO1) всем пациентам с фебрильной нейтропенией (нейтропенией, сопровождающейся лихорадкой) до купирования фебрильной лихорадки и нормализации лейкоцитарной формулы по данным общего (клинического) анализа крови [24,147–149].
- Рекомендуется возобновить терапию #канакинумабом**/анакинрой** в той же дозе всем пациентам после восстановления числа нейтрофилов ≥1,5 ´ 109/л по данным общего (клинического) анализа крови с целью поддержания ремиссии CAPS [5,24].
- Рекомендуется проведение коррекции терапии #канакинумабом**/анакинрой** всем пациентам при наличии данных о повторных эпизодах снижения числа клеток крови в общем (клиническом) анализе крови, с целью контроля нежелательных явлений на фоне терапии [5,24].
- Рекомендуется проведение биохимического анализа крови общетерапевтического c определением уровни общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови, витамина В12 с целью контроля активности заболевания, функции печени, почек, поджелудочной железы, электролитного баланса в условиях проведения терапии #канакинумабом**/анакинрой ** [5,23,24].
- Комментарии: повышение уровня креатинина и/или мочевины, и/или мочевой кислоты, и/или билирубина, и/или К, и/или холестерина, и/или триглицеридов; повышение активности ЛДГ и/или АЛТ, и/или АСТ, и/или ГГТ, и/или ЩФ, и/или амилазы может быть нежелательным проявлением лечения #канакинумабом**/анакинрой**.
- Постепенное повышение уровня креатинина, мочевины, мочевой кислоты, калия, холестерина, снижение уровня общего белка, альбумина сыворотки крови может свидетельствовать о развитии почечной недостаточности вследствие амилоидоза.
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой** всем пациентам при повышении уровня АЛТ, АСТ в сыворотке крови ≥1,5 раза выше верхней границы нормы и/или повышении уровня общего билирубина, свободного (неконъюгированного) и/или связанного (конъюгированного) билирубина, и/или мочевины, и/или креатинина, и/или мочевой кислоты и/или другого (их) биохимического (их) показателя (ей) выше верхней границы нормы [5,24].
- Комментарии: прием ранее назначенных ГКС перорально следует продолжить. Повторить биохимический анализ крови общетерапевтический через неделю.
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам в той же дозе после нормализации показателя (ей) биохимического анализа крови общетерапевтического с целью поддержания ремиссии CAPS [5,24].
- Рекомендуется проведение коррекции терапии #канакинумабом**/анакинрой** всем пациентам при наличии данных о повторных эпизодах повышения биохимического(их) показателя(ей) с целью контроля нежелательных явлений на фоне терапии [5,24].
- Рекомендуется определение уровня СРБ сыворотки крови всем пациентам с целью контроля активности заболевания [3,12,14,23,24,28,40,69,87].
- Комментарии: повышение уровня СРБ в сыворотке крови свидетельствует об активности CAPS и/или присоединении вторичной инфекции, и/или развитии ГФС.
- Рекомендуется определение уровня иммуноглобулинов крови всем пациентам с целью исключения иммунодефицитного состояния, развившегося в условиях проведения лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [5,24].
- Рекомендуется назначение #иммуноглобулина человека нормального** (J06BA) в 400 мг/кг, при недостижении достаточного уровня иммуноглобулинов 500 мг/кг при снижении уровня иммуноглобулинов крови с целью его коррекции и профилактики развития инфекционных осложнений [150].
- Рекомендуется определение антистрептолизина-O в сыворотке крови, с целью выявления/исключения инфицированности β гемолитическим стрептококком группы А [3,12,14,23,24,40].
- Комментарии: повышение уровня антистрептолизина-O в сыворотке крови свидетельствует об острой или хронической стрептококковой инфекции, обострение которой может провоцировать обострение CAPS.
- Рекомендуется определение прокальцитонина крови у всех пациентов с лихорадкой с целью выявления/исключения с целью дифференциальной диагностики природы лихорадки [44–46].
- Комментарии: повышение уровня прокальцитонина крови свидетельствует о инфекционной природе лихорадки.
- Рекомендуется пациентам с лихорадкой проведение комплекса исследований с целью исключения сепсиса (общий (клинический) анализ крови развернутый, анализ крови биохимический общетерапевтический, уровень СРБ сыворотки крови, уровень прокальцитонина крови, микробиологическое (культуральное) исследование крови на стерильность, микробиологическое (культуральное) исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы, микробиологическое (культуральное) исследование мочи на бактериальные патогены с применением автоматизированного посева с определением, чувствительности к антибактериальным препаратам, тромбоэластография, коагулограмма (ориентировочное исследование системы гемостаза); КТ органов грудной клетки, УЗИ органов брюшной полости (комплексное), почек, ЭхоКГ, МРТ органов брюшной полости, малого таза и забрюшинного пространства) в соответствии с клиническими рекомендации по лечению сепсиса у детей [35,45,46,54,86,87,151].
- Комментарии: проводится пациентам с фебрильной, гектической лихорадкой, лейкоцитозом/лейкопенией, тромбоцитопенией, повышением уровня СРБ и прокальцитонина сыворотки крови, несвязанными с активностью CAPS.
- Рекомендуется назначение сначала эмпирической антибактериальной терапии, а в дальнейшем по чувствительности микрофлоры антибактериальных препаратов системного действия** (JO1), влияющих на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (JO1CR); цефалоспорины 4-го поколения (JO1DE); карбапенемы (JO1DH); другие антибактериальные препараты (JO1XХ); антибиотики гликопептидных структур (J01XA); другие аминогликозиды (J01GB); в сочетании с противогрибковыми препаратами системного действия (JO2A) в сочетании с #иммуноглобулином человека нормальным (JO6BA)** в дозе 400 мг/кг/курс в соответствии с клиническими рекомендация по лечению сепсиса у детей при развитии бактериальной инфекции/сепсиса в соответствии с клиническими рекомендации по лечению сепсиса у детей [46,54,152].
- Комментарии: вне возрастных показаний #антибактериальные препараты системного действия (JO1) назначаются по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- Рекомендуется прекратить инъекции #канакинумаба**/анакинры** на весь период лечения антибиотиками, продолжить прием ранее назначенных ГКС перорально, проведение пульс-терапии #метилпреднизолоном** при повышении активности у пациентов CAPS с бактериальными осложнениями/сепсисом [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** не раньше, чем через неделю после полного купирования клинических и лабораторных признаков инфекционного осложнения/сепсиса и окончания антибактериальной терапии всем пациентам с целью поддержания ремиссии CAPS [5,24].
- Рекомендуется исследование коагулограммы (ориентировочное исследование системы гемостаза) с определением протромбинового индекса, активности антитромбина III; уровня плазминогена и фибриногена, концентрации Д-димера, уровня растворимых фибрин-мономерных комплексов в крови, протромбинового (тромбопластиновое) времени в крови или в плазме, активированного частичного тромбопластинового времени, тромбинового времени в крови, фактора фон Виллебранда в крови. гемостаза) пациентам с фебрильной лихорадкой/сепсисом/ГФС с целью оценки состояния системы гемостаза [36–38,84,85].
- Комментарии: для сепсиса и ГФС характерны гиперкоагуляция с последующим развитием гипокоагуляции (синдрома диссеминированного внутрисосудистого свертывания, ДВС).
- Рекомендуется проведение тромбоэластографии пациентам с ГФС, сепсисом, признаками тромбоза и гипокоагуляции с целью определения тактики антикоагулянтной терапии [36–38,84,86].
- Рекомендуется назначение антитромботических средств (В01А) из группы гепарина (В01В), антиагрегантов кроме гепарина (В01АС), антифибринолитических средств (В02А), прямых ингибиторов фактора Xа (В01АF) при развитии коагулопатии, внутрисосудистого диссеминированного свертывания по данным коагулограммы (ориентировочное исследование системы гемостаза) и тромбоэластографии с целью коррекции системы гемостаза [36,86].
- Комментарии: вне возрастных показаний антитромботические средства (В01А) назначаются по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- Рекомендуется проведение трансфузий крови и препаратов крови (ВО5А) в соответствии с международными рекомендациями при развитии коагулопатии потребления/ кровотечения [36–38,46].
- Рекомендуется проведение иммунофенотипирования периферической крови всем пациентам, часто болеющим вирусными, гнойными бактериальными инфекциями, в том числе оппортунистическими инфекциями с целью выявления субпопуляционного состава лимфоцитов (основных) [5,24,47].
- Комментарии: снижение уровня субпопуляций Т и/или В-лимфоцитов, и/или натуральных киллеров свидетельствует о развитии вторичного иммунодефицитного состояния в условиях лечения канакинумабом/анакинрой в сочетании (или без) с ГКС.
- Рекомендуется определение ДНК вирусов Эпштейна-Барр (Epstein-Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов с целью выявления активной герпетической инфекции как инфекционного осложнения [5,24,43,54,91].
- Рекомендуется определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов с целью выявления/исключения активной цитомегаловирусной инфекции как инфекционного осложнения [5,24,91,98].
- Рекомендуется определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein-Barr virus) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов с целью выявления/исключения активной Эпштейна-Барр вирусной инфекции как инфекционного осложнения [5,24,91,100,101].
- Рекомендуется определение антител к капсидному антигену (VCA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов с целью выявления/исключения активной Эпштейна-Барр вирусной инфекции как инфекционного осложнения [5,24,91,100,101].
- Рекомендуется определение антител класса G (IgG) к ранним белкам (EA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов, с целью выявления/исключения активной Эпштейна-Барр вирусной инфекции как инфекционного осложнения [5,24,91,100,101].
- Рекомендуется определение антител к вирусу простого герпеса (Herpes simplex) в крови с целью всем пациентам, получающих канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов, с целью выявления/исключения активной герпетической инфекции как инфекционного осложнения [5,24,102].
- Рекомендуется назначение ацикловира** (JO5AB) в дозе 200 мг сутки перорально в 5 приемов (не более 1000 мг/сут) детям в возрасте старше 2 лет или в дозе 5-10 мг/кг/введение внутривенно каждые 8 часов при развитии локальной герпетической инфекции; назначение ацикловира** в дозе 10 мг/кг/введение внутривенно каждые 8 часов у детей в возрасте <1 года; в дозе 500 мг/м2 внутривенно каждые 8 часов у детей в возрасте ≥1 года при развитии Herpes zoster в соответствии с клиническими рекомендациями по лечению герпесвирусных инфекций у детей, в том числе имеющих иммунокомпрометированный статус [136,153–156].
- Комментарии: ацикловир** (JO5AB) у детей в возрасте <3 лет назначается по решению врачебной комиссии, после получения информированного согласия родителей.
- Инъекции #канакинумаба**/анакинры** прекращаются на время проведения противовирусной терапии. Прием ранее назначенных ГКС перорально следует продолжить. Лечение ацикловиром** проводится в течение 7-10 дней до полного исчезновения герпетических высыпаний.
- Рекомендуется назначение #ганцикловира** (JO5AB) в дозе 6 мг/кг/введение внутривенно каждые 12 часов при развитии цитомегаловирусной инфекции или #ганцикловира** (JO5AB) в дозе 10 мг/кг/введение внутривенно каждые 12 часов при развитии Эпштейна-Барр вирусной инфекции в соответствии с клиническими рекомендациями по лечению иммунокомпрометированных детей [99,155,157–159].
- Комментарии: #ганцикловир** (JO5AB) у детей в возрасте <12 лет назначается по решению врачебной комиссии, после получения информированного согласия родителей и разрешения локального этического комитета медицинской организации.
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой** всем пациентам при развитии инфекции, на время проведения противовирусной терапии вызванной герпес-вирусами [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам не ранее, чем через 1 неделю после полного купирования клинических и лабораторных признаков инфекции и окончания противовирусной терапии [5,24].
- Рекомендуется проведение обследования на наличие/отсутствие туберкулеза (очаговая проба с туберкулином, с аллергеном туберкулезным рекомбинантным в стандартном разведении, исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови, КТ органов грудной клетки) всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, не реже 2 раз в год [89–91].
- Рекомендуется отмена терапии #канакинумабом**/анакинрой** всем пациентам с выявленной положительной внутрикожной пробой с туберкулином (папула >5 мм) и/или повышением уровня интерферона-гамма и/или поражения легких и/или внутригрудных лимфатических узлов [24,89–91].
- Комментарии: прием ранее назначенных ГКС перорально следует продолжить.
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный всем пациентам с выявленной положительной внутрикожной пробой с туберкулином (папула >5 мм) и/или повышением уровня интерферона-гамма и/или поражения легких и/или внутригрудных лимфатических узлов [24,50,89–91].
- Рекомендуется назначение ГКС перорально всем пациентам при развитии обострения CAPS на время проведения специфической противотуберкулезной терапии [24,89–91].
- Комментарии: вопрос о возобновлении терапии канакинумабом решается после окончания специфической химиотерапии и консультации врача-фтизиатра.
- Рекомендуется продолжение лечения #канакинумабом**/анакинрой** и прием ранее назначенных ГКС перорально под контролем врача-ревматолога, общего (клинического) и биохимического общетерапевтического анализов крови пациентам с туберкулезной инфекцией без очага на время проведения специфической противотуберкулезной химиотерапии [24,89,90].
- Комментарии: вопрос о продолжении терапии ГИБП решается в индивидуальном порядке.
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам после завершения специфической противотуберкулезной терапии и консультации врача-фтизиатра [24,89–91].
- Комментарии: вопрос о продолжении терапии ГИБП решается в индивидуальном порядке.
- Рекомендуется определение антител к сальмонелле кишечной (Salmonella enterica) в крови; определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови для выявления инфицированности бактериями кишечной группы, развившейся в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [160,161].
- Рекомендуется проведение этиотропной терапии при выявлении антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови, к сероварам иерсинии энтероколитика (Yersinia enterocolitica), к сальмонелле кишечной (Salmonella enterica) в крови всем пациентам, получающим канакинумаб/анакинру в сочетании (или без) с ГКС в соответствии с клиническими рекомендациями по диагностике и лечению кишечной инфекции у детей [160,161].
- Комментарии: введение #канакинумаба** прекращается на весь период лечения антибиотиками. Прием ранее назначенных ГКС перорально следует продолжить.
- Лечение #канакинумабом**/анакинрой** возобновляется не раньше, чем через 1 неделю после снижения лабораторных маркеров инфекции и окончания антибактериальной терапии.
- Рекомендуется определение антител классов A, M, G (IgA, IgM, IgG) к хламидии птичьей (Chlamydia psittaci) в крови; определение антител класса M (IgM) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител класса G (IgG) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pneumoniae) в крови, всем пациентам с целью выявления инфицированности микоплазмами и хламидиями, развившейся в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [5,24].
- Рекомендуется проведение этиотропной терапии при выявлении антител классов А и M в диагностическом титре, а также антител класса G в высоком титре к микоплазме пневмонии (Mycoplasma pneumoniae), к хламидии трахоматис (Chlamydia trachomatis), к хламидии птичьей (C. psittaci) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, в соответствии с клиническими рекомендациями по диагностике и лечению микоплазменной и хламидийной инфекции у детей [5,24].
- Комментарии: введение #канакинумаба**/анакинры** прекращается на весь период лечения антибиотиками. Прием ранее назначенных ГКС перорально следует продолжить.
- Лечение #канакинумабом/анакинрой возобновляется не раньше, чем через 1 неделю после снижения лабораторных маркеров инфекции и окончания антибактериальной терапии.
- Рекомендуется проведение микробиологического (культурального) исследования слизи с миндалин и задней стенки глотки всем пациентам с целью выявления контаминации носоглотки патогенными или условно патогенными микроорганизмами, резвившейся в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [5,24].
- Комментарии: при выявлении контаминации носоглотки патогенными и/или условно патогенными микроорганизмами проводится консультация врача-оториноларинголога для решения вопроса о санации.
- При отсутствии клинических проявлений терапия #канакинумабом**/анакинрой** в сочетании (или без) с ГКС не прекращается.
- При наличии воспалительных изменений в носоглотке проводится антибактериальная терапия. инъекции #канакинумаба**/анакинры** прекращаются на время проведения противовирусной терапии. Прием ранее назначенных ГКС перорально следует продолжить. Лечение #канакинумабом** возобновляется не раньше, чем через 1 неделю после полного купирования клинических и лабораторных признаков инфекции и окончания противовирусной терапии.
- Рекомендуется проведение общего (клинического) анализа мочи, анализа мочи методом Нечипоренко, определение альбумина и количества белка в суточной моче [12,14,23,34,43].
- Комментарии: наличие протеинурии >500 мг/сут может свидетельствовать о развитии вторичного амилоидоза почек.
- Рекомендуется проведение комплекса исследований функции почек и комплекса исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома и/или почечной недостаточности, и/или длительностью заболевания более 5 лет, и/или при наличии протеинурии >500 мг в сутки с целью определения степени поражения почек [1–5].
- Рекомендуется проведение биопсии почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с клиническими/лабораторными/УЗ признаками поражения почек и/или почечной недостаточностью, и/или длительностью заболевания более 5 лет, и/или при наличии протеинурии >500 мг в сутки с целью выявления/исключения амилоидоза почек [25].
- Рекомендуется регистрация ЭКГ с целью контроля состояния функции сердца [12,14,23,41].
- Комментарии: проводится всем пациентам. У пациентов с ремиссией CAPS патологические изменения по данным ЭКГ не выявляются.
- Рекомендуется проведение холтеровского мониторирования сердечного ритма с целью выявления аритмии [104].
- Комментарии: проводится пациентам с аритмией, патологическими изменениями по данным электрокардиографии.
- Рекомендуется проведение суточного мониторирования артериального давления пациентам с артериальной гипертензией с целью выявления отклонений артериального давления от нормы и разработки стратегии гипотензивной терапии [103].
- Рекомендуется проведение комплексного УЗИ внутренних органов с целью выявления/исключения патологических изменений [5,12,14,23,24].
- Комментарии: проводится всем пациентам. Включает УЗИ органов брюшной полости, почек. При обследовании могут выявляться: незначительное увеличение печени, дискинезия желчевыводящих путей, реактивные изменения в поджелудочной железе, утолщение стенок желчного пузыря, утолщение стенок желудка, кишечника. Все изменения могут быть связаны с нежелательными явлениями лекарственных препаратов.
- При развитии амилоидоза – выявляются УЗ-признаки отложения амилоида в почках (большая сальная почка, обеднение почечного кровотока, амилоидная сморщенная почка).
- Рекомендуется проведение ЭхоКГ всем пациентам с целью контроля функции сердца, выявления поражения миокарда, перикарда, эндокарда [3,5].
- Комментарии: проводится всем пациентам. У пациентов с ремиссией CAPS патологические изменения по данным ЭхоКГ не выявляются.
- При длительном течении заболевания возможно развитие диастолической дисфункции миокарда желудочков, признаков легочной гипертензии.
- Рекомендуется проведение ЭГДС с биопсией желудка/12-перстной кишки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с определением Helicobacter pylori всем пациентам с диспепсическими явлениями, пациентам, получающих НПВП и/или ГКС, и/или ГИБП , а также с целью контроля эффективности ранее проводившейся терапии по поводу воспалительных гастропатий [41,61,67,68].
- Рекомендуется назначение препаратов для лечения язвенной болезни желудка и двенадцатиперстной кишки и гастроэзофагеальной рефлюксной болезни (А02В) при выявлении рефлюксной болезни и/или воспалительной гастропатии, эрозивных и/или язвенных процессов в пищеводе и/или желудке, и/или 12-перстной кишки по данным ЭГДС в соответствии с клиническими рекомендации по лечению воспалительной гастропатии и гастроэзофагеальной рефлюксной болезни у детей в соответствии с международными рекомендациями [162].
- Комментарии: на время проведения противовоспалительной терапии лечение канакинумабом и прием ранее назначенных ГКС следует продолжить.
- Рекомендуется проведение эрадикационной терапии с назначением ингибиторов протонного насоса (А02ВС), антибактериальных препаратов системного действия (JO1), висмута трикалия дицитрата** при воспалительной гастропатии, эрозивных и/или язвенных процессах в желудке и/или 12-перстной кишке, ассоциированных с Helicobacter pylori, в соответствии с клиническими рекомендациями с целью устранения контаминации слизистой оболочки желудка и/или 12-перстной кишки H. pylori для обеспечения условий для заживления язв и других повреждений слизистой оболочки [162].
- Комментарии: эрадикационная терапия вне возрастных показаний назначается по решению врачебной комиссии, после получения информированного согласия родителей, детей в возрасте ≥15 лет.
- Рекомендуется временная отмена терапии канакинумабом/анакинрой всем пациентам на время проведения эрадикационной терапии [5,24].
- Комментарии: прием ранее назначенных ГКС следует продолжить. Возобновление лечения #канакинумабом** проводится после окончания эрадикационной терапии.
- Рекомендуется проведение колоноскопии с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с абдоминальным синдромом с целью выявления/исключения осложнений CAPS и сопутствующих заболеваний кишечника [41,61].
- Комментарии: проводится при появлении нетипичной для CAPS кишечной симптоматики (затяжная диарея, боли в животе, примесь крови и гноя в кале) для исключения ВЗК, а также длительности заболевания более 5 лет и/или при наличии протеинурии >500 мг в сутки.
- Рекомендуется проведение МРТ пораженных суставов пациентам с хроническим артритом с целью контроля эффективности терапии с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям [24].
- Рекомендуется проведение КТ органов грудной полости всем пациентам с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с целью исключения пневмонии, туберкулеза [50,51,89,90].
- Комментарии: при лечении #канакинумабом** особенно в сочетании с ГКС, может развиваться пневмония (интерстициальная, очаговая, долевая, полисегемнтарная).
- Интерстициальную пневмонию следует заподозрить при появлении субфебрильной/фебрильной лихорадки, сухого кашля/кашля с незначительным количеством мокроты/ одышки, крепитаций/ослабления дыхания при аускультации.
- Для пневмонии, развивающейся в условиях лечения ГИБП, характерны субфебрильная лихорадка или ее полное отсутствие, скудная клиническая картина, отсутствие повышения острофазовых показателей воспаления: СОЭ, числа лейкоцитов крови, уровня СРБ сыворотки крови.
- Очаговую пневмонию следует заподозрить при появлении сухого/влажного кашля/подкашливания.
- Рекомендуется проведение бронхоскопии с применением анестезиологического пособия (включая раннее послеоперационное ведение) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки [92,93].
- Рекомендуется проведение микробиологического (культурального) исследования бронхоальвеолярной лаважной жидкости на грибы (дрожжевые и мицелиальные) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется проведение микробиологического (культурального) исследования лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [89–97].
- Рекомендуется определение антител к грибам рода аспергиллы (Aspergillus spp.) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,92–97].
- Рекомендуется определение маннана, галактоманнана в лаважной жидкости и в крови всем пациентам с признаками пневмонии по данным КТ органов грудной полости с целью выявления этиологии пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение ДНК Mycoplasma pneumoniae в бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение ДНК цитомегаловируcа (Cytomegalovirus) в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение ДНК Mycobacterium tuberculosis complex (M. tuberculosis, M. bovis, M. bovis BCG) с дифференциацией вида в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии [91–97].
- Рекомендуется определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии [91–97].
- Рекомендуется определение антител к капсидному антигену (VCA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии [5,91–97,100,101].
- Рекомендуется определение антител класса G (IgG) к ранним белкам (EA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,91–97,100,101].
- Рекомендуется определение антител к вирусу простого герпеса (Herpes simplex) в крови с целью всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,51,91–97,102].
- Рекомендуется до выявления этиологического фактора интерстициальной пневмонии назначение эмпирической антибактериальной терапии #ко-тримоксазолом** (JO1EE) в комбинации с антибактериальными препаратами системного действия (JO1), влияющими на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (JO1CR); цефалоспорины 4 поколения (JO1DE); карбапенемы (JO1DH), другие антибактериальные препараты (JO1X)) в сочетании с противогрибковыми препаратами системного действия (JO2A). с целью предотвращения прогрессирования поражения легких в соответствии с международными рекомендациями по лечению пневмонии у иммунокомпрометированных детей [163].
- Комментарии: антибактериальные препараты системного действия (JO1) вне возрастных показаний назначаются по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- При развитии пневмоцистной пневмонии рекомендуется назначение ГКС внутривенно, #ко-тримоксазола** (JO1EE) в дозе 3,75-5,0 мг/кг/массы тела/введение (по триметоприму) (15-20 мг/кг/сут) внутривенно каждые 6 часов в соответствии с международными рекомендациями по лечению иммунокомпрометированных детей [6,143,163,164].
- Комментарии: #ко-тримоксазол** (JO1EE) вне возрастных показаний назначается по решению врачебной комиссии, после получения информированного согласия родителей.
- Рекомендуется назначение антибактериальных препаратов системного действия (JO1), влияющих на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (JO1CR); цефалоспорины 4 поколения (JO1DE); карбапенемы (JO1DH), другие антибактериальные препараты (JO1X)) в сочетании с противогрибковыми препаратами системного действия (JO2A)) при развитии очаговой или долевой пневмонии, или полисегментарной пневмонии в соответствии с клиническими рекомендациями по лечению пневмонии у иммунокомпрометированных детей [163].
- Комментарии: антибактериальные препараты системного действия (JO1) вне возрастных показаний назначаются по решению врачебной комиссии, после получения информированного согласия родителей.
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой**, продолжение приема ранее назначенных ГКС перорально всем пациентам при подозрении/развитии пневмонии [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам не ранее, чем через 1 неделю после полного купирования пневмонии по данным лабораторных исследований, контрольной КТ органов грудной клетки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и окончания антибактериальной терапии [5,24].
- Комментарии: назначение/коррекция терапии проводится после купирования клинических рентгенологических и лабораторных признаков интерстициальной пневмонии.
- Рекомендуется проведение рентгенографии/КТ суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с активным хроническим артритом с целью определения степени костно-хрящевой деструкции [64,65].
- Комментарии: проводится не чаще 1 раза в 12 мес.
- Рекомендуется рентгенденситометрия всем пациентам, получающим или получавшим ГКС, с целью выявления остеопении/остеопороза в соответствии с клиническими рекомендация по диагностике и лечению вторичного остеопороза у детей [165,166].
- Рекомендуется назначение препаратов кальция и витамина D и его аналогов пациентам с остеопенией/остеопорозом в соответствии с клиническими рекомендациями по диагностике и лечению вторичного остеопороза у детей [165,166].
- Рекомендуется назначение #памидроновой кислоты пациентам <1 года в дозе 0,5 мг/кг в/в каждые 2 месяца, пациентам в возрасте 1-2 лет в дозе 0,25-0,5 мг/кг/сутки в/в в течение 3 дней каждые 3 месяца, пациентам в возрасте 2-3 лет в дозе 0,375-0,75 мг/кг/сут в/в в течение 3 дней каждые 3 месяца, пациентам старше 3 лет в дозе 0,5-1 мг/кг/сут в/в в течение 3 дней каждые 4 месяца (максимальная доза 60 мг/введение) или #алендроновой кислоты** в дозе 1-2 мг/кг/нед перорально, пациентам с массой тела < 40 кг в дозе 5 мг/сут или 35 мг/нед, пациентам с массой тела > 40 кг в дозе 10 мг/сут или 70 мг/нед (максимальная доза 70 мг/нед), или #золедроновой кислоты** в дозе 0,0125-0,05 мг/кг/введение в/в каждые 6-12 месяцев (максимальная доза 4 мг) или #ибандроновой кислоты** в дозе 3 мг/введ в/в 1 раз в 3 месяца или в дозе 150 мг перорально 1 раз в месяц с целью лечения остеопороза [2,165–168] .
- Комментарии: бисфосфонаты (М05ВА) назначаются по решению врачебной комиссии, после получения информированного согласия родителей, детей в возрасте ≥15 лет.
- Рекомендуется проведение спинномозговой пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) с микроскопическим исследованием, подсчетом клеток в счетной камере (определение цитоза), исследованием физических свойств спинномозговой жидкости, серологическим исследованием всем пациентам с симптомами поражения ЦНС с целью исключения/подтверждения патологических изменений [12,13,22].
- Комментарии: проводится пациентам с CAPS с проявлениями со стороны ЦНС (головные боли, рецидивирующие менингиты или менингоэнцефалиты и получающим ГИБП для контроля переносимости лечения и выявления его осложнений.
- Рекомендуется проведение магнитно-резонансной томографии головного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с признаками поражения ЦНС не реже 1 раза в год с целью оценки динамики изменений [52].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам для выявления очагов хронической инфекции ЛОР органов и решения вопроса об их санации для профилактики инфекционных осложнений в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС; с целью оценки эффективности санации ЛОР органов у пациентов, у которых она проведена [74].
- Рекомендуется прием (осмотр, консультация) врача-сурдолога оториноларинголога первичный всем пациентам с целью выявления/исключения тугоухости и оценки степени нарушения слуха [74].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога первичный всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, с целью определения состояния ротовой полости, решения вопроса о ее санации или оценки ее эффективности [3,5,12,12].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией глаза всем пациентам с целью выявления патологических изменений [17].
- Комментарии: у пациентов с увеитом и его осложнениями, а также с осложненной стероидной катарактой проводится контроль эффективности терапии и решение вопроса о необходимости оперативного лечения.
- Рекомендуется прием (осмотр, консультация) врача детского кардиолога первичный пациентам с поражением сердца и/или артериальной гипертензией с целью решения вопроса о проведении кардиотропной и/или гипотензивной терапии [3,5].
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный всем пациентам с положительными результатами очаговой пробы с туберкулином и/или повышенным уровнем интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови и/или очаговыми, инфильтративными изменениями в легких с целью решения вопроса о проведении химиопрофилактики или противотуберкулезной химиотерапии [50].
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога первичный пациентам с эндокринологической патологией с целью контроля эффективности терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-диетолога первичный пациентам с дефицитом массы тела, амиотрофией, остеопенией/остеопорозом, конституциональным ожирением и синдромом Кушинга, стероидным диабетом с целью разработки индивидуальной программы диетического питания и рекомендаций по пищевому поведению в амбулаторных условиях [169,170].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с функциональной недостаточностью суставов, нарушением роста костей в длину, подвывихах, болью в спине, а также с целью решения вопроса о проведении реконструктивных операций и протезирования суставов [3,5,12,14,23,24].
- Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с поражением почек с целью решения вопроса о проведении терапии [12,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-нефролога повторный пациентам с поражением почек с целью оценки эффективности проведенной терапии [14].
- Рекомендуется прием (осмотр, консультация) врача-невролога первичный пациентам с неврологической симптоматикой, психотическими реакциями с целью решения вопроса о проведении терапии [12,17,23,51].
- Рекомендуется прием (осмотр, консультация) врача-невролога повторный пациентам с неврологической симптоматикой, психотическими реакциями с целью оценки эффективности проведенной терапии [12,17,23,51].
- Рекомендуется прием (тестирование, консультация) медицинского психолога первичный всем пациентам с возраста 1 года и их родителям (вне зависимости от возраста ребенка) с целью гармонизации процесса формирования детской личности в условиях тяжелого хронического заболевания и оптимизации детско-родительских отношений; повышения приверженности лечению, сотрудничеству с врачом и медицинским персоналом для достижения ремиссии заболевания и психологической адаптации в социуме [78–80].
- Рекомендуется прием (осмотр, консультация) врача-физиотерапевта первичный пациентам с функциональной недостаточностью с целью разработки программы физиотерапевтических процедур в рамках программы медицинской реабилитации [78,79].
- Рекомендуется прием (осмотр, консультация) врача-физиотерапевта повторный пациентам после программы физиотерапевтических процедур в рамках программы медицинской реабилитации с целью оценки ее эффективности [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК первичный пациентам с функциональной недостаточностью с целью разработки комплекса ЛФК в рамках программы медицинской реабилитации [78,79].
- Рекомендуется проведение медицинской реабилитации всем пациентам с функциональной недостаточностью с целью восстановления функциональной способности [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК повторный всем пациентам с функциональной недостаточностью после окончания программы медицинской реабилитации с целью оценки ее эффективности [78,79].
- Рекомендуется проведение оценки эффективности патогенетической терапии по индексу активности аутовоспалительных заболеваний (AIDAI), индексу MWS-DAS через 3 месяца после начала/коррекции терапии и далее каждые 6 месяцев; индекса повреждения (ADDI) – 1 раз в год [171].
- Комментарии: проводится всем пациентам в активной и неактивной стадиях болезни. Оцениваются все симптомы заболевания за последний месяц как «да» или «нет» (1/0) и их тяжесть (1 – минимальная, 2 – средняя, 3 – выраженная). Более 9 активных проявлений оценивается как активность заболевания.
- Контроль эффективности терапии – см. Приложения Г1-Г3
- Рекомендуется коррекция патогенетической терапии всем пациентам при развитии неэффективности и/или непереносимости #канакинумаба**/анакинры** в условиях ревматологического стационара инициировавшего патогенетическую терапию [3,5,12,14,23,24].
5.3. Диспансерное наблюдение пациентов с криопирин-ассоциированными периодическими синдромами в амбулаторно-поликлинических условиях
Жалобы и анамнез см. раздел 2.1.1.
Физикальное обследование см. раздел 2.1.2.
- Рекомендуется диспансерное наблюдение пациентов с CAPS – прием (осмотр, консультация) врача-ревматолога первичный с оценкой эффективности и безопасности терапии не реже 1 раза в год после инициации/коррекции терапии и после достижения ремиссии заболевания [3,5,12,14,23,24].
- Рекомендуется диспансерное наблюдение пациентов с CAPS – прием (осмотр, консультация) врача-ревматолога повторный с оценкой эффективности и безопасности терапии не реже 1 раза в месяц после инициации/коррекции терапии и не реже одного раза в 3 мес после достижения ремиссии заболевания [3,5,12,14,23,24].
- Комментарии: врач-ревматолог оценивает общее состояние пациента, наличие системных проявлений, активность суставного синдрома; анализирует эффективность и безопасность патогенетической терапии по общепринятым опросникам и шкалам (см. Приложения Г1-Г3); анализирует результаты лабораторного и инструментального обследования; проводит с пациентом, его родителями (законными представителями) санитарно-просветительную работу, объясняет необходимость приверженности терапии; проведения психологической и медицинской реабилитации; поясняет какие нежелательные явления могут развиваться при лечении #канакинумабом**/анакинрой** в сочетании (или без) с ГКС; как протекают инфекции в условиях патогенетической терапии; какие действия родители должны предпринимать при развитии инфекций и нежелательных явлений противоревматических препаратов; взаимодействует с врачами специалистами, а также с врачом ревматологом ревматологического отделения стационара, в том числе дистанционно.
- Рекомендуется проведение оценки эффективности патогенетической терапии по индексу активности аутовоспалительных заболеваний (AIDAI), индексу MWS-DAS через 3 месяца после начала/коррекции терапии и далее каждые 6 месяцев; индекса повреждения (ADDI) – 1 раз в год [6,12,23,123,172].
- Комментарии: проводится всем пациентам в активной и неактивной стадиях болезни. Оцениваются все симптомы заболевания за последний месяц как «да» или «нет» (1/0) и их тяжесть (1 – минимальная, 2 – средняя, 3 – выраженная). Более 9 активных проявлений оценивается как активность заболевания.
- При развитии вторичной неэффективности проводится срочная консультация с врачом-ревматологом стационара (в том числе дистанционная).
- Решение о необходимости коррекции терапии, условиях, в которых следует ее проводить, принимает врач-ревматолог стационара, инициировавшего назначение терапии по итогам консультации (в том числе дистанционной).
- Рекомендуется немедленное прекращение введения #канакинумаба**/анакинры** в случае развития аллергической реакции [24,173,174].
- Комментарии: аллергическая реакция может возникнуть на любом этапе лечения канакинумабом.
- При развитии выраженной аллергической реакции показана экстренная госпитализация.
- Решение о необходимости коррекции терапии условиях, в которых следует ее проводить, принимает врач-ревматолог стационара, инициировавшего назначение терапии по итогам консультации (в том числе дистанционной).
- Рекомендуется проведение консультации врача-ревматолога стационара (в том числе дистанционная), инициировавшего назначение терапии, при развитии аллергической реакции на введение #канакинумаба**/анакинры** с целью принятия решения о необходимости коррекции терапии и условиях, в которых следует ее проводить [5,24].
- Рекомендуется экстренная госпитализация при развитии аллергической реакции на введение #канакинумаба**/анакинры** с целью принятия решения о необходимости коррекции терапии [5,24].
- Рекомендуется назначение препаратов с антигистаминным действием и/или ГКС при развитии аллергической реакции на введение #канакинумаба**/анакинры** [173].
- Комментарии: выбор препарата и путь его введения зависит от тяжести аллергической реакции.
- Рекомендуется выполнение общего (клинического) анализа крови развернутого всем пациентам не реже 1 раза в 2-4 нед с целью контроля активности заболевания и побочных действий #канакинумаба**/анакинры** на костный мозг [12,14,23,24].
- Рекомендуется продолжить прием ранее назначенных ГКС перорально, пропустить инъекцию #канакинумаба**/анакинры** (в течение 7 дней) при снижении числа тромбоцитов ≤150 >100 × 109/л, числа нейтрофилов <1,5 ≥1,0 × 109/л, прекратить введение #канакинумаба**/анакинры** при снижении числа тромбоцитов ≤100 × 109/л и /или числа нейтрофилов <1,0 × 109/л до восстановления числа тромбоцитов ≥150 × 109/л, числа нейтрофилов ≥1,5 × 109/л и решения вопроса о коррекции терапии [5,24].
- Рекомендуется возобновить лечение #канакинумабом**/анакинрой** в той же дозе всем пациентам после полного восстановления показателей общего (клинического) анализа крови с целью с целью поддержания ремиссии CAPS [5,24].
- Рекомендуется назначение гранулоцитарного колониестимулирующего фактора #филграстима** (LO3AA) в дозе 5-10 мкг/кг/сутки подкожно в течение 3-5 дней (при необходимости – дольше) при снижении уровня лейкоцитов с абсолютным числом нейтрофилов ≤1,0 × 109/л [24,147–149].
- Комментарии: детям в возрасте <1 года #филграстим** (LO3AA) назначается по решению врачебной комиссии, после получения информированного согласия родителей.
- Рекомендуется назначение гранулоцитарного колониестимулирующего фактора #филграстима** (LO3AA) в дозе 5-10 мкг/кг/сутки подкожно в течение 3-5 дней (при необходимости – дольше) в сочетании с антибиотиками широкого спектра действия (JO1) внутривенно при фебрильной нейтропении (нейтропения, сопровождающаяся лихорадкой) с абсолютным числом нейтрофилов ≤1,0 × 109/л [24,147–149].
- Комментарии: детям в возрасте <1 года #филграстим**(LO3AA) назначается по решению врачебной комиссии, после получения информированного согласия родителей.
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам после восстановления числа нейтрофилов ≥1,5 × 109/л. по данным общего (клинического) анализа крови [24,147–149].
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная), инициировавшего назначение терапии #канакинумабом**/анакинрой**, всем пациентам при повторном эпизоде снижения числа нейтрофилов, развитии фебрильной нейтропении и/или тромбоцитов крови по данным общего (клинического) анализа крови с целью решения вопроса о необходимости коррекции терапии и условиях, в которых следует ее проводить [5,24].
- Рекомендуется выполнить биохимический анализ крови общетерапевтический всем пациентам с определением уровни общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови не реже 1 раза в 2-4 нед с целью контроля активности заболевания, функции печени, почек, поджелудочной железы, электролитного баланса в условиях проведения патогенетической терапии [12,14,23,24].
- Комментарии: при повышении уровня ферритина крови ≥684 нг/мл, триглицеридов, активности АЛТ, АСТ, ЛДГ в сочетании с двухростковой цитопенией крови необходимо заподозрить развитие ГФС и срочно направить ребенка на госпитализацию в ревматологическое отделение стационара.
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой** всем пациентам при повышении уровня АЛТ, АСТ в сыворотке крови ≥ 1,5 раза выше верхней границы нормы и/или других биохимических показателей выше верхней границы нормы [5,24].
- Комментарии: прием ранее назначенных ГКС перорально следует продолжить.
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам после нормализации показателей биохимического анализа крови общетерапевтического [5,24].
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная) всем пациентам при повторном эпизоде повышения биохимического (их) показателя (ей) крови по данным биохимического анализа крови общетерапевтического с целью решения вопроса о необходимости коррекции терапии, и условиях, в которых следует ее проводить [5,24].
- Рекомендуется проявлять настороженность в отношении возможного развития инфекционных заболеваний у пациентов, получающих #канакинумаб**/анакинру** в сочетании (или без) с ГКС [24,173].
- Рекомендуется временно отменить терапию #канакинумабом**/анакинрой**, продолжить прием ранее назначенных ГКС перорально всем пациентам при появлении признаков инфекционного осложнения [5,24].
- Рекомендуется проведение вакцинации детей только в период ремиссии заболевания, при ее сохранении не менее 6 месяцев, по индивидуальному графику, исключая живые вакцины [146].
- Рекомендуется проведение контроля переносимости #канакинумаба**/анакинры** всем пациентам с целью предотвращения развития тяжелых токсических осложнений, своевременной отмены препарата [173].
- Рекомендуется экстренная госпитализация в стационар при подозрении/развитии пневмонии [24].
- Комментарии: пневмонию следует заподозрить при появлении субфебрильной/фебрильной лихорадки, сухого/влажного кашля/подкашливания и/или появлении субфебрильной/фебрильной лихорадки, не связанной с обострением основного заболевания, и/или одышки/затруднении дыхания, и/или крепитаций/ослабления дыхания при аускультации.
- Рекомендуется временно отменить терапию #канакинумабом**/анакинрой**, продолжить прием ранее назначенных ГКС перорально всем пациентам при подозрении/развитии пневмонии [5,24].
- Комментарии: прием ранее назначенных ГКС перорально следует продолжить.
- Рекомендуется возобновление #канакинумаба**/анакинры** всем пациентам не ранее, чем через 1 неделю после полного купирования пневмонии по данным лабораторных исследований, контрольной КТ органов грудной клетки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и окончания антибактериальной терапии [5,24].
- Рекомендуется при развитии локальной герпетической инфекции назначение ацикловира** (JO5AB) в дозе 200 мг в сутки перорально в 5 приемов детям в возрасте старше 2 лет (не более 1000 мг/сутки) до полного исчезновения герпетических высыпаний в соответствии с клиническими рекомендациями по лечению герпесвирусных инфекций у детей, в том числе имеющих иммунокомпрометированный статус [136,143,154,156].
- Комментарии: детям в возрасте <3 лет ацикловир** (JO5AB) назначается по решению врачебной комиссии, после получения информированного согласия родителей.
- Рекомендуется прекратить терапию #канакинумабом**/анакинрой**, продолжить прием ранее назначенных ГКС перорально при подозрении/развитии генерализации герпетической и/или цитомегаловирусной и/или Эпштейна-Барр вирусной инфекции, а также при развитии Herpes zoster всем пациентам на время проведения противовирусной терапии [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам не ранее, чем через 1 неделю после полного купирования клинических и лабораторных признаков инфекции и окончания противовирусной терапии [5,24].
- Рекомендуется определение уровня иммуноглобулинов крови, СРБ в сыворотке крови всем пациентам не реже 1 раз в 3 мес. с целью контроля активности заболевания, иммунодефицитного состояния, развивающегося в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [12,14,23,28,34,54].
- Комментарии: уровень СРБ в сыворотке крови повышается при развитии инфекционного осложнения и/или обострения основного заболевания, и/или развитии ГФС. В этом случае ребенок срочно госпитализируется в ревматологический стационар для проведения диагностики и лечения.
- Решение о необходимости коррекции терапии в условиях, в которых следует ее проводить, принимает врач-ревматолог стационара, инициировавшего назначение терапии по итогам консультации (в том числе дистанционной).
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой** всем пациентам при снижении иммуноглобулинов крови [5,24].
- Комментарии: прием ранее назначенных ГКС следует продолжить
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная) всем пациентам при снижении иммуноглобулинов крови [5,24].
- Комментарии: решение о необходимости коррекции терапии в условиях, в которых следует ее проводить, принимает врач-ревматолог стационара, инициировавшего назначение терапии по итогам консультации (в том числе дистанционной).
- Рекомендуется госпитализация в стационар всем пациентам со снижением уровня иммуноглобулинов крови для проведения заместительной терапии иммуноглобулином человека нормальным [5,24].
- Рекомендуется проведение очаговой пробы с туберкулином (реакция Манту, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) всем пациентам не реже 1 раза в 6 мес. (по показаниям – чаще) для исключения инфицированности микобактериями туберкулеза на фоне патогенетической терапии [49,50,173].
- Рекомендуется проведение общего (клинического) анализа мочи всем пациентам не реже 1 раза в мес. с целью контроля состояния функции почек [34].
- Комментарии: появление протеинурии >500 мг в сутки может свидетельствовать о развитии амилоидоза.
- Рекомендуется проведение регистрация ЭКГ всем пациентам не реже 1 раза в 3 мес. в рамках диспансерного наблюдения с целью контроля за состоянием сердечно-сосудистой системы [5,24].
- Рекомендуется проведение УЗИ брюшной полости (комплексное), сердца, почек всем пациентам не реже 1 раза в 6 мес. в рамках диспансерного наблюдения с целью контроля активности болезни и нежелательных явлений патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам в течение 2-х недель после выписки из стационара с целью выявления очагов хронической инфекции ЛОР органов и решения вопроса об их санации, а также диагностики острой инфекции ЛОР органов, резвившейся в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога повторный пациентам, которым необходима санация очагов хронической инфекции и лечение острой инфекции ЛОР органов, с целью профилактики инфекционных осложнений в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога диспансерный всем пациентам с CAPS не реже 1 раза в 3 месяца в рамках диспансерного наблюдения с целью контроля за состоянием ЛОР органов с целью раннего выявления патологии, и ее лечения для профилактики развития инфекционных осложнений в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского кардиолога первичный в течение 2-х недель после выписки из стационара пациентам с нарушением сердечной деятельности и/или артериальной гипертензией с целью разработки индивидуальной программы кардиотропной и/или гипотензивной терапии на основе рекомендаций врача-детского кардиолога стационара [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского кардиолога повторный с целью контроля эффективности лечения и при необходимости его коррекция [5,24].
- Рекомендуется диспансерный прием (осмотр, консультация) врача-детского кардиолога пациентам с нарушением сердечной деятельности и/или артериальной гипертензией с целью контроля эффективности индивидуальной программы кардиотропной и/или гипотензивной терапии на основе рекомендаций врача-детского кардиолога стационара [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога первичный всем пациентам в течение 1 мес. после выписки из стационара с целью выявления очагов хронической инфекции ротовой полости и решения вопроса об их санации, а также для диагностики острой инфекции ротовой полости, резвившейся в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога повторный пациентам, которым необходима санация очагов хронической инфекции и лечение острой инфекции ротовой полости, с целью профилактики инфекционных осложнений в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога диспансерный всем пациентам не реже 1 раза в 3 месяца в рамках диспансерного наблюдения с целью контроля за состоянием ротовой полости, с целью раннего выявления патологии, и ее лечения для профилактики развития инфекционных осложнений в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией глаза всем пациентам с выявленной патологией органа зрения в течение 1 мес. после выписки из стационара и с целью разработки индивидуальной программы лечения на основе рекомендаций врача офтальмолога стационара [5,23,24].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога повторный с обязательной биомикроскопией глаза всем пациентам с патологией органа зрения по индивидуальным показаниям с целью контроля эффективности лечения и при необходимости его коррекции [5,23,24].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога диспансерный с обязательной биомикроскопией глаза всем пациентам не реже 1 раза в 6 мес. в рамках диспансерного наблюдения с целью контроля за состоянием органа зрения [5,17,23,24].
- Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с поражением почек с целью решения вопроса о проведении терапии [12,14,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-нефролога повторный пациентам с поражением почек с целью оценки эффективности проведенной терапии [12,14,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-нефролога диспансерный в рамках диспансерного наблюдения за пациентами с поражением почек не реже 1 раза в 1 месяц с целью оценки эффективности проводимой терапии [12,14,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-диетолога первичный в течение 2-х недель после выписки из стационара пациентам с дефицитом массы тела, амиотрофией, остеопенией/остеопорозом, конституциональным ожирением и синдромом Кушинга, стероидным диабетом, амилоидозом/ХПН с целью разработки индивидуальной программы диетического питания [5,24].
- Рекомендуется прием (осмотр, консультация) врача-диетолога повторный всем пациентам с дефицитом массы тела, амиотрофией, остеопенией/остеопорозом, конституциональным ожирением и синдромом Кушинга, стероидным диабетом, амилоидозом/ХПН с целью контроля/коррекции индивидуальной программы диетического питания [5,24].
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный пациентов с положительными результатами очаговой пробы с туберкулином и/или очаговыми, инфильтративными изменениями в легких с целью решения вопроса о проведении химиопрофилактики или противотуберкулезной химиотерапии [50].
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная) всем пациентам с положительной внутрикожной пробой с туберкулином с целью решения вопроса о возможности продолжения терапии #канакинумабом**/анакинрой** [5,24].
- Комментарии: решение о необходимости коррекции терапии условиях, в которых следует ее проводить, принимает врач-ревматолог стационара, инициировавшего назначение терапии по итогам консультации (в том числе дистанционной).
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра повторный пациентов с положительными результатами очаговой пробы с туберкулином и/или очаговыми, инфильтративными изменениями в легких с целью контроля /коррекции химиотерапии/химиопрофилактики [50].
- Комментарии: решение о необходимости коррекции терапии условиях, в которых следует ее проводить, принимает врач-ревматолог стационара, инициировавшего назначение терапии по итогам консультации (в том числе дистанционной).
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога первичный в течение 2 недель после выписки из стационара всем пациентам, с эндокринологической патологией с целью назначения индивидуальной программы, рекомендованной врачом-детским эндокринологом стационара [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога диспансерный всем пациентам, с эндокринологической патологией с целью контроля/коррекции индивидуальной программы, рекомендованной врачом-детским эндокринологом стационара [5,23,24].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда первичный в течение 2-х недель после выписки из стационара пациентам с функциональной недостаточностью суставов, нарушением роста костей в длину, подвывихах, болью в спине после выписки из стационара с целью решения вопроса о необходимости ортопедической коррекции [5,24].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда повторный с целью контроля эффективности/коррекции ортопедической коррекции [5,24].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда диспансерный всем пациентам с функциональной недостаточностью не реже 1 раза в 3 месяца в рамках диспансерного наблюдения с целью выявления функциональных нарушений и контроля проведения ортопедической коррекции [5,24].
- Рекомендуется прием (тестирование, консультация) медицинского психолога первичный в течение 2-х недель после выписки из стационара всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) с целью разработки программы психологической реабилитации для пациента и его родителей [78–80].
- Рекомендуется прием (тестирование, консультация) медицинского психолога повторный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) после завершения программы психологической реабилитации с целью оценки ее эффективности [78–80].
- Рекомендуется прием (тестирование, консультация) медицинского психолога диспансерный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) не реже 1 раза в 3 мес. в рамках диспансерного наблюдения тестирования психологического состояния пациентов и их родителей [78–80].
- Рекомендуется прием (осмотр, консультация) врача-физиотерапевта первичный в течение 2-х недель после выписки из стационара пациентам с нарушением функции суставов с целью разработки программы физиотерапевтических процедур в рамках программы медицинской реабилитации [5,24,78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК первичный в течение 2 недель после выписки из стационара всем пациентам с функциональной недостаточностью с целью разработки программы медицинской реабилитации на основе рекомендаций врача по ЛФК стационара [5,24,78,79].
- Рекомендуется проведение программы медицинской реабилитации всем пациентам с функциональной недостаточностью с целью восстановления функциональной активности [78,79].
- Рекомендуется прием (осмотр, консультация) врача-физиотерапевта повторный всем пациентам с функциональной недостаточностью с целью контроля эффективности программы медицинской реабилитации [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК повторный всем пациентам с функциональной недостаточностью с целью контроля эффективности программы медицинской реабилитации [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК диспансерный всем пациентам с функциональной недостаточностью с целью контроля эффективности/коррекции программы медицинской реабилитации [78,79].
- Комментарии: проводится не реже 1 раз в 3 мес. в рамках диспансерного наблюдения.
- Рекомендуется плановая госпитализация в ревматологическое отделение стационара, инициировавшего назначение ГИБП, всех пациентов с целью контроля эффективности и безопасности терапии [5,24].
- Комментарии: плановый контроль эффективности проводится через 3 и 6 мес. после назначения терапии и далее каждые 6 мес. для контроля эффективности и безопасности патогенетической терапии.
- Контроль эффективности см. Приложение Г1-Г3
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная), инициировавшего терапию ГИБП, всем пациентам с развитием нежелательных явлений терапии/инфекционных осложнений/непереносимости #канакинумаба**/анакинры** с целью решения вопроса о коррекции терапии и условиях, в которых ее проводить [5,24].
- Рекомендуется внеплановая госпитализация в ревматологическое отделение стационара, инициировавшего назначение ГИБП с целью обследования и коррекции терапии на любом этапе лечения при развитии обострения/осложнений CAPS, сопутствующих заболеваний, осложнений/побочных эффектов/стойкой непереносимости #канакинумаба**/анакинры** [5,24].
5.4. Онконастороженность у пациентов с криопирин-ассоциированными периодическими синдромами условиях лечения ГИБП в сочетании (или без) ГКС
Учитывая, что одним из нежелательных эффектов терапии ГИБП могут быть онкологические/онкогематологические/лимфопролиферативные заболевания, необходимо помнить об онконастороженности на любом этапе обследования/лечения (в стационаре и условиях диспансерного наблюдения).
При подозрении на онкологическое/онкогематологическое/лимфопролиферативное заболевание следует немедленно отменить #канакинумаб**/анакинру** и госпитализировать пациента для проведения соответствующего обследования.
- Рекомендуется получение цитологического препарата костного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) путем пункции и гистологического препарата костного мозга с цитологическим исследованием мазка костного мозга (миелограмма), патолого-анатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов пациентам, получающим ГИБП, с нетипичным течением болезни с целью исключения онкологических/онкогематологических/лимфопролиферативных заболеваний/ метастатического поражения костного мозга [69–72].
- Рекомендуется проведение биопсии лимфатического узла (периферического, по показаниям – внутрибрюшного, внутригрудного) с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием препарата тканей лимфоузла и патолого-анатомическим исследованием биопсийного (операционного) материала лимфоузла пациентам с выраженным увеличением размеров периферических и/или внутригрудных, и/или внутрибрюшных лимфатических узлов, получающим ГИБП с нетипичным течением болезни с целью исключения онкологических/онкогематологических/лимфопролиферативных заболеваний/ метастатического поражения лимфатического узла [69–72].
- Рекомендуется проведение МРТ головного мозга, органов брюшной полости, забрюшинного пространства и малого таза с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам получающим, ГИБП с нетипичным течением болезни с целью исключения онкологических/онкогематологических/ лимфопролиферативных заболеваний [69–72].
- Рекомендуется проведение КТ органов грудной полости с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам получающим, ГИБП с нетипичным течением болезни с целью исключения метастазов в легких/поражения органов средостения при онкологических/онкогематологических/ лимфопролиферативных заболеваниях [69–72].
- Рекомендуется проведение МРТ костной ткани и суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с внутривенным контрастированием пациентам, получающим ГИБП, с нетипичным течением болезни с целью исключения онкологических/онкогематологических заболеваний [69–72].
- Рекомендуется проведение КТ костей и пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с внутривенным контрастированием пациентам, получающим ГИБП, с очагами деструкции в костях, нетипичных для CAPS с целью исключения онкологических/онкогематологических заболеваний [69–72].
- Рекомендуется проведение ПЭТ, совмещенной с КТ с туморотропными РФП с контрастированием, при необходимости, ПЭТ всего тела с туморотропными РФП с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам, получающим ГИБП, с выраженной артралгией, миалгией, оссалгией, деструктивными изменениями в костях, инфильтратами в подкожно-жировой клетчатке, очагами в паренхиматозных органах, головном мозге, спинном мозге с целью исключения онкологических/онкогематологических/ лимфопролиферативных заболеваний [69–72].
- Рекомендуется проведение сцинтиграфии полипозиционной костей с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам, получающим ГИБП, с очагами деструкции в костях, нетипичными для CAPS, с целью исключения злокачественных новообразований/метастатического поражения костей [69–72].
- Рекомендуется проведение трепанобиопсии костей таза под контролем КТ с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патолого-анатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов; цитологическим исследованием отпечатков трепанобиоптата костного мозга; иммуноцитохимическим исследованием отпечатков трепанобиоптата костного мозга; иммунофенотипированием гемопоэтических клеток-предшественниц в костном мозге пациентам, получающим ГИБП, с нетипичным течением болезни с целью исключения гемобластозов/ лимфопролиферативных заболеваний/метастатического поражения костного мозга [69–72].
- Рекомендуется проведение биопсии кости с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патологоанатомическое исследованием биопсийного (операционного) материала кости пациентам получающим, ГИБП, с очагами деструкции в костях, не типичными для CAPS, с целью исключения злокачественных новообразований/метастатического поражения костей [69–72].
- Рекомендуется прием (осмотр, консультация) врача-детского онколога первичный пациентам, у которых по результатам обследования заподозрено/выявлено онкологическое/онкогематологическое/ лимфопролиферативное заболевание, либо метастатическое поражение с целью решения вопроса о переводе ребенка в профильное учреждение для дальнейшего обследования и лечения [69–72].
6. Организация оказания медицинской помощи
6.1. Показания к госпитализации и выписке пациентов.
Пациент с установленным диагнозом CAPS при развитии обострения/осложнений болезни, сопутствующих заболеваний, осложнений/побочных эффектов/стойкой непереносимости #канакинумаба**/анакинры** должен быть в неотложном порядке госпитализирован в ревматологическое отделение стационара, инициировавшего назначение патогенетической терапии, для обследования и коррекции терапии на любом этапе лечения.
6.1.1. Подозрение на криопирин-ассоциированные периодические синдромы
а) Показания к госпитализации
Для проведения диагностики, в том числе дифференциальной, и назначения патогенетической терапии всем пациентам в условиях ревматологического отделения стационара.
б) Показания к выписке
- Завершение обследования.
- Назначение патогенетической терапии.
- Отсутствие побочных эффектов, непереносимости лекарственных препаратов.
- Стабилизация состояния на фоне лекарственной терапии: купирование лихорадки, других системных проявлений, снижение активности суставного синдрома.
- Выраженная тенденция к нормализации/нормализация лабораторных показателей активности.
6.1.2. Установленный диагноз криопирин-ассоциированного периодического синдрома, активная стадия.
а) Показания к госпитализации
Для проведения обследования и коррекция терапии при ее неэффективности всем пациентам ревматологического отделения стационара.
б) Показания к выписке
- Завершение обследования.
- Назначение/коррекция патогенетической терапии.
- Отсутствие побочных эффектов, непереносимости лекарственных препаратов.
- Стабилизация состояния на фоне лекарственной терапии: купирование лихорадки, других системных проявлений, снижение активности суставного синдрома.
- Выраженная тенденция к нормализации/нормализация лабораторных показателей активности CAPS.
6.1.3. Установленный диагноз криопирин-ассоциированный периодический синдром с активным гемофагоцитарным синдромом
а) Показания к госпитализации
Для проведения диагностики, в том числе дифференциальная, и назначения терапии всем пациентам в условиях ревматологического отделения стационара.
б) Показания к выписке
- Завершение обследования.
- Назначение патогенетической терапии ГФС.
- Отсутствие побочных эффектов, непереносимости лекарственных препаратов.
- Купирование клинических и лабораторных признаков ГФС.
- Отсутствие клинических и лабораторных признаков активности CAPS.
6.1.4. Установленный диагноз криопирин-ассоциированного периодического синдрома в стадии ремиссии
а) Показания к госпитализации
Для контроля эффективности и безопасности патогенетической терапии в условиях ревматологического отделения стационара через 3 мес. после назначения терапии; через 6 мес. после назначения терапии; далее – каждые 6-12 мес.
б) Показания к выписке
- Завершение обследования.
- Отсутствие побочных эффектов, непереносимости лекарственных препаратов.
- Отсутствие признаков активности CAPS.
- Отсутствие клинических и лабораторных признаков ГФС.
6.2. Нормативно-правовые документы, в соответствии с которыми оказывается медицинская помощь детям с криопирин-ассоциированными периодическими синдромами
Приказ Министерства здравоохранения Российской Федерации от 07 октября 2015 г. №700н «О номенклатуре специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование» (зарегистрировано в Министерстве юстиции Российской Федерации 12.11.2015 г. №39696). Приказом Министерства здравоохранения Российской Федерации от 8 октября 2015 г. № 707н «Об утверждении Квалификационных требований к медицинским и фармацевтическим работникам с высшим образованием по направлению подготовки «Здравоохранение и медицинские науки» Зарегистрировано в Министерстве юстиции Российской Федерации 23 октября 2015 г., регистрационный № 39438.
Приказ Министерства здравоохранения Российской Федерации от 25 октября 2012 г. N 441н «Об утверждении Порядка оказания медицинской помощи детям по профилю «ревматология» (с изменениями на 21 февраля 2020 г.).
Приказ Министерства здравоохранения РФ от 15 ноября 2012 г. № 917н “Об утверждении Порядка оказания медицинской помощи больным с врожденными и (или) наследственными заболеваниями”. Зарегистрировано в Минюсте РФ 21 декабря 2012 г. Регистрационный № 26301.
Приказ Министерства здравоохранения Российской Федерации от 23 октября 2019 г. № 878н «Об утверждении Порядка организации медицинской реабилитации детей», Зарегистрировано в Министерстве юстиции Российской Федерации 23 декабря 2019 г., регистрационный № 56954.
Постановление Правительства от 26 апреля 2012 г. №403 «О порядке ведения федерального регистра лиц, страдающих жизнеугрожающими и хроническими прогрессирующими редкими (орфанными) заболеваниями, приводящими к сокращению продолжительности жизни граждан или их инвалидности, и его регионального сегмента».
Приказ Министерства здравоохранения Российской Федерации от 19.03.2021 г. № 231н (Зарегистрирован в Министерстве юстиции Российской Федерации 29.07.2021 № 64445) «Об утверждении Порядка проведения контроля объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию застрахованным лицам, а также ее финансового обеспечения».
Приказ Минздрава России от 28.02.2019 N 108н (ред. от 03.09.2021) «Об утверждении Правил обязательного медицинского страхования» (Зарегистрировано в Минюсте России 17.05.2019 N 54643).
Приказ Министерства здравоохранения Российской Федерации от 01.07.2021 № 696н «О внесении изменений в Правила обязательного медицинского страхования, утвержденные приказом Министерства здравоохранения Российской Федерации от 28 февраля 2019 г. № 108н.
Указ Президента Российской Федерации № 16 от 5 января 2021 года о создании Фонда поддержки детей с тяжелыми жизнеугрожающими и хроническими заболеваниями, в том числе редкими (орфанными) заболеваниями, «Круг добра».
Поправка 14.1. к Статье 37. Организация оказания медицинской помощи Федерального закона от 21.11.2011 N 323-ФЗ (ред. от 11.06.2022 г., с изм. от 13.07.2022 г.) «Об основах охраны здоровья граждан в Российской Федерации» (с изм. и доп., вступ. в силу с 29.06.2022 г.) «В стандарты медицинской помощи детям и клинические рекомендации допускается включение зарегистрированного на территории Российской Федерации лекарственного препарата, применяемого в соответствии с показателями (характеристиками) лекарственного препарата, не указанными в инструкции по его применению, в случае соответствия такого лекарственного препарата требованиям, установленным Правительством Российской Федерации. Перечень заболеваний или состояний (групп заболеваний или состояний), при которых допускается применение лекарственного препарата в соответствии с показателями (характеристиками) лекарственного препарата, не указанными в инструкции по его применению, устанавливается Правительством Российской Федерации.
Распоряжение Правительства Российской Федерации от 16 мая 2022 г. №1180-р «Перечень заболеваний или состояний (группы заболеваний или состояний), при которых допускается применение лекарственного препарата в соответствии с показаниями (характеристиками) лекарственного препарата, не указанными в инструкции по его применению».
7. Дополнительная информация
Рекомендуется направлять детей в бюро медико-социальной экспертизы для оформления статуса «ребенок-инвалид» [24].
Диагноз при направлении на МСЭ устанавливается в соответствии с рекомендациями (см. пункт 1.5).
Присвоение статуса «ребенок инвалид» детям проводится в соответствии со следующими нормативно-правовыми документами:
Постановлением Правительства РФ от 20.02.2016 г. № 95 «О порядке и условиях признания лица инвалидом» (в ред. Постановлений Правительства РФ от 07.04.2008 № 247, от 30.12.2009 № 1121, от 06.02.2012 № 89, от 16.04.2012 № 318, от 04.09.2012 № 882, от 06.08.2015 № 805, от 10.08.2016 № 772, от 24.01.2018 № 60, от 29.03.2018 № 339, от 21.06.2018 № 709, от 22.03.2019 № 304, от 16.05.2019 № 607, от 04.06.2019 № 715, от 27.06.2019 № 823, от 14.11.2019 № 1454).
Приказом Министерства труда и социального развития РФ от 27 августа 2019 г. № 585н «О классификациях и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы»
В соответствии с подпунктом 5.2.105 Положения о Министерстве труда и социальной защиты Российской Федерации, утвержденного постановлением Правительства Российской Федерации от 19 июня 2012 г. № 610 (Собрание законодательства Российской Федерации, 2012, № 26, ст. 3528; 2013, № 22, ст. 2809; № 36, ст. 4578; № 37, ст. 4703; № 45, ст. 5822; № 46, ст. 5952; 2014, № 21, ст. 2710; № 26, ст. 3577; № 29, ст. 4160; № 32, ст. 4499; № 36, ст. 4868; 2015, № 2, ст. 491; № 6, ст. 963; № 16, ст. 2384; 2016, № 2, ст. 325; № 4, ст. 534; № 23, ст. 3322; № 28, ст. 4741; № 29, ст. 4812; № 43, ст. 6038; № 47, ст. 6659; 2017, № 1, ст. 187; № 7, ст. 1093; № 17, ст. 2581; № 22, ст. 3149; № 28, ст. 4167; 2018, № 10, ст. 1494; № 24, ст. 3530; № 36, ст. 5634; № 46, ст. 7052; № 49, ст. 7600; № 53, ст. 8678; 2019, № 1, ст. 31; № 5, ст. 408; № 21, ст. 2563)
Приложение № 2 к классификациям и критериям, используемым при осуществлении медико-социальной экспертизы федеральными государственными учреждениями медико-социальной экспертизы, утвержденным приказом Министерства труда и социальной защиты Российской Федерации от 27 августа 2019 г. № 585н
Количественная система оценки степени выраженности стойких нарушений функций организма ребенка в возрасте до 18 лет, обусловленных заболеваниями, последствиями травм или дефектами (в процентах, применительно к клинико-функциональной характеристике стойких нарушений функций организма человека)
При наличии статуса «ребенок-инвалид» ребенок и его родители будут иметь права на ряд социальных услуг; льготный проезд; льготы на лечебные аппараты, инструменты, лекарства; льготы при поступлении в среднее и высшее учебные заведения; бесплатный проезд ребенку и сопровождающему его взрослому до места лечения (санаторий, курорт) и обратно; ежегодную путевку на санаторно-курортное лечение ребенку и взрослому, который его сопровождает.
В случае несвоевременного обеспечения ребенка с CAPS патогенетическими препаратами, высока вероятность развития обострения/повышения активности заболевания, развития амилоидоза, почечной недостаточности, прогрессирования поражения суставов и функциональной недостаточности пациента.
7.1 Исходы и прогноз
Наиболее благоприятный прогноз у пациентов с FCAS. Органных нарушений не развивается, риск развития амилоидоза – 3%. У пациентов с MWS имеется 2 фазы развития болезни: системного и органного воспаления (в детском возрасте) и органного поражения (взрослый фенотип) [12,14,23,24].
Начало лечения в первую фазу предотвращают развитие таких органных повреждений как глухота и почечный амилоидоз. У 50-70% пациентов с MWS развивается глухота в подростковом и молодом взрослом возрасте. Риск развития амилоидоза (чаще почек) – 20-40%, что приводит к почечной недостаточности и гибели. Наиболее серьезный прогноз у больных CINCA/NOMID. Смертность в подростковом возрасте 20%. Тяжелая артропатия у 50% больных, развитие глухоты у 75%, слепоты, неврологических нарушений (гидроцефальный синдром, задержка физического и психического развития, снижение когнитивных функций) у 70%. Частота развития амилоидоза составляет 25%. Исходы и прогноз зависят от своевременно поставленного диагноза и назначения таргетной терапии ингибиторами ИЛ-1 [12,14,23,24,175–177].
Контроль воспаления – купирование основных CAPS-ассоциированных симптомов, нормализация воспалительных маркеров и отсутствие прогрессии органных повреждений. На фоне терапии #канакинумабом**/анакинрой** в течение 24 месяцев лечения полная ремиссия достигается у 78%. 10% с тяжелым течением имеют обострения, повышение дозы и уменьшение интервала между введениями приводит к ремиссии у 24%. Нежелательные явления легкой и среднетяжелой степени на фоне терапии развиваются у 66% (распространенные инфекции), у 10% – тяжелые инфекции [3,6].
Основные положения:
- ИЛ-1 ингибиторы – наиболее эффективное лечение у пациентов с CAPS. Пациенты раннего возраста и с тяжелым фенотипом нуждаются в более высоких дозах для контроля активности.
- Ответ на терапию имеют 90% пациентов.
- Необходим контроль за инфекциями и основными нежелательными явлениями.
Отдаленные исходы напрямую зависят от тяжести фенотипа и задержки начала эффективной терапии. Показано также, что ИЛ-1 терапия существенно улучшает качество жизни, связанное со здоровьем [6,176,177].
Критерии оценки качества медицинской помощи
Организационно-технические условия оказания медицинской помощи.
| Вид медицинской помощи | Первичная специализированная медико-санитарная помощь/Специализированная медицинская помощь |
|---|---|
| Условия оказания медицинской помощи | Амбулаторно/Стационарно/В дневном стационаре |
| Форма оказания медицинской помощи | Плановая |
Таблица 1. Критерии оценки качества первичной диагностики для установления диагноза криопирин-ассоциированные периодические синдромы
| № | Критерии качества | Уровень достоверности доказательств |
|---|---|---|
| 1 | Выполнен общий (клинический) анализ крови развернутый | С |
| 2 | Выполнен анализ крови биохимический общетерапевтический (определены уровни общего белка, альбумина, общего билирубина, свободного и связанного билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности лактатдегидрогеназы (ЛДГ), креатинкиназы (КФК), аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), гамма-глутамилтрансферазы (ГГТ), амилазы, щелочной фосфатазы (ЩФ), железа сыворотки крови) | С |
| 3 | Выполнено исследование коагулограммы (ориентировочное исследование системы гемостаза (активность антитромбина III; уровень плазминогена и фибриногена, концентрация Д-димера, уровень растворимых фибрин-мономерных комплексов в крови, протромбиновое (тромбопластиновое) время в крови или в плазме, активированное частичное тромбопластиновое время, тромбиновое время в крови, фактор Виллебранда в крови) | С |
| 4 | Выполнено определение содержания антител к антигенам ядра клетки и ДНК в сыворотке крови; РФ, антител к цитоплазме нейтрофилов (АНЦА), антицентромерных антител, антител к РНК, антител к циклическому цитруллиновому пептиду (АЦЦП); антител к Sm-антигену; к SLc70, уровня С3, С4 фракции комплемента в крови | С |
| 5 | Выполнено определение антистрептолизина-O в сыворотке крови | С |
| 6 | Выполнено определение уровня иммуноглобулинов крови | С |
| 7 | Выполнено определение СРБ в сыворотке крови | С |
| 8 | Выполнено определение HLA-антигенов (антигена HLA-B27) | С |
| 9 | Выполнены общий (клинический) анализ мочи, анализ мочи методом Нечипоренко, определение альбумина и количества белка в суточной моче | С |
| 10 | Выполнен комплекс исследований функции почек пациентам с клиническими/лабораторными признаками поражения почек | С |
| 11 | Выполнен комплекс исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома/почечной недостаточности | С |
| 12 | Выполнено молекулярно-генетическое исследование – комплекс исследований для диагностики криопирин-ассоциированных синдромов | С |
| 13 | Выполнено исследование уровня прокальцитонина в крови | С |
| 14 | Выполнено иммунофенотипирование периферической крови для выявления субпопуляционного состава лимфоцитов (основных) | С |
| 15 | Выполнена очаговая проба с туберкулином (реакция Манту, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) и исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови | С |
| 16 | Выполнено определение антител к сальмонелле кишечной (Salmonella enterica) в крови; определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови | С |
| 17 | Выполнено определение антител к микоплазме пневмонии (Mycoplasma pneumoniae), к хламидии трахоматис (Chlamydia trachomatis), к хламидии птичьей (C. Psittaci) в крови | С |
| 18 | Выполнено определение ДНК вирусов Эпштейна-Барр (Epstein-Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче | С |
| 19 | Выполнено определение дезоксирибонуклеиновой кислоты (ДНК) возбудителей иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови методом ПЦР; определение антител класса M (IgM) к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови; определение антител класса G (IgG) к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови, определение суммарных антител к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови пациентам, у которых есть анамнестические данные о походе в лес, проживании в районах, эндемичных по распространению клеща, укусе клеща | С |
| 20 | Выполнено молекулярно-биологическое исследование крови на токсоплазмы (Toxoplasma gondii) пациентам, у которых есть данные о наличии контакта с животными | С |
| 21 | Выполнено определение антител к лейшмании (Leischmania) в крови пациентам, у которых есть данные о наличии контакта с животными для исключения лейшманиоза | С |
| 22 | Выполнено микробиологическое (культуральное) исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы | С |
| 23 | Выполнено микробиологическое (культуральное) исследование крови и мочи на стерильность | С |
| 24 | Выполнено исследование уровня кальпротектина в кале | С |
| 25 | Выполнена ЭхоКГ | С |
| 26 | Выполнена регистрация ЭКГ | С |
| 27 | Выполнено УЗИ пораженных суставов | С |
| 28 | Выполнено комплексное УЗИ внутренних органов | С |
| 29 | Выполнено обзорная рентгенография органов брюшной полости всем пациентам с абдоминальным синдромом для исключения кишечной непроходимости и перфорации полого органа брюшной полости | C |
| 30 | Выполнена КТ пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С |
| 31 | Выполнена МРТ пораженных суставов с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С |
| 32 | Выполнена МРТ головного мозга и спинного мозга с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам | С |
| 33 | Выполнена ЭГДС с биопсией пищевода, желудка, 12-перстной кишки, тощей кишки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с определением Helicobacter pylori, патологоанатомическим исследованием биопсийного (операционного) препарата, пищевода, желудка, 12-перстной кишки, тонкой кишки | С |
| 34 | Выполнена колоноскопия с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата толстой кишки | С |
| 35 | Выполнена тонкокишечная эндоскопия видеокапсульная пациентам с клиническими признаками ВЗК и/или в значительной мере повышенным кальпротектином в кале при отсутствии изменений по данным ЭГДС и колоноскопии | С |
| 36 | Выполнена КТ органов грудной полости с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С |
| 37 | Выполнена МРТ органов брюшной полости, забрюшинного пространства и малого таза с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С |
| 38 | Выполнена спинномозговая пункция с применением анестезиологического пособия (включая раннее послеоперационное ведение) с микроскопическим исследованием, подсчетом клеток в счетной камере (определение цитоза), исследованием физических свойств спинномозговой жидкости, серологическим исследованием всем пациентам с симптомами поражения ЦНС | С |
| 39 | Выполнена биопсии почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата пациентам с клиническими/лабораторными/УЗ признаками поражения почек и/или почечной недостаточностью, и/или при наличии протеинурии >500 мг в сутки | С |
| 40 | Выполнена биопсия лимфатического узла (периферического, по показаниям – внутрибрюшного, внутригрудного) с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием препарата тканей лимфоузла и патологоанатомическим исследованием биопсийного (операционного) материала лимфоузла всем пациентам с выраженным увеличением размеров периферических и/или внутригрудных, и/или внутрибрюшных лимфатических узлов | С |
| 41 | Выполнена ПЭТ, совмещенная с КТ с туморотропными РФП с контрастированием, при необходимости, ПЭТ всего тела с туморотропными РФП пациентам с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с выраженной артралгией, миалгией, оссалгией, деструктивными изменениями в костях, инфильтратами в подкожно-жировой клетчатке, очагами в паренхиматозных органах, головном мозге, спинном мозге | С |
| 42 | Выполнена сцинтиграфия полипозиционная костей с применением анестезиологического пособия по показаниям пациентам с очагами деструкции в костях, не типичными для CAPS | С |
| 43 | Выполнено получение цитологического препарата костного мозга путем пункции и гистологического препарата костного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием мазка костного мозга (миелограмма), патологоанатомическим исследованием биопсийного (операционного) материала костного мозга иммуногистохимическим методом | С |
| 44 | Выполнена трепанобиопсия костей таза с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патологоанатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов; цитологическим исследованием отпечатков трепанобиоптата костного мозга; иммуноцитохимическим исследованием отпечатков трепанобиоптата костного мозга; иммунофенотипированием гемопоэтических клеток-предшественниц в костном мозге пациентам с нетипичным течением CAPS | С |
| 45 | Выполнена биопсия кости с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патологоанатомическим исследованием биопсийного (операционного) материала кости пациентам с объемными и деструктивными изменениями, а также с деформациями в костях, нетипичными для CAPS | С |
| 46 | Выполнен прием (осмотр, консультация) врача-детского онколога первичный пациентам, у которых по результатам обследований заподозрено онкологическое или онкогематологическое заболевание | С |
| 47 | Выполнен прием (осмотр, консультация) врача-детского хирурга первичный всем пациентам с абдоминальной и торакальной симптоматикой | С |
| 48 | Выполнен прием (осмотр, консультация) врача гастроэнтеролога первичный всем пациентам с абдоминальной симптоматикой | С |
| 49 | Выполнен прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с объемными и деструктивными изменениями, а также с деформациями в костях, нетипичными для CAPS | С |
| 50 | Выполнен прием (осмотр, консультация) врача акушера-гинеколога первичный всем пациентам женского пола с абдоминальной симптоматикой | С |
| 51 | Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с изменениями в анализах мочи и/или с нефротическим синдромом/почечной недостаточностью | С |
| 52 | Выполнен прием (осмотр, консультация) врача-оториноларинголога первичный | С |
| 53 | Выполнен прием (осмотр, консультация) врача-сурдолога оториноларинголога первичный | С |
| 54 | Выполнен прием (осмотр, консультация) врача-офтальмолога первичный | С |
| 55 | Выполнен прием (осмотр, консультация) врача-детского стоматолога первичный | С |
| 56 | Выполнен прием (осмотр, консультация) врача-невролога первичный пациентам с неврологической симптоматикой | С |
57 | Выполнен прием (осмотр, консультация) врача-фтизиатра первичный пациентам с положительными внутрикожными пробами с туберкулином и/или повышенным уровнем интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови и/или инфильтративными очагами в легких | С |
| 58 | Выполнен прием (осмотр, консультация) врача-генетика первичный | С |
| 59 | Выполнен прием (тестирование, консультация) медицинского психолога первичный всем пациентам с возраста 1 года и всем родителям (вне зависимости от возраста ребенка) | С |
Таблица 2. Критерии оценки качества диагностики гемофагоцитарного синдрома
| № | Критерии качества | Уровень достоверности доказательств |
|---|---|---|
| 1 | Диагностика, в том числе дифференциальная диагностика, всем пациентам с подозрением на гемофагоцитарный синдром выполнена в условиях ревматологического отделения стационара | С |
| 2 | Выполнен общий (клинический) анализ крови развернутый | С |
| 3 | Выполнен анализ крови биохимический общетерапевтический (определены уровни общего белка, альбумина, общего билирубина, свободного и связанного билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности лактатдегидрогеназы (ЛДГ), креатинкиназы (КФК), аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), гамма-глутамилтрансферазы (ГГТ), амилазы, щелочной фосфатазы (ЩФ), железа сыворотки крови) | С |
| 4 | Выполнено исследование коагулограммы (ориентировочное исследование системы гемостаза (протромбиновый индекс, активность антитромбина III; уровень плазминогена и фибриногена, концентрация Д-димера, уровень растворимых фибрин-мономерных комплексов в крови, протромбиновое (тромбопластиновое) время в крови или в плазме, активированное частичное тромбопластиновое время, тромбиновое время в крови, фактор фон Виллебранда в крови) | С |
| 5 | Выполнена тромбоэластография | С |
| 6 | Выполнено исследование уровня прокальцитонина в крови | С |
| 7 | Выполнено комплексное УЗИ внутренних органов | С |
| 8 | Выполнена ЭхоКГ | С |
| 9 | Выполнена регистрация ЭКГ | С |
| 10 | Выполнена КТ органов грудной полости с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С |
| 11 | Выполнена МРТ головного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам неврологической симптоматикой | С |
| 12 | Выполнены УЗИ и/или МРТ органов брюшной полости, забрюшинного пространства и малого таза с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С |
| 13 | Выполнен прием (осмотр, консультация) врача-невролога повторный пациентам с неврологической симптоматикой | С |
| 14 | Выполнен прием (осмотр, консультация) врача-офтальмолога повторный с оценкой состояния сред и оболочек глаза, зрительного нерва, сетчатки и глазного дна пациентам с геморрагическим синдромом | С |
Таблица 3. Критерии оценки качества обследования пациентов с установленным диагнозом криопирин-ассоциированного периодического синдрома перед назначением/коррекцией патогенетической терапии
| № | Критерии качества | Уровень достоверности доказательств |
|---|---|---|
| 1 | Обследование перед назначением/коррекцией противоревматической терапии всем пациентам с установленным диагнозом CAPS, активная стадия выполнено в условиях ревматологического стационара | С |
| 2 | Выполнен общий (клинический) анализ крови развернутый | С |
| 3 | Выполнен анализ крови биохимический общетерапевтический (определены уровни общего белка, альбумина, общего билирубина, свободного и связанного билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности лактатдегидрогеназы (ЛДГ), креатинкиназы (КФК), аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), гамма-глутамилтрансферазы (ГГТ), амилазы, щелочной фосфатазы (ЩФ), железа сыворотки крови) | С |
| 4 | Выполнено исследование коагулограммы (ориентировочное исследование системы гемостаза (протромбиновый индекс, активность антитромбина III; уровень плазминогена и фибриногена, концентрация Д-димера, уровень растворимых фибрин-мономерных комплексов в крови, протромбиновое (тромбопластиновое) время в крови или в плазме, активированное частичное тромбопластиновое время, тромбиновое время в крови, фактор фон Виллебранда в крови) | С |
| 6 | Выполнено определение уровня иммуноглобулинов крови | С |
| 7 | Выполнено определение уровня антистрептолизина-O в сыворотке крови | C |
| 8 | Выполнено определение уровня СРБ в сыворотке крови | C |
| 9 | Выполнено определение HLA-антигенов (антигена HLA-B27) | C |
| 10 | Выполнены общий (клинический) анализ мочи, анализ мочи методом Нечипоренко, определение альбумина и количества белка в суточной моче | С |
| 11 | Выполнен комплекс исследований функции почек пациентам с клиническими/лабораторными признаками поражения почек | С |
| 12 | Выполнен комплекс исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома/почечной недостаточности | C |
| 13 | Выполнено исследование уровня прокальцитонина в крови | С |
| 14 | Выполнено иммунофенотипирование периферической крови для выявления субпопуляционного состава лимфоцитов (основных) пациентам, часто болеющим вирусными, гнойными бактериальными инфекциями, в том числе оппортунистическими | С |
| 15 | Выполнена очаговая проба с туберкулином (реакция Манту, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) и исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови | С |
| 16 | Выполнено определение антител к сальмонелле кишечной (Salmonella enterica) в крови; определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови | С |
| 17 | Выполнено определение антител к микоплазме пневмонии (Mycoplasma pneumoniae), к хламидии трахоматис (Chlamydia trachomatis), к хламидии птичьей (C. psittaci) в крови | С |
| 18 | Выполнено определение ДНК вирусов Эпштейна-Барр (Epstein – Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче | С |
| 19 | Выполнено микробиологическое (культуральное) исследование слизи с миндалин и с задней стенки глотки на аэробные и факультативно анаэробные микроорганизмы | С |
| 20 | Выполнено микробиологическое (культуральное) исследование крови и мочи на стерильность пациентам с фебрильной и гектической лихорадкой | С |
| 21 | Выполнено микробиологическое (культуральное) исследование бронхоальвеолярной лаважной жидкости на грибы (дрожжевые и мицелиальные) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В |
| 22 | Выполнено микробиологическое (культуральное) исследование лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В |
| 23 | Выполнено определение антител к грибам рода аспергиллы (Aspergillus spp.) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В |
| 24 | Выполнено определение маннана, галактоманнана в лаважной жидкости и в крови всем пациентам с признаками пневмонии по данным КТ органов грудной клетки | В |
| 25 | Выполнено определение ДНК Mycoplasma pneumoniae в бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В |
| 26 | Выполнено определение ДНК цитомегаловируcа (Cytomegalovirus) в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В |
| 27 | Выполнено определение ДНК Mycobacterium tuberculosis complex (M. tuberculosis, M. bovis, M. bovis BCG) с дифференциацией вида в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В |
| 28 | Выполнено определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С |
| 29 | Выполнено определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С |
| 30 | Выполнено определение антител к капсидному антигену (VCA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С |
| 31 | Выполнено определение антител класса G (IgG) к ранним белкам (EA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С |
| 32 | Выполнено определение антител к вирусу простого герпеса (Herpes simplex) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С |
| 33 | Выполнено исследование уровня кальпротектина в кале пациентам с клиническими проявлениями ВЗК | С |
| 34 | Выполнена ЭхоКГ | С |
| 35 | Выполнена регистрация ЭКГ | С |
| 36 | Выполнено холтеровское мониторирование сердечного ритма пациентам с аритмией, патологическими изменениями по данным электрокардиографии | С |
| 37 | Выполнено суточное мониторирование артериального давления пациентам с артериальной гипертензией | С |
| 38 | Выполнено УЗИ пораженных суставов | С |
| 39 | Выполнено комплексное УЗИ внутренних органов | С |
| 40 | Выполнена рентгенография/КТ пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С |
| 41 | Выполнена МРТ пораженных суставов с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С |
| 42 | Выполнена ЭГДС с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и патологоанатомическим исследованием биопсийного (операционного) препарата пациентам с диспепсическими явлениями, пациентам, получающим НПВП и/или ГКС, и/или ГИБП, а также при длительности заболевания более 5 лет и/или при наличии протеинурии >500 мг в сутки | С |
| 43 | Выполнена колоноскопия с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата пациентам с абдоминальным синдромом/ при появлении нетипичной для CAPS кишечной симптоматики (затяжная диарея, боли в животе, примесь крови и гноя в кале)/длительности заболевания более 5 лет/при наличии протеинурии >500 мг в сутки. | С |
| 44 | Выполнена биопсия почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата пациентам с клиническими/лабораторными/УЗ признаками поражения почек и/или почечной недостаточностью, и/или при наличии протеинурии >500 мг в сутки | С |
| 45 | Выполнен прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с функциональной недостаточностью суставов | С |
| 46 | Выполнен прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам | С |
| 47 | Выполнено проведение санации очагов хронической инфекции ЛОР органов всем пациентам перед назначением/коррекцией терапии | С |
| 48 | Выполнен прием (осмотр, консультация) врача-оториноларинголога повторный всем пациентам после проведения санации очагов хронической инфекции ЛОР органов | С |
| 49 | Выполнен прием (осмотр, консультация) врача-сурдолога оториноларинголога первичный всем пациентам | С |
| 50 | Выполнен прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией глаза всем пациентам | С |
| 51 | Выполнен прием (осмотр, консультация) врача-офтальмолога повторный с обязательной биомикроскопией глаза всем пациентам с увеитом и/или с осложненной стероидной катарактой | |
| 52 | Выполнен прием (осмотр, консультация) врача-детского кардиолога первичный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией | С |
| 53 | Выполнен прием (осмотр, консультация) врача-детского кардиолога повторный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией | С |
| 54 | Выполнен прием (осмотр, консультация) врача-невролога первичный пациентам с неврологической симптоматикой | С |
| 55 | Выполнен прием (осмотр, консультация) врача-невролога повторный пациентам с неврологической симптоматикой | С |
| 56 | Выполнен прием (осмотр, консультация) врача-нефролога первичный пациентам с нефротическим синдромом, изменениями в биохимическом анализе крови общетерапевтическом, клиническом анализе мочи, типичных для развития амилоидоза/почечной недостаточности | С |
| 57 | Выполнен прием (осмотр, консультация) врача-нефролога повторный пациентам с нефротическим синдромом, изменениями в биохимическом анализе крови общетерапевтическом, клиническом анализе мочи, типичных для развития амилоидоза/почечной недостаточности | С |
| 58 | Выполнен прием (осмотр, консультация) врача-диетолога первичный всем пациентам с нарушением питания | С |
| 59 | Выполнен прием (осмотр, консультация) врача-диетолога повторный всем пациентам с нарушением питания | С |
| 60 | Выполнен прием (осмотр, консультация) врача-детского эндокринолога первичный пациентам с эндокринологической патологией | С |
| 61 | Выполнен прием (осмотр, консультация) врача-детского эндокринолога повторный пациентам с эндокринологической патологий | С |
| 62 | Выполнен прием (осмотр, консультация) врача-детского стоматолога первичный пациентам | С |
| 63 | Выполнен прием (осмотр, консультация) врача-детского стоматолога первичный всем пациентам с очагами хронической инфекции | С |
| 64 | Выполнено проведение санации ротовой полости пациентам с очагами хронической инфекции перед назначением/коррекцией терапии | С |
| 65 | Выполнен прием (осмотр, консультация) врача-детского стоматолога повторный всем пациентам после санации очагов хронической инфекции ротовой полости | С |
| 66 | Выполнен прием (осмотр, консультация) врача-фтизиатра первичный пациентам с положительными результатами очаговой пробы с туберкулином и/или повышенным уровнем интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови и/или очаговыми, инфильтративными изменениями в легких | С |
| 67 | Выполнен прием (тестирование, консультация) медицинского психолога первичный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) | С |
| 68 | Выполнен прием (тестирование, консультация) медицинского психолога повторный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) после завершения программы психологической реабилитации | С |
| 69 | Выполнен прием (осмотр, консультация) врача-физиотерапевта первичный всем пациентам с функциональной недостаточностью после снижения активности заболевания | С |
| 70 | Выполнен прием (осмотр, консультация) врача по ЛФК первичный всем пациентам с функциональной недостаточностью после снижения активности заболевания | С |
| 71 | Выполнена программа медицинской реабилитации всем пациентам с функциональной недостаточностью после снижения активности заболевания | С |
| 72 | Выполнен прием (осмотр, консультация) врача-физиотерапевта повторный всем пациентам с функциональной недостаточностью после окончания программы физиотерапевтических процедур в рамках программы медицинской реабилитации | С |
| 73 | Выполнен прием (осмотр, консультация) врача по ЛФК повторный всем пациентам с функциональной недостаточностью после окончания программы медицинской реабилитации | С |
Таблица 4. Критерии оценки качества лечения криопирин-ассоциированных периодических синдромов
| № | Критерии качества | Уровень достоверности доказательств |
|---|---|---|
| 1 | Выполнено назначение патогенетической терапии всем пациентам после проведения диагностики, в том числе дифференциальной диагностики, и установления/подтверждения диагноза CAPS в условиях ревматологического отделения стационара | С |
| 2 | Выполнено назначение только НПВП у пациентов с неустановленным диагнозом CAPS на этапе обследования | С |
| 3 | Выполнено назначение НПВП с целью купирования лихорадки и болевого синдрома у пациентов с установленным диагнозом CAPS | С |
| 4 | Выполнено назначение диклофенака в таблетках детям с 6 лет 2–3 мг/кг/сутки или в суппозиториях 0,5-3 мг/кг/сутки, илинимесулида детям с 12 лет 3–5 мг/кг/сутки, илимелоксикама в таблетках детям с 15 лет 7,5–15 мг/сутки, или в суспензии детям с 2-х лет 0,125 мг/кг/сутки илиибупрофена детям с 3 мес. 30 мг/кг/сутки | С |
| 5 | Выполнена пульс-терапия метилпреднизолоном 10–30 мг/кг/введение внутривенно в течение 3, при необходимости 5 дней подряд с установленным диагнозом CAPS на этапе обследования, при выраженном болевом синдроме и/или опасных для жизни системных проявлениях (стойкая фебрильная или гектическая лихорадка и/или перикардит, и /или плеврит) | С |
| 6 | Выполнено назначение преднизолона или метилпреднизолона перорально 0,5-1 мг/кг в сутки пациентам с установленным диагнозом CAPS на этапе обследования, при выраженном болевом синдроме и/или, опасных для жизни системных проявлениях (стойкая фебрильная или гектическая лихорадка и/или перикардит, и /или плеврит) | С |
| 7 | Выполнено назначение ингибитора интерлейкина (ИЛ-1β) канакинумаба или ингибитора интерлейкина (ИЛ-1α и ИЛ-1β) анакинры как основного средства патогенетической терапии всем пациентам с установленным диагнозом CAPS, имеющим признаки системного воспалительного ответа (лихорадка, сыпь и другие), органные нарушения (тугоухость, патология глаз, изменения со стороны ЦНС, суставов), повышение СОЭ более 30 мм/час (по Панченкову), СРБ более 20 мг/л или более 4х верхних границ нормы на момент обследования или в течение месяца до него | B |
| 8 | Выполнено назначение канакинумаба детям в возрасте <2 лет по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет | B |
| 9 | Выполнено назначение канакинумаба пациентам старше 2 лет с массой тела ≥7,5<40 кг 2 мг/кг 1 р/8 нед; пациентам с массой тела ≥ 40 кг – 150 мг 1р/8 нед подкожно | B |
| 10 | Выполнена поддерживающая терапия канакинумабом пациентам старше 2 лет с массой тела ≥7,5<40 кг 2 мг/кг 1 р/8 нед; пациентам с массой тела ≥ 40кг – 150мг 1р/8 нед подкожно при достижении клинического эффекта через 7 дней после первой инъекции канакинумаба | B |
| 11 | Выполнена вторая инъекция канакинумаба пациентам старше 2 лет с массой тела ≥15<40 кг 2 мг/кг 1 р/8 нед; пациентам с массой тела ≥ 40 кг – 150 мг 1р/8 нед подкожно при не достижении клинического эффекта через 7 дней после первой инъекции канакинумаба | C |
| 12 | Выполнена поддерживающая терапия канакинумабом пациентам старше 2 лет с массой тела ≥15<40 кг 4 мг/кг 1 р/8 нед; пациентам с массой тела ≥ 40 кг – 300 мг 1р/8 нед подкожно при достижении клинического эффекта через 7 дней после второй инъекции канакинумаба | С |
| 13 | Выполнена третья инъекция канакинумаба пациентам старше 4 лет с массой тела ≥15< 40 кг – 4 мг/кг; пациентам с массой тела ≥ 40 кг – 300 мг подкожно при не достижении клинического эффекта через 7 дней после второй инъекции канакинумаба | С |
| 14 | Выполнена поддерживающая терапия канакинумабом пациентам старше 4 лет с массой тела ≥15< 40 кг 8 мг/кг; пациентам с массой тела ≥ 40 кг – 600 мг 1 р/8 недель подкожно при достижении полного клинического ответа | С |
| 15 | Выполнено назначение анакинры пациентам старше 8 месяцев с массой тела ≥10 кг в дозе 1-2 мг/кг/сутки подкожно | В |
| 16 | Выполнена поддерживающая терапии анакинрой пациентам старше 8 месяцев с массой тела ≥10 кг 1-2 мг/кг/сутки подкожно при достижении клинического эффекта | В |
| 17 | Выполнено повышение дозы анакинры до 3-4 мг/кг/сутки, при необходимости, с последующим увеличением до максимальной дозы 8 мг/кг/сутки подкожно при недостижении клинического эффекта или при CAPS тяжелой степени тяжести (MWS и CINCA/NOMID) | В |
| 18 | Выполнена оценка индекса активности аутовоспалительных заболеваний (AIDAI), индекса MWS-DAS всем пациентам с диагнозом CAPS | С |
Таблица 5. Критерии оценки качества лечения гемофагоцитарным синдрома у пациентов с криопирин-ассоциированными периодическими синдромами
| № | Критерии качества | Уровень достоверности доказательств |
|---|---|---|
| 1 | Выполнено назначение терапии всем пациентам после проведения диагностики, в том числе дифференциальной диагностики, и установления/подтверждения диагноз CAPS с гемофагоцитарным синдромом выполнено в условиях ревматологического отделения стационара | С |
| 2 | Выполнена пульс-терапия метилпреднизолоном 20–30 мг/кг/введение внутривенно или терапия дексаметазоном 10–20 мг/м²/сутки внутривенно в сочетании (или без) с преднизолоном для перорального приема 1–2 мг/кг/сутки, циклоспорином 5-7 мг/кг/сутки перорально/внутривенно с иммуноглобулином человека нормальным 1-2 г/кг внутривенно всем пациентам с ГФС | С |
| 3 | Выполнена терапия дексаметазоном по схеме: 10-20 мг/м2/сут в течение 1-2 нед, 5-10 мг/м2/сут в течение 3-4 нед, 2,5-5 мг/м2/сут в течение 5-6 нед, 1,25-2,5 мг/м2/сут в течение 7-8 нед после купирования клинических и лабораторных признаков ГФС | С |
| 4 | Выполнено назначение дексаметазона, циклоспорина и иммуноглобулина человека нормального по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет | C |
| 5 | Выполнено назначение антитромботических средств: препаратов из группы гепарина, антиагрегантов кроме гепарина, антифибринолитических средств, прямых ингибиторов фактора Xа при развитии диссеминированного внутрисосудистого свертывания по данным коагулограммы и тромбоэластографии | С |
| 6 | Выполнена трансфузия крови и/или препаратов крови при развитии коагулопатии потребления по данным коагулограммы/ тромбоэластографии; кровотечении | С |
| 7 | Выполнена эмпирическая антибактериальная терапия, а в дальнейшем назначение антибактериальных препаратов системного действия, влияющих на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз; цефалоспорины 4 поколения; карбапенемы; другие антибактериальные препараты; антибиотики гликопептидных структур; другие аминогликозиды; в сочетании с противогрибковыми препаратами системного действия по чувствительности микрофлоры при присоединении бактериальной инфекции/развитии сепсиса/нейтропении среднетяжелой или тяжелой степени/острого воспалительного ответа, сопровождающегося повышением уровня прокальцитонина крови, даже без очага инфекции подтвержденной бактериологическим и/или серологическим методом | С |
| 9 | Выполнено назначение ритуксимаба 375 мг/м2 в неделю внутривенно 1 раз в нед в течение 2-4 последовательных недель в сочетании с циклоспорином 5-7 мг/кг/сутки и иммуноглобулином человека нормальным в дозе 1-2 г/кг пациентам с ГФС и активной Эпштейна-Барр вирусной инфекцией | С |
| 10 | Выполнено назначение ритуксимаба в комбинации с ко-тримоксазолом в дозе 5 мг/кг перорально 3 раза в неделю для профилактики пневмоцистной пневмонии | С |
| 11 | Выполнено назначение ритуксимаба по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей/пациентов в возрасте старше 15 лет | С |
| 12 | Выполнена оценка эффективности лечения ГФС через 2-4 недели с целью решения вопроса о продолжении индукционной терапии или смены схемы лечения | С |
| 13 | Выполнено лечение ГФС до достижения неактивной стадии | С |
Таблица 6. Критерии оценки качества диспансерного наблюдения пациентов с криопирин-ассоциированными периодическими синдромами в условиях стационара/дневного стационара, инициировавшего назначение патогенетической терапии
| № | Критерии качества | Уровень достоверности доказательств | |
|---|---|---|---|
| 1 | Выполнена госпитализация в ревматологического отделение через 3 мес. после назначения терапии; через 6 мес. после назначения терапии; далее каждые 6 мес. | С | |
| 2 | Выполнена оценка эффективности патогенетической терапии по индексу MWS-DAS, индексу активности аутовоспалительных заболеваний (AIDAI), индексу повреждения (ADDI) | С | |
| 3 | Не выполнена иммунизация живыми и живыми ослабленными вакцинами у пациентов, получающих ГИБП | С | |
| 4 | Выполнен общий (клинический) анализ крови развернутый | С | |
| 5 | Выполнено прекращение инъекций канакинумаба/анакинры при снижении числа тромбоцитов ≤150>100 × 109/л, числа нейтрофилов <1,5≥1,0 × 109/л | С | |
| 6 | Выполнено возобновление лечение канакинумабом/анакинрой после полного восстановления числа тромбоцитов/нейтрофилов | С | |
| 7 | Выполнена отмена канакинумаба/анакинры при снижении абсолютного числа нейтрофилов <1,0 × 109/л и/или числа тромбоцитов <100 × 109/л | С | |
| 8 | Выполнено назначение гранулоцитарного колониестимулирующего фактора филграстима 5-10 мкг/кг/сутки подкожно в течение 3–5 дней (при необходимости – дольше) при снижении уровня лейкоцитов с абсолютным числом нейтрофилов ≤ 1,0 × 109/л | С | |
| 9 | Выполнено назначение гранулоцитарного колониестимулирующего фактора филграстима 5-10 мкг/кг/сутки подкожно в течение 3–5 дней (при необходимости – дольше) в сочетании с антибиотиками широкого спектра действия внутривенно при фебрильной нейтропении (нейтропения, сопровождающаяся лихорадкой) с абсолютным числом нейтрофилов <1,0 × 109/л | С | |
| 10 | Выполнено лечение антибиотиком до нормализации лейкоцитарной формулы и прекращения лихорадки | С | |
| 11 | Выполнено назначение канакинумаба/анакинры при нормализации показателей клинического анализа крови | С | |
| 12 | Выполнена коррекция терапии канакинумабом/анакинрой при повторных эпизодах развития лейкопении/тромбоцитопении | С | |
| 13 | Выполнен анализ крови биохимический общетерапевтический | С | |
| 14 | Выполнена отмена канакинумаба/анакинры при повышении уровня АЛТ, АСТ в сыворотке крови ≥ 1,5 раза выше верхней границы нормы и/или других биохимических показателей выше верхней границы нормы | С | |
| 15 | Выполнено назначение канакинумаба/анакинры при нормализации биохимических показателей | С | |
| 16 | Выполнена коррекция терапии канакинумабом/анакинрой при повторных эпизодах повышения биохимического (их) показателя (ей) | С | |
| 17 | Выполнено определение уровня иммуноглобулинов крови, СРБ и прокальцитонина в сыворотке крови | С | |
| 18 | Выполнено определение уровня иммуноглобулинов крови | С | |
| 19 | Выполнено определение уровня СРБ в сыворотке крови | С | |
| 20 | Выполнено определение уровня прокальцитонина в сыворотке крови | С | |
| 21 | Выполнено назначение иммуноглобулина человека нормального 400 мг/кг при снижении уровня иммуноглобулинов крови | С | |
| 22 | Выполнен комплекс исследований для исключения сепсиса пациентам с фебрильной, гектической лихорадкой, лейкоцитозом/лейкопенией, тромбоцитопенией, повышением уровня СРБ и прокальцитонина сыворотки крови, несвязанным с активностью CAPS | С | |
| 23 | Выполнено назначение иммуноглобулина человека нормального и эмпирическое назначение антибактериальных препаратов системного действия, с последующей корректировкой антибактериальной терапии с учетом чувствительности микроорганизмов при развитии инфекционных осложнений | С | |
| 24 | Выполнено назначение канакинумаба/анакинры не раньше, чем через 1 неделю после полного купирования клинических и лабораторных признаков сепсиса и окончания антибактериальной терапии | С | |
| 25 | Выполнено исследование коагулограммы (ориентировочное исследование системы гемостаза (протромбиновый индекс, активность антитромбина III; уровень плазминогена и фибриногена, концентрация Д-димера, уровень растворимых фибринмономерных комплексов в крови, протромбиновое (тромбопластиновое) время в крови или в плазме, активированное частичное тромбопластиновое время, тромбиновое время в крови, фактор фон Виллебранда в крови) пациентам с сепсисом, ГФС | С | |
| 26 | Выполнена тромбоэластография пациентам с ГФС, сепсисом, признаками тромбоза и гипокоагуляции | С | |
| 27 | Выполнены трансфузии крови и препаратов крови при развитии коагулопатии потребления, кровотечения | С | |
| 28 | Выполнено назначение антитромботических средств: препаратов из группы гепарина, антиагрегантов кроме гепарина, антифибринолитических средств, прямых ингибиторов фактора Xа при развитии диссеминированного внутрисосудистого свертывания по данным коагулограммы и тромбоэластографии | С | |
| 29 | Выполнен общий (клинический) анализ мочи | С | |
| 30 | Выполнен комплекс исследований функции почек и комплекс исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома/почечной недостаточности/длительностью заболевания более 5 лет/при наличии протеинурии >500 мг в сутки с целью диагностики и оценки степени поражения почек | С | |
| 31 | Выполнено иммунофенотипирование периферической крови для выявления субпопуляционного состава лимфоцитов (основных) всем пациентам, часто болеющим вирусными, гнойными бактериальными инфекциями, в том числе оппортунистическими инфекциями | С | |
| 32 | Выполнена очаговая проба с туберкулином (очаговая проба с туберкулином, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) и исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови | С | |
| 33 | Выполнена консультация врача-фтизиатра при выявлении положительной очаговой пробы с туберкулином (папула> 5 мм) и/или повышенным уровнем интерферона-гамма, и/или с аллергеном туберкулезным рекомбинантным в стандартном разведении и/или поражения легких и/или внутригрудных лимфатических узлов в легких | С | |
| 34 | Выполнена отмена канакинумаба/анакинры при наличии поражения легких и/или внутригрудных лимфатических узлов | С | |
| 35 | Выполнено назначение ГКС перорально при обострении CAPS во время проведения специфической химиотерапии | С | |
| 36 | Выполнено назначение канакинумаба/анакинры после завершения курса специфической химиотерапии | С | |
| 37 | Выполнено продолжение лечения канакинумабом/анакинрой и прием ранее назначенных ГКС перорально под контролем врача ревматолога, общего (клинического) и биохимического общетерапевтического анализов крови на время проведения специфической противотуберкулезной химиотерапии пациентам с туберкулезной инфекцией без очага | С | |
| 38 | Выполнено немедленное прекращение лечения канакинумабом/анакинрой в случае развития аллергической реакции/непереносимости любой степени выраженности | С | |
| 39 | Выполнено назначение антигистаминных препаратов, ГКС при возникновении аллергической реакции на применение канакинумаба/анакинры | С | |
| 40 | Выполнено определение антител классов A, M, G (IgA, IgM, IgG) к хламидии птичьей (Chlamydia psittaci) в крови; антител класса M (IgM) к хламидии трахоматис (Chlamydia trachomatis) в крови; антител класса G (IgG) к хламидии трахоматис (Chlamydia trachomatis) в крови; антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pneumoniae) в крови всем пациентам | С | |
| 41 | Выполнено проведение этиотропной терапии при выявлении антител классов А и M в диагностическом титре, а также антител класса G в высоком титре к микоплазме пневмонии (Mycoplasma pneumoniae), к хламидии трахоматис (Chlamydia trachomatis), к хламидии птичьей (C. Psittaci | С | |
| 42 | Выполнено определение антител к сальмонелле кишечной (Salmonella enterica) в крови; определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови | С | |
| 43 | Выполнено проведение этиотропной терапии при выявлении антител классов А и M в диагностическом титре, а также антител класса G в высоком титре к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis), к сероварам иерсинии энтероколитика (Yersinia enterocolitica), к сальмонелле кишечной (Salmonella enterica) в крови | С | |
| 44 | Выполнено определение ДНК вирусов Эпштейна-Барр (Epstein — Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче | С | |
| 45 | Выполнено назначение ацикловира 200 мг в сутки перорально в 5 приемов (не более 1000 мг/сутки) детям в возрасте старше 2 лет или в дозе 5-10 мг/кг/введение внутривенно каждые 8 часов при развитии локальной герпетической инфекции | С | |
| 46 | Выполнено назначение ацикловира в дозе 10 мг/кг/введение внутривенно каждые 8 часов у детей в возрасте <1 года; в дозе 500 мг/м2 внутривенно каждые 8 часов у детей в возрасте ≥1 года при развитии Herpes zoster | С | |
| 47 | Выполнено назначение ганцикловира 6 мг/кг/введение внутривенно каждые 12 часов в течение 14-21 дня при развитии цитомегаловирусной или #ганцикловира** (JO5AB) в дозе 10 мг/кг/введение внутривенно каждые 12 часов при развитии Эпштейна-Барр вирусной инфекции в соответствии с клиническими рекомендациями по лечению иммунокомпрометированных детей | С | |
| 48 | Выполнена отмена канакинумаба/анакинры при развитии инфекции, вызванной герпес-вирусами | С | |
| 49 | Выполнено назначение канакинумаба/анакинры не раньше, чем через 1 неделю после окончания противовирусной терапии | С | |
| 50 | Выполнено микробиологическое (культуральное) исследование слизи с миндалин и с задней стенки глотки на аэробные и факультативно анаэробные микроорганизмы | С | |
| 51 | Выполнена ЭхоКГ | С | |
| 52 | Выполнена регистрация ЭКГ | С | |
| 53 | Выполнено холтеровское мониторирование сердечного ритма пациентам с аритмиями, патологическими изменениями по данным электрокардиографии | С | |
| 54 | Выполнено суточное мониторирование артериального давления пациентам с артериальной гипертензией | С | |
| 55 | Выполнено комплексное УЗИ внутренних органов | С | |
| 56 | Выполнена ЭГДС с биопсией желудка/12-перстной кишки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с определением Helicobacter pylori | С | |
| 57 | Выполнено назначение препаратов для лечения язвенной болезни желудка и двенадцатиперстной кишки и гастроэзофагеальной рефлюксной болезни при выявлении рефлюксной болезни и/или воспалительной гастропатии, эрозивных и/или язвенных процессов в пищеводе и/или желудке, и/или 12-перстной кишки по данным ЭГДС | С | |
| 58 | Выполнено назначение эрадикационной терапии при выявлении Helicobacter pylori | С | |
| 59 | Выполнена отмена канакинумаба/анакинры на время проведения эрадикационной терапии | С | |
| 60 | Выполнена колоноскопия с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата пациентам с нетипичной для CAPS кишечной симптоматикой (затяжная диарея, боли в животе, примесь крови и гноя в кале)/при длительности заболевания более 5 лет/при наличии протеинурии >500 мг в сутки | С | |
| 61 | Выполнена рентгенография/КТ суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с активным хроническим артритом | С | |
| 62 | Выполнена КТ органов грудной клетки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям, бронхоскопия с применением анестезиологического пособия (включая раннее послеоперационное ведение) | С | |
| 63 | Выполнена бронхоскопия с применением анестезиологического пособия (включая раннее послеоперационное ведение) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С | |
| 64 | Выполнено микробиологическое (культуральное) исследование бронхоальвеолярной лаважной жидкости на грибы (дрожжевые и мицелиальные) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В | |
| 65 | Выполнено микробиологическое (культуральное) исследование лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В | |
| 66 | Выполнено определение антител к грибам рода аспергиллы (Aspergillus spp.) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В | |
| 67 | Выполнено определение маннана, галактоманнана в лаважной жидкости и в крови всем пациентам с признаками пневмонии по данным КТ органов грудной клетки | С | |
| 68 | Выполнено определение ДНК Mycoplasma pneumoniae в бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В | |
| 69 | Выполнено определение ДНК цитомегаловируcа (Cytomegalovirus) в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В | |
| 70 | Выполнено определение ДНК Mycobacterium tuberculosis complex (M. tuberculosis, M. bovis, M. bovis BCG) с дифференциацией вида в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В | |
| 71 | Выполнено определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | В | |
| 72 | Выполнено определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С | |
| 73 | Выполнено определение антител к капсидному антигену (VCA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С | |
| 74 | Выполнено определение антител класса G (IgG) к ранним белкам (EA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С | |
| 75 | Выполнено определение антител к вирусу простого герпеса (Herpes simplex) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки | С | |
| 76 | Выполнена немедленная отмена канакинумаба/анакинры при подозрении/развитии пневмонии | С | |
| 77 | До выявления этиологического фактора интерстициальной пневмонии выполнено назначение эмпирической антибактериальной терапии ко-тримоксазолом в комбинации с антибактериальными препаратами системного действия, влияющими на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз; цефалоспорины 4 поколения; карбапенемы, другие антибактериальные препараты) в сочетании с противогрибковыми препаратами системного действия | С | |
| 78 | Выполнено назначение ГКС внутривенно и ко-тримоксазола 3,75–5,0 мг/кг/массы тела/введение (15-20 мг/кг/сут) (по триметоприму) внутривенно каждые 6 часов при развитии пневмоцистной пневмонии | С | |
| 79 | Выполнено назначение антибактериальных препаратов системного действия, влияющих на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз; цефалоспорины 4-го поколения; карбапенемы, другие антибактериальные препараты) в сочетании с противогрибковыми препаратами системного действия при развитии очаговой или долевой пневмонии, или полисегментарной пневмонии в соответствии с клиническими рекомендациями по лечению пневмонии у иммунокомпрометированных детей | С | |
| 80 | Выполнено назначение канакинумаба/анакинры не раньше, чем через 1 неделю после полного купирования пневмонии по данным лабораторных исследований, контрольной КТ органов грудной клетки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и окончания антибактериальной терапии. | С | |
| 81 | Выполнена МРТ головного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с признаками поражения ЦНС | С | |
| 82 | Выполнена спинномозговая пункция с применением анестезиологического пособия (включая раннее послеоперационное ведение) с микроскопическим исследованием, подсчетом клеток в счетной камере (определение цитоза), исследованием физических свойств спинномозговой жидкости, серологическим исследованием пациентам с симптомами поражения ЦНС | С | |
| 83 | Выполнена рентгенденситометрия пациентам, получающим или получавших ГКС | С | |
| 84 | Выполнено назначение памидроновой кислоты пациентам <1 года в дозе 0,5 мг/кг в/в каждые 2 месяца, пациентам в возрасте 1-2 лет 25-0,5 мг/кг/сутки в/в в течение 3 дней каждые 3 месяца, пациентам в возрасте 2-3- лет 0,375-0,75 мг/кг/сут в/в в течение 3 дней каждые 3 месяца, пациентам старше 3 лет 0,5-1 мг/кг/сут в/в в течение 3-х дней каждые 4 месяца (максимальная доза 60 мг/введение) или алендроновой кислоты 1-2 мг/кг/нед перорально, пациентам с массой тела < 40 кг 5 мг/сут или 35 мг/нед, пациентам с массой тела > 40 кг 10 мг/сут или 70 мг/нед (максимальная доза 70 мг/нед), или золедроновой кислоты 0,0125-0,05 мг/кг/введение в/в каждые 6-12 месяцев (максимальная доза 4 мг) или ибандроновой кислоты в дозе 3 мг/введ в/в 1 раз в 3 месяца или в дозе 150 мг перорально 1 раз в месяц | С | |
| 85 | Выполнена МРТ пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям | С | |
| 86 | Выполнена биопсия почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата пациентам с длительностью заболевания более 5 лет/при наличии протеинурии >500 мг в сутки/ с хронической болезнью почек/признаками почечной недостаточности | С | |
| 87 | Выполнен прием (осмотр, консультация) врача-оториноларинголога первичный | С | |
| 88 | Выполнен прием (осмотр, консультация) врача-сурдолога оториноларинголога первичный | С | |
| 89 | Выполнен прием (осмотр, консультация) врача-детского стоматолога первичный | С | |
| 90 | Выполнена прием (осмотр, консультация) врача-нефролога первичный пациентам с поражением почек | С | |
| 91 | Выполнена прием (осмотр, консультация) врача-нефролога повторный пациентам с поражением почек | С | |
| 92 | Выполнен прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией глаза | С | |
| 93 | Выполнен прием (осмотр, консультация) врача-детского кардиолога первичный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией | С | |
| 94 | Выполнен прием (осмотр, консультация) врача-детского эндокринолога первичный пациентам с эндокринологической патологий | С | |
| 95 | Выполнен прием (осмотр, консультация) врача-диетолога первичный пациентам с дефицитом массы тела, амиотрофией, остеопенией/остеопорозом, конституциональным ожирением и синдромом Кушинга, стероидным диабетом | С | |
| 96 | Выполнен прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с функциональной недостаточностью суставов, нарушением роста костей в длину, подвывихах, болью в спине | С | |
| 97 | Выполнен прием (осмотр, консультация) врача-невролога первичный пациентам с неврологической симптоматикой, психотическими реакциями | С | |
| 98 | Выполнен прием (тестирование, консультация) медицинского психолога первичный всем пациентам старше 1 года и всем родителям вне зависимости от возраста ребенка | С | |
| 99 | Выполнен прием (осмотр, консультация) врача-физиотерапевта первичный пациентам с функциональной недостаточностью | С | |
| 100 | Выполнен прием (осмотр, консультация) врача по ЛФК первичный пациентам с функциональной недостаточностью | С | |
| 101 | Выполнена программа медицинской реабилитации всем пациентам с функциональной недостаточностью | С | |
| 102 | Выполнен прием (осмотр, консультация) врача-физиотерапевта повторный пациентам после окончания программы физиотерапевтических процедур в рамках программы медицинской реабилитации | С | |
| 103 | Выполнен прием (осмотр, консультация) врача по ЛФК повторный всем пациентам с функциональной недостаточностью после окончания программы медицинской реабилитации | С | |
| 104 | Выполнена коррекция патогенетической терапии в ревматологическом отделении стационара, инициировавшего патогенетическую терапию, при неэффективности и/или непереносимости канакинумаба | С | |
| 105 | Выполнена немедленная отмена канакинумаба/анакинры при подозрении на развитие онкологического/онко-гематологического/лимфопролиферативного заболевания | С | |
| 106 | Выполнено получение цитологического препарата костного мозга путем пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) и гистологического препарата костного мозга с цитологическим исследованием мазка костного мозга (миелограмма), патологоанатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов пациентам, получающим ГИБП, с нетипичным течением болезни | С | |
| 107 | Выполнена биопсия лимфатического узла (периферического, по показаниям – внутрибрюшного, внутригрудного) с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием препарата тканей лимфоузла и патологоанатомическим исследованием биопсийного (операционного) материала лимфоузла пациентам, получающим ГИБП с нетипичным течением болезни с выраженным увеличением размеров периферических и/или внутригрудных, и/или внутрибрюшных лимфатических узлов | С | |
| 108 | Выполнена КТ органов грудной полости с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам, получающим ГИБП с нетипичным течением болезни | С | |
| 109 | Выполнена ПЭТ, совмещенная с КТ с туморотропными РФП с контрастированием, при необходимости, ПЭТ всего тела с туморотропными РФП с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам, получающим ГИБП, с выраженной артралгией, миалгией, оссалгией, деструктивными изменениями в костях, инфильтратами в подкожно-жировой клетчатке, очагами в паренхиматозных органах, головном мозге, спинном мозге | С | |
| 110 | Выполнена сцинтиграфия полипозиционная костей с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам, получающим, ГИБП нетипичными для CAPS | С | |
| 111 | Выполнена трепанобиопсия костей таза с применением анестезиологического пособия (включая раннее послеоперационное ведение) под контролем КТ с патологоанатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов; цитологическим исследованием отпечатков трепанобиоптата костного мозга; иммуноцитохимическим исследованием отпечатков трепанобиоптата костного мозга; иммунофенотипированием гемопоэтических клеток-предшественниц в костном мозге проводится пациентам, ГИБП, с нетипичным течением болезни | С | |
| 112 | Выполнена биопсия кости с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патологоанатомическим исследованием биопсийного (операционного) материала кости пациентам, ГИБП, с очагами деструкции в костях, не типичными для CAPS | С | |
| 113 | Выполнен прием (осмотр, консультация) врача детского онколога первичный и врача-детского онколога первичный пациентам, у которых по результатам обследования заподозрено/выявлено онкологическое/онкогематологическое/лимфопролиферативное заболевание, либо метастатическое поражение | С | |
Таблица 7. Критерии оценки качества диспансерного наблюдения пациентов с криопирин-ассоциированными периодическими синдромами в амбулаторно-поликлинических условиях
| № | Критерии качества | Уровень достоверности доказательств |
|---|---|---|
| 1 | Выполнено диспансерное наблюдение пациентов с CAPS – прием (осмотр, консультация) врача-ревматолога первичный с оценкой эффективности и безопасности терапии не реже 1 раза в год после инициации/коррекции терапии и после достижения ремиссии заболевания | С |
| 2 | Выполнено диспансерное наблюдение пациентов с CAPS – прием (осмотр, консультация) врача-ревматолога повторный с оценкой эффективности и безопасности терапии не реже 1 раза в месяц после инициации/коррекции терапии и не реже одного раза в 3 мес после достижения ремиссии заболевания | C |
| 3 | Выполнена оценка эффективности патогенетической терапии по индексу MWS-DAS, индексу активности аутовоспалительных заболеваний (AIDAI) каждые 3 мес. после начала терапии и далее каждые 6 мес.; по индексу повреждения (ADDI) 1 раз в год | С |
| 4 | Выполнено проведение вакцинации детей только в период ремиссии заболевания, при ее сохранении не менее 6 месяцев, по индивидуальному графику, исключая живые вакцины | С |
| 5 | Выполнено немедленное прекращение введения канакинумаба/анакинры в случае развития аллергической реакции | С |
| 6 | Выполнено назначение препаратов с антигистаминным действием и/или ГКС при развитии аллергической реакции на прием введение канакинумаба/анакинры | |
| 7 | Выполнена консультация врача-ревматолога стационара (в том числе дистанционная), инициировавшего назначение терапии, при развитии аллергической реакции на введение канакинумаба/анакинры с целью принятия решения о необходимости коррекции терапии и условиях, в которых следует ее проводить | С |
| 8 | Выполнена экстренная госпитализация при развитии аллергической реакции на введение канакинумаба/анакинры с целью принятия решения о необходимости коррекции терапии | С |
| 9 | Выполнен общий (клинический) анализ крови развернутый не реже 1 раза в 2–4 нед | С |
| 10 | Выполнено прекращение инъекций канакинумаба/анакинры (в течение 7 дней), при снижении числа тромбоцитов ≤150>100×109/л, числа нейтрофилов <1,5≥1,0×109/л | С |
| 11 | Выполнено возобновление лечения канакинумабом/анакинрой в той же дозе всем пациентам после полного восстановления показателей общего (клинического) анализа крови | С |
| 12 | Выполнена отмена канакинумаба при снижении абсолютного числа нейтрофилов <1,0 × 109/л и/или числа тромбоцитов <100 × 109/л | С |
| 14 | Выполнено назначение гранулоцитарного колониестимулирующего фактора филграстима в дозе 5-10 мкг/кг/сутки подкожно в течение 3-5 дней (при необходимости – дольше) при снижении уровня лейкоцитов с абсолютным числом нейтрофилов ≤ 1,0 × 10/л 9 | С |
| 15 | Выполнено назначение гранулоцитарного колониестимулирующего фактора филграстима 5-10 мкг/кг/сутки подкожно в течение 3-5 дней (при необходимости – дольше) в сочетании с антибиотиками широкого спектра действия внутривенно при фебрильной нейтропении (нейтропения, сопровождающаяся лихорадкой) с абсолютным числом нейтрофилов < 1,0 × 109/л | С |
| 16 | Выполнено назначение канакинумаба/анакинры при нормализации показателей клинического анализа крови | С |
| 17 | Выполнена консультация с врачом-ревматологом стационара (в том числе дистанционная) при повторном эпизоде снижения числа нейтрофилов и/или тромбоцитов крови | С |
| 18 | Выполнен биохимический анализ крови общетерапевтический всем пациентам с определением уровни общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови не реже 1 раза в 2-4 нед | С |
| 19 | Выполнена отмена канакинумаба/анакинры при повышении уровня АЛТ, АСТ в сыворотке крови ≥ 1,5 раза выше верхней границы нормы и/или других биохимических показателей выше верхней границы нормы | С |
| 20 | Выполнено назначение канакинумаба/анакинры при нормализации показателе биохимического анализа крови общетерапевтического | С |
| 21 | Выполнена консультация с врачом-ревматологом стационара (в том числе дистанционная) при повторном эпизоде повышения биохимического(их) показателя (ей) крови | С |
| 22 | Выполнена временная отмена терапии канакинумабом/анакинрой, продолжен прием ранее назначенных ГКС перорально всем пациентам при появлении признаков инфекционного осложнения | С |
| 23 | Выполнена консультация с врачом-ревматологом стационара (в том числе дистанционная) при появлении признаков инфекционного осложнения | С |
| 24 | Выполнена отмена канакинумаба при подозрении/развитии пневмонии | С |
| 25 | Выполнена госпитализация пациента в стационар при подозрении/развитии пневмонии | С |
| 26 | Выполнена отмена канакинумаба при развитии герпетической инфекции | С |
| 27 | Выполнено назначение ацикловира при развитии локальной герпетической инфекции в дозе 200 мг в сутки перорально в 5 приемов детям в возрасте старше 2 лет (не более 1000 мг/сутки) | С |
| 28 | Выполнено назначение канакинумаба/анакинры после полного купирования клинических и лабораторных признаков инфекции и окончания противовирусной терапии | С |
| 29 | Выполнена госпитализация в стационар при генерализации герпетической инфекции/подозрении на развитие цитомегаловирусной/Эпштейна-Барр вирусной инфекции | С |
| 30 | Выполнено определение уровня иммуноглобулинов крови; СРБ в сыворотке крови не реже 1 раза в 3 мес | С |
| 32 | Выполнена отмена канакинумаба/анакинры при снижении уровня иммуноглобулинов крови | С |
| 33 | Выполнена консультация с врачом-ревматологом стационара (в том числе дистанционная) при снижении уровня иммуноглобулинов крови | С |
| 36 | Выполнена госпитализация в стационар для проведения заместительной терапии иммуноглобулином человека нормальным при снижении уровня иммуноглобулинов крови | С |
| 37 | Выполнена очаговая проба с туберкулином (реакция Манту, с аллергеном туберкулезным рекомбинантным в стандартном разведении) не реже 1 раза в 6 мес. | С |
| 40 | Выполнен общий (клинической) анализ мочи не реже 1 раза в мес. | С |
| 41 | Выполнена отмена канакинумаба/анакинры при развитии любых признаков непереносимости | С |
| 42 | Выполнена консультация с врачом-ревматологом стационара (в том числе дистанционная), инициировавшего терапию ГИБП, всем пациентам с развитием нежелательных явлений терапии/инфекционных осложнений/непереносимости канакинумаба/анакинры с целью решения вопроса о коррекции терапии и условиях, в которых ее проводить | С |
| 43 | Выполнена регистрация ЭКГ не реже 1 раз в 3 мес. | С |
| 44 | Выполнены УЗИ брюшной полости, почек все пациентам не реже 1 раз в 6 мес. | С |
| 45 | Выполнены ЭХО-КГ всем пациентам не реже 1 раз в 6 мес. | С |
| 46 | Выполнен прием (осмотр, консультация) врача-оториноларинголога первичный в течение 2-х недель после выписки из стационара для диагностики острой инфекции ЛОР органов и решения вопроса о лечении | С |
| 47 | Выполнен прием (осмотр, консультация) врача-оториноларинголога повторный для проведения санации очагов хронической инфекции и лечения острой инфекции ЛОР органов | С |
| 48 | Выполнен прием (осмотр, консультация) врача-оториноларинголога диспансерный не реже 1 раза в 3 месяца в рамках диспансерного наблюдения для контроля за состоянием ЛОР органов | С |
| 49 | Выполнен прием (осмотр, консультация) врача-детского стоматолога первичный в течение 1 мес. после выписки из стационара для диагностики острой инфекции ротовой полости и решения вопроса о ее лечении | С |
| 50 | Выполнен прием (осмотр, консультация) врача-детского стоматолога повторный пациентам, которым необходима санация очагов хронической инфекции и лечение острой инфекции ротовой полости, для профилактики инфекционных осложнений в условиях противоревматической терапии | С |
| 51 | Выполнен прием (осмотр, консультация) врача-детского стоматолога диспансерный всем пациентам, не реже 1 раза в 3 месяца в рамках диспансерного наблюдения для контроля за состоянием ротовой полости, с целью раннего выявления патологии, и ее лечения для профилактики развития инфекционных осложнений в условиях патогенетической терапии | С |
| 52 | Выполнен прием (осмотр, консультация) врача-нефролога первичный пациентам с поражением почек для разработки индивидуальной программы терапии на основе рекомендаций врача-нефролога стационара | С |
| 53 | Рекомендуется прием (осмотр, консультация) врача-нефролога повторный пациентам с поражением почек | С |
| 54 | Рекомендуется прием (осмотр, консультация) врача-нефролога диспансерный в рамках диспансерного наблюдения за пациентами с поражением почек для контроля эффективности индивидуальной программы терапии на основе рекомендаций врача-нефролога стационара | |
| 55 | Выполнен прием (осмотр, консультация) врача-детского кардиолога первичный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией для разработки индивидуальной программы кардиотропной и/или гипотензивной терапии на основе рекомендаций врача -детского кардиолога стационара | С |
| 56 | Выполнен прием (осмотр, консультация) врача-детского кардиолога диспансерный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией для контроля эффективности индивидуальной программы кардиотропной и/или гипотензивной терапии на основе рекомендаций врача-детского кардиолога стационара | С |
| 57 | Выполнен прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией в течение 1 мес. после выписки из стационара пациентов патологией органа зрения для разработки индивидуальной программы лечения на основе рекомендаций врача офтальмолога стационара | С |
| 58 | Выполнен прием (осмотр, консультация) врача-офтальмолога повторный с обязательной биомикроскопией для контроля эффективности лечения и при необходимости его коррекции. | С |
| 59 | Выполнен прием (осмотр, консультация) врача-офтальмолога диспансерный с обязательной биомикроскопией глаза не реже 1 раза в 6 мес. | С |
| 60 | Выполнен прием (осмотр, консультация) врача-диетолога первичный пациентов с дефицитом массы тела, амиотрофией, остеопенией/остеопорозом, конституциональным ожирением и синдромом Кушинга, стероидным диабетом для разработки индивидуальной программы диетического питания в течение 2 нед после выписки | С |
| 61 | Выполнен прием (осмотр, консультация) врача-диетолога повторный для контроля/коррекции индивидуальной программы диетического питания | С |
| 62 | Выполнен прием (осмотр, консультация) врача-фтизиатра первичный пациентов с положительными результатами очаговой пробы с туберкулином и/или повышенным и/или очаговыми, инфильтративными изменениями в легких для решения вопроса о проведении химиопрофилактики или противотуберкулезной химиотерапии | С |
| 63 | Выполнена консультация с врачом ревматологического отделения у пациента с положительной внутрикожной пробой с туберкулином для решения вопроса о возможности продолжения канакинумабом | С |
| 64 | Выполнен прием (осмотр, консультация) врача-фтизиатра повторный для контроля /коррекции химиотерапии/химиопрофилактики | С |
| 65 | Выполнен прием (осмотр, консультация) врача-детского эндокринолога первичный в течение 2-х недель после выписки из стационара всем пациентам, с эндокринологической патологией с целью назначения индивидуальной программы, рекомендованной врачом-детским эндокринологом стационара | С |
| 66 | Выполнен прием (осмотр, консультация) врача-детского эндокринолога диспансерный пациентов, с эндокринологической патологией для контроля/коррекции индивидуальной программы терапии, рекомендованной врачом–детским эндокринологом стационара | С |
| 67 | Выполнен прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентов с функциональной недостаточностью, нарушением роста костей в длину, подвывихами, болью в спине в течение 2-х нед после выписки из стационара | С |
| 68 | Выполнен прием (осмотр, консультация) врача– травматолога ортопеда диспансерный не реже 1 раза в 3 мес. в рамках диспансерного наблюдения для выявления функциональных нарушений и контроля проведения ортопедической коррекции | С |
| 69 | Выполнен прием (тестирование, консультация) медицинского психолога первичный в течение 2-х нед после выписки из стационара для разработки программы психологической реабилитации для всех детей старше 1 года и всех родителей (вне зависимости от возраста ребенка) | С |
| 70 | Выполнен прием (тестирование, консультация) медицинского психолога повторный всех детей старше 1 года и всех родителей (вне зависимости от возраста ребенка) после завершения программы психологической реабилитации для оценки ее эффективности | С |
| 71 | Выполнен прием (тестирование, консультация) медицинского психолога диспансерный не реже 1 раза в 3 мес. в рамках диспансерного наблюдения для тестирования психологического состояния всех детей старше 1 года и всех родителей (вне зависимости от возраста ребенка) | С |
| 72 | Выполнен прием (осмотр консультация) врача-физиотерапевта первичный пациентов с функциональной недостаточностью после выписки из стационара для разработки программы физиотерапевтических процедур в рамках программы медицинской реабилитации в течение 2-х нед после выписки из стационара | С |
| 73 | Выполнен прием (осмотр, консультация) врача по ЛФК первичный пациентов с функциональной недостаточностью после выписки из стационара для разработки индивидуальной программы ЛФК в рамках программы медицинской реабилитации в течение 2-х нед после выписки из стационара | С |
| 74 | Выполнена программа медицинской реабилитации пациентам с функциональной недостаточностью | С |
| 75 | Выполнен прием (осмотр, консультация) врача-физиотерапевта повторный для контроля эффективности индивидуальной программы реабилитации | С |
| 76 | Выполнен прием (осмотр, консультация) врача по ЛФК повторный пациентам с функциональной недостаточностью для контроля эффективности индивидуальной программы реабилитации | С |
| 77 | Выполнен прием (осмотр, консультация) врача по ЛФК диспансерный пациентам с функциональной недостаточностью не реже 1 раза в 3 мес. в рамках диспансеризации | С |
| 78 | Выполнено направление в срочном порядке в ревматологическое отделение стационара, инициировавшего назначение канакинумаба/анакинры, всех пациентов с установленным диагнозом CAPS при развитии обострения/осложнений болезни, сопутствующих заболеваний, осложнений/побочных эффектов/стойкой непереносимости канакинумаба/анакинры для обследования и коррекции терапии на любом этапе лечения | С |
| 79 | Выполнено направление на плановую госпитализацию в ревматологическое отделение стационара, инициировавшего терапию канакинумабом, всех пациентов через 3 мес. после назначения терапии; через 6 мес. после назначения терапии и далее каждые 6 мес. для контроля эффективности и безопасности патогенетической терапии | С |
Приложение А3. Справочные материалы
Сроки проведения контроля эффективности терапии CAPS
| № | МНН лекарственного средства | Сроки проведения контроля эффективности терапии¹ |
|---|---|---|
| 1 | Канакинумаб** | Через 3 месяца с момента начала лечения. Далее – каждые 6 месяцев |
| 2 | Анакинра** | Через 3 месяца с момента начала лечения. Далее – каждые 6 месяцев |
¹Коррекция терапии проводится на любом этапе лечения при ее неэффективности и/или небезопасности
Приложение Б. Алгоритмы действий врача
Схема 1
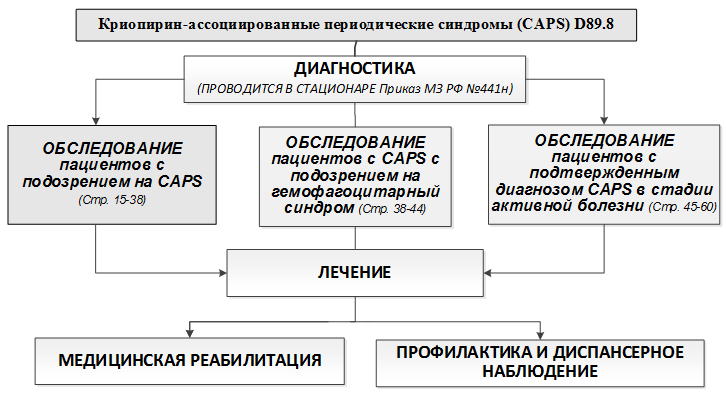
Схема 2
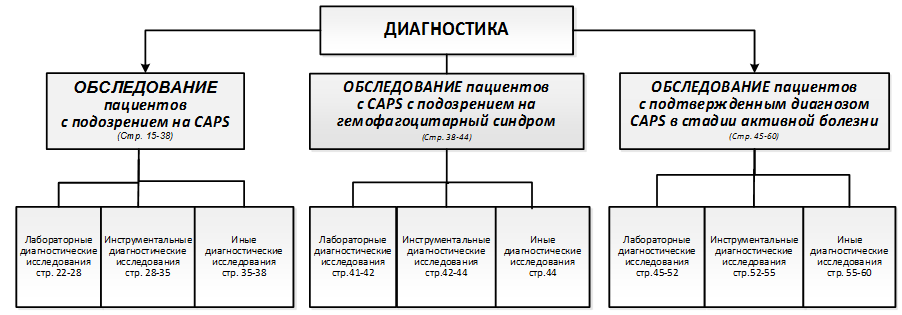
Схема 3
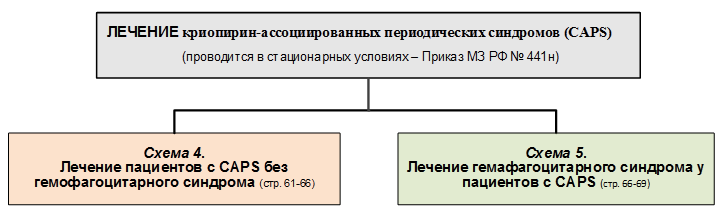
Схема 4
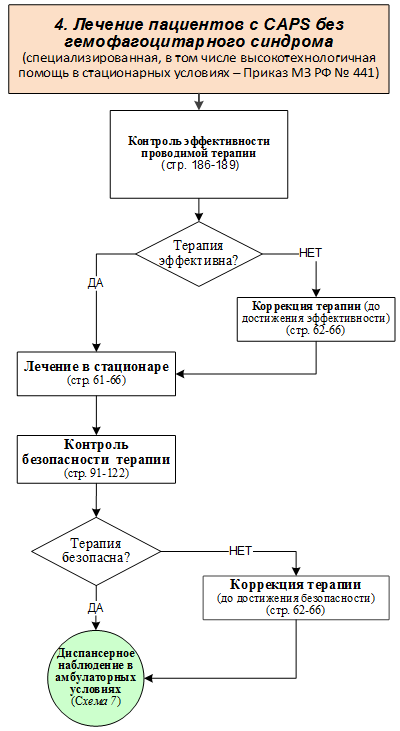
Схема 5
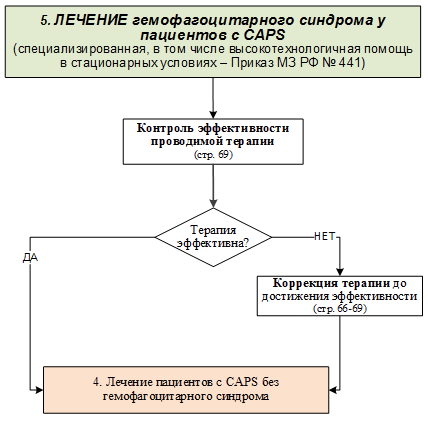
Схема 6
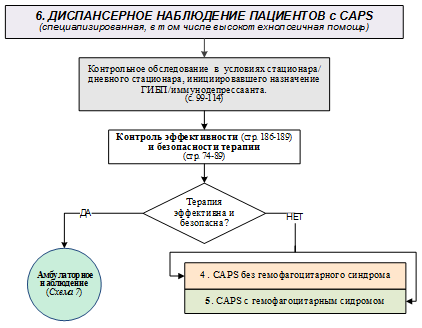
Схема 7
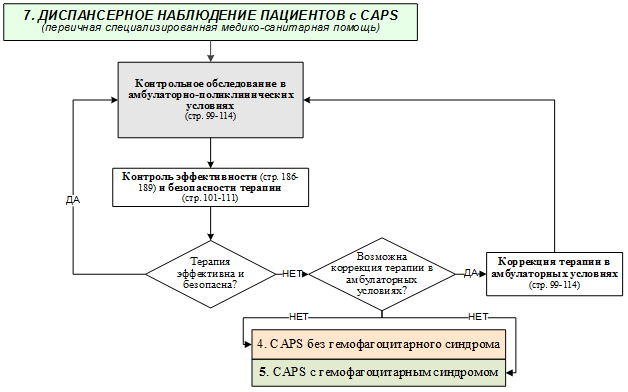
Приложение В. Информация для пациента
Что такое криопирин-ассоциированные периодические синдромы (CAPS)?
Криопирин-ассоциированные периодические синдромы (CAPS) представляют собой группу редких аутовоспалительных заболеваний, которая включает семейный холодовой аутовоспалительный синдром (FCAS), синдром Макла-Уэллса (MWS) и хронический младенческий неврологический кожно-артикулярный синдром (CINCA), известный также под названием младенческое мультисистемное воспалительное заболевание (NOMID). Эти синдромы были первоначально описаны как отдельные нозологические формы, несмотря на некоторые клинические сходства: у пациентов часто присутствуют перекрестные симптомы, включая лихорадку, кожную сыпь, напоминающую крапивницу, и поражение суставов различной степени тяжести, связанное с системным воспалением. Большинство пациентов имеют симптомы с рождения, однако FCAS и MWS могут проявляться как в детском, так и в зрелом возрасте.
Эти три болезни представляют собой континуум по степени тяжести: FCAS является легким заболеванием, CINCA/NOMID – наиболее тяжелым, а больные MWS имеют промежуточный фенотип.
При исследовании этих патологий на молекулярном уровне были продемонстрированы мутации в одном и том же гене при всех трех заболеваниях (1,2 из информации для пациентов). Первым и основным симптомом всех CAPS является кожная сыпь. Ее, как правило, первой замечают в младенческом возрасте. Интенсивность ее различается у отдельных пациентов и зависит от активности заболевания. Кроме сыпи, все варианты CAPS имеют свои дополнительные симптомы:
Как часто встречается это заболевание?
КАПС – очень редкое заболевание, поражающее только несколько человек на миллион, но весьма вероятно, что эта оценка занижена. КАПС встречается по всему миру.
Каковы причины заболевания?
Заболевания группы КАПС носят генетический характер. Ген, отвечающий за эти 3 нозологические единицы (FCAS, MWS, CINCA/NOMID), называется NLRP3 и кодирует белок, называемый криопирином. Этот белок играет ключевую роль в развитии воспалительной реакции организма. Нарушения в этом гене влекут за собой повышенную функцию указанного белка (так называемое усиление функции) и повышение воспалительных реакций. Эти усиленные воспалительные реакции вызывают клинические симптомы, наблюдаемые при КАПС.
У 40% больных CINCA/NOMID мутации в гене NLRP3 не выявляются. Существует определенная степень корреляции между генотипом и фенотипом, мутации могут быть патогенными и значимыми (высокопенетрантными) и неясной значимости, обуславливающие неполную и не очень тяжелую картину заболевания. Дополнительные генетические и экологические факторы могут также влиять на тяжесть и симптомы болезни.
Является ли это заболевание наследственным?
CAPS наследуются как аутосомно-доминантное заболевание. Это означает, что болезнь передается одним из родителей, у которого имеется заболевание и который является носителем аномальной копии гена NLRP3. Родители также могут быть носителями мутации, не имея признаков заболевания. Поскольку у каждого человека имеется 2 копии всех наших генов, риск передачи мутировавшей копии гена NLRP3 от родителя, который является его носителем, а значит и риск передачи болезни каждому ребенку, составляет 50%. Могут возникать и мутации de novo (новые); в этих случаях ни один из родителей не имеет заболевания и не является носителем мутации в гене NLRP3, но нарушение гена NLRP3 появляется при зачатии. В таком случае риск развития CAPS у другого ребенка носит случайный характер.
Является ли это заболевание инфекционным?
Заболевания, входящие в группу CAPS, не являются инфекционными.
Каковы основные симптомы?
Сыпь – ключевой симптом при всех трех заболеваниях – как правило, этот симптом отмечается в первую очередь. Независимо от того, какой именно синдром развился у пациента, он имеет одни и те же характеристики: это мигрирующая макулезно-папулезная сыпь (по типу крапивницы), которая, как правило, не сопровождается зудом. Интенсивность кожной сыпи может варьировать от пациента к пациенту и в зависимости от активности заболевания.
FCAS, ранее известный как «семейная холодовая крапивница», характеризуется повторяющимися короткими эпизодами лихорадки, сыпи и боли в суставах, которые провоцируются воздействием низких температур. Другие часто отмечаемые симптомы включают конъюнктивит и боль в мышцах. Симптомы, как правило, появляются через 1-2 часа после общего воздействия низких температур или значительного изменения температуры, а продолжительность приступов обычно невелика (менее 24 часов). Эти приступы носят саморазрешающийся характер (это означает, что они проходят без лечения). Пациенты часто сообщают о такой закономерности: они чувствует себя хорошо утром после теплой ночи, но затем их самочувствие ухудшается в тот же день под воздействием холода. Распространенным явлением бывает раннее начало болезни: при рождении или в течение первых 6 месяцев жизни. Признаки воспаления в крови наблюдаются во время эпизодов воспаления. Качество жизни больных FCAS может изменяться в зависимости от частоты и интенсивности симптомов. Тем не менее, отдаленные осложнения, такие как глухота и амилоидоз, как правило, отсутствуют.
MWS характеризуется повторяющимися эпизодами лихорадки и сыпи чаще по типу крапивницы, которые сопровождаются воспалением суставов и глаз (конъюнктивиты, увеит). Очень часто наблюдается хроническая усталость.
Провоцирующие факторы, как правило, не идентифицируются, и воздействие холода редко является фактором, вызывающим приступ. Течение заболевания варьирует: от более типичных повторяющихся приступов воспаления до более постоянных симптомов. Первые симптомы появляются в начале жизни, но описаны также случаи, когда болезнь развивается у детей старшего возраста и даже у взрослых.
Часто встречается глухота (примерно в 75% случаев), которая, как правило, начинается в подростковом или в раннем взрослом возрасте. Амилоидоз является наиболее серьезным осложнением MWS. Он развивается в зрелом возрасте примерно в 25% случаев. Причиной этого осложнения является отложение в некоторых органах (например, в почках, кишечнике, коже или сердце) амилоида – особого белка, связанного с воспалением. Эти отложения постепенно приводят к потере функции органа, особенно почек; она проявляется в виде протеинурии (повышение уровня белка в моче), а затем – нарушений функции почек. Амилоидоз не относится к явлениям, специфическим для CAPS, он является осложнением, развивающимся и при других хронических воспалительных заболеваниях.
При CINCA/NOMID симптомы носят наиболее серьезный характер в этом спектре заболеваний. Сыпь, как правило, является первым признаком; она появляется при рождении или в раннем детстве. Одна треть пациентов может рождаться недоношенными или отставать от своего гестационного возраста. Лихорадка может быть преходящей, в некоторых случаях постоянно сохраняется. Пациенты часто жалуются на утомляемость.
Воспаление костей и суставов варьирует по степени тяжести; примерно у двух третей пациентов проявления со стороны суставов ограничиваются болями или преходящим отеком во время вспышки заболевания. Однако в одной трети случаев в результате избыточного роста хряща развивается тяжелое и приводящее к инвалидизации поражение суставов. Эти артропатии могут вызывать значительные деформации суставов, сопровождающиеся болью и ограничением объема движений. Коленные, голеностопные, лучезапястные и локтевые суставы поражаются наиболее часто и симметрично. Характерны рентгенологические изменения в виде гипертрофической артропатии, которая если присутствует, то, как правило, развивается в раннем возрасте (до 3 лет).
Аномалии центральной нервной системы (ЦНС) присутствуют почти у всех больных и обусловлены хроническим асептическим менингитом (неинфекционным воспалением мембраны, окружающей головной и спинной мозг). Это хроническое воспаление приводит к постоянному повышению внутричерепного давления. Симптомы, связанные с этим состоянием, меняются по интенсивности и включают хронические головные боли, иногда рвоту, раздражительность у детей раннего возраста и папиллоэдему, которую можно выявить путем исследования глазного дна (вид специализированного офтальмологического обследования). Время от времени у тяжелых больных случаются эпилептические припадки (конвульсии) и происходят когнитивные нарушения, отмечается задержка психо-речевого развития.
При этом заболевании могут также поражаться глаза. Воспаление может произойти в передней и/или задней части глаза (передний и задний увеит, поражение зрительного нерва). Глазные проявления могут прогрессировать и привести к развитию потери зрения в зрелом возрасте (слепота). Часто встречается нейросенсорная глухота, которая обычно развивается на ранних сроках заболевания. Амилоидоз выявляется с возрастом у 25% больных. Вследствие хронического воспаления могут наблюдаться задержка роста и полового развития. Признаки воспаления в крови в большинстве случаев присутствуют постоянно. Тщательное обследование больных CAPS, как правило, выявляет перекрестные клинические симптомы. У больных MWS могут иметь место симптомы, характерные для FCAS, такие как чувствительность к холоду (т.е. повышение частоты приступов в зимнее время), или симптомы легкого поражения ЦНС, такие как частые головные боли или бессимптомная папиллоэдема, что характерно для больных CINCA/NOMID.
Одинаково ли проявляется заболевание у всех детей?
Среди больных CAPS наблюдается чрезвычайно высокая вариабельность по степени тяжести заболевания. FCAS является легким заболеванием с хорошим долгосрочным прогнозом. MWS – более серьезное заболевание, так как оно может привести к развитию глухоты и амилоидоза. CINCA/NOMID – самое тяжелое заболевание. Среди этой группы вариабельность существует также в зависимости от тяжести неврологического поражения и вовлеченности суставов. Члены одной семьи, страдающие CAPS, могут иметь разные симптомы и варьирование степени тяжести.
2. ДИАГНОСТИКА И ЛЕЧЕНИЕ
Как диагностируется данное заболевание?
Диагностика CAPS основана на клинических симптомах перед тем, как будет генетическое подтверждение. На первых этапах болезни это диагноз исключения. Дифференциальная диагностика проводится с инфекционными, онкогематологическими, ревматологическими заболеваниями и другими схожими по симптомам заболеваниями.
Диагноз ставят на основании истории заболевания, клинических симптомов, лабораторных признаков и результатов дополнительного инструментального обследования (офтальмологическое – осмотр на щелевой лампе, рентгенологическое, сурдологическое – исследование слуха, анализ спинномозговой жидкости при необходимости (люмбальная пункция), Лабораторное обследование включает определение уровня острофазовых маркеров заболевания: СОЭ, С-реактивный белок, сывороточный амилоид-А (SAA), которые существенно повышены. Важен также учет семейного анамнеза и наличие похожей симптоматики у родственников. Генетический анализ для выявления мутации в гене NLRP3 проводится для окончательного подтверждения диагноза.
Можно ли лечить или излечить это заболевание?
Болезни группы CAPS невозможно излечить, так как они являются генетическими заболеваниями. Тем не менее, благодаря значительному прогрессу в понимании этих нарушений, теперь стали доступны новые перспективные препараты для лечения CAPS, которые в настоящее время изучаются с целью определения их долгосрочного эффекта.
Каковы методы лечения?
Последние работы по генетике и патофизиологии CAPS, показывают, что при заболеваниях этой группы мощный цитокин (белок) воспаления ИЛ-1β выявляется в избыточном количестве и играет важную роль в возникновении заболевания. В настоящее время имеется несколько препаратов, которые ингибируют ИЛ-1β (блокаторы ИЛ-1). Первым препаратом, используемым в лечении этих заболеваний, была анакинра. Было показано, что этот препарат позволяет быстро и эффективно купировать воспаление, сыпь, лихорадку, боль и утомляемость при всех заболеваниях группы CAPS.
Это лечение также эффективно улучшает глазные, неврологические расстройства. При некоторых условиях препарат может снижать глухоту и контролировать амилоидоз. К сожалению, этот препарат не является эффективным средством при гипертрофической артропатии. Необходимые дозы зависят от тяжести заболевания. Лечение должно быть начато в раннем возрасте, до того, как хроническое воспаление приведет к необратимым повреждениям органов, таким как глухота или амилоидоз. Это требует ежедневных подкожных инъекций. Часто отмечаются реакции в месте инъекции, но со временем они проходят. Еще одним препаратом, подавляющим ИЛ-1, является Рилонацепт. Этот препарат одобрен Управлением по санитарному надзору за качеством пищевых продуктов и лекарственных средств США (FDA) для больных старше 11 лет, страдающих FCAS или MWS. Необходимы еженедельные подкожные инъекции.
Канакинумаб является еще одним препаратом, подавляющим ИЛ-1, который одобрен Управлением по санитарному надзору за качеством пищевых продуктов и лекарственных средств США (FDA) и Европейским агентством по лекарственным средствам (EMA) для лечения больных CAPS в возрасте от 4 лет. В ряде исследований было показано, что этот препарат позволяет эффективно контролировать воспалительные проявления при CAPS, если его вводить посредством подкожной инъекции один раз в 4-8 недель в зависимости от тяжести. Канакинумаб зарегистрирован в РФ для лечения больных CAPS. Ввиду генетического характера заболевания можно предположить, что фармакологическая блокада ИЛ-1 должна поддерживаться в течение длительного времени, если не всю жизнь.
Каков долгосрочный прогноз заболевания?
Долгосрочный прогноз FCAS хороший, но на качестве жизни могут сказываться повторяющиеся эпизоды лихорадки. При синдроме MWS на долгосрочный прогноз может повлиять амилоидоз и нарушение функции почек. Глухота также является значительным долгосрочным осложнением. У больных CINCA/NOMID в ходе болезни может нарушаться способность к росту. При CINCA/NOMID долгосрочный прогноз зависит от тяжести неврологических, нейросенсорных и суставных поражений. Гипертрофические артропатии могут приводить к серьезной инвалидизации. У тяжелых больных не исключена преждевременная смерть. Лечение блокаторами ИЛ-1 значительно улучшает прогноз при CAPS.
3. ПОВСЕДНЕВНАЯ ЖИЗНЬ
Как может болезнь повлиять на ребенка и повседневную жизнь семьи?
На качестве жизни могут сказываться повторяющиеся эпизоды лихорадки. Часто имеет место значительная задержка с определением правильного диагноза, что влечет за собой волнения родителей, а иногда и ненужные медицинские процедуры.
Как насчет школы?
Для детей с хроническими заболеваниями важное значение имеет продолжение обучения. Есть несколько факторов, которые могут вызвать проблемы с посещением школы, и поэтому важно разъяснить возможные потребности ребенка учителям. Родители и учителя должны сделать все, от них зависящее, чтобы ребенок мог участвовать в школьных мероприятиях в обычном порядке не только для того, чтобы ребенок был успешным в учебе, но, и чтобы он был принят и нашел признание в кругу своих сверстников и взрослых. Будущая интеграция в профессиональном мире имеет важное значение для молодого пациента и является одной из целей глобальной помощи хроническим больным.
Как насчет спорта?
Занятия спортом являются важным аспектом повседневной жизни любого ребенка. Одна из целей терапии состоит в том, чтобы позволить детям вести нормальную жизнь, насколько это возможно, и чувствовать, что они ничем не отличаются от своих сверстников. Поэтому ребенок может заниматься любыми видами деятельности, которые ему под силу. Тем не менее, в период острой фазы необходимо ограничить физические нагрузки или обеспечить отдых.
Как насчет диеты?
Никаких конкретных диетических рекомендаций дать нельзя. В целом, ребенок должен соблюдать сбалансированную, нормальную для своего возраста диету. Здоровая, хорошо сбалансированная пища с достаточным содержанием белков, кальция и витаминов рекомендуется для растущего ребенка.
Может ли климат влиять на течение болезни?
Симптомы могут провоцироваться низкими температурами.
Можно ли ребенку делать прививки?
Ребенок может быть и должен быть вакцинирован; однако лечащего врача нужно информировать о наличии заболевания, прежде чем ребенку будет проведена вакцинация, чтобы можно было предоставить надлежащие рекомендации на индивидуальной основе. Исключаются для введения живые вакцины.
Как насчет половой жизни, беременности, контрацепции?
До сих пор информация по этому вопросу в литературе отсутствует. Желательно, как и в случае других аутовоспалительных заболеваний, вдумчиво планировать беременность, так как это позволит скорректировать лечение заранее, принимая в расчет возможный побочный эффект биологических препаратов на плод.
Приложение Г. Шкалы оценки, вопросники и др
Приложение Г1. Индекс активности аутовоспалительных заболеваний AIDAI
- Название на русском языке: Индекс активности аутовоспалительных заболеваний
- Оригинальное название (если есть): Auto-Inflammatory Diseases Activity Index (AIDAI)
- Источник (официальный сайт разработчиков, публикация с валидацией): Piram M, et al. Ann Rheum Dis. 2014;73:2168-73.
- Тип (подчеркнуть): индекс
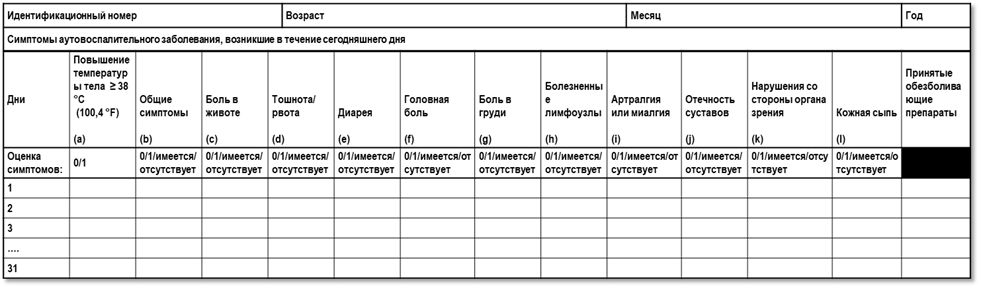
Каждая линия соответствует дню месяца; дневник заполняется на всем протяжении периода обострения. Симптомы оцениваются как «имеются» (1) или «отсутствуют» (0); должен использоваться отдельный дневник для каждого месяца. Если обострения не было в течение месяца, дневник остается незаполненным; отмечаются только те симптомы, которые связаны с аутовоспалительным заболеванием.
Ключ (интерпретация):
Общая оценка индекса AIDAI <9 баллов позволяет отделить неактивных пациентов от активных пациентов (с общей оценкой индекса ≥9 баллов).
Приложение Г2. Индекс активности СAPS (DAS-MWS)
- Оригинальное название (если есть): Индекс активности СAPS (DAS-MWS)
- Источник (официальный сайт разработчиков, публикация с валидацией):
- Kuemmerle-Deschner J.B., Ozen S., Tyrrell P.N. et al. Diagnostic criteria for cryopyrin-associated periodic syndrome (CAPS) Ann Rheum Dis 2017;76:942-947. doi: 10.1136/annrheumdis-2016-209686
- Piram M., Koné-Paut I. Lachmann H.J. et al. on the behalf of EUROFEVER, EUROTRAPS and the Paediatric Rheumatology International Trials Organisation (PRINTO) networks Validation of the Auto-Inflammatory Diseases Activity Index (AIDAI) for hereditary recurrent fever syndromes. Ann Rheum Dis 2014;73:2168–2173. doi:10.1136/annrheumdis-2013-203666
- Terreri M. T., Bernardo W. M., Len C. A. et al. Guidelines for the management and treatment of periodic fever syndromes: Cryopyrin-associated periodic syndromes (cryopyrinopathies – CAPS). Rev Bras Reumatol Engl Ed. 2016; 56,1: 44-51.
- Тип (подчеркнуть): индекс
Включает 10 аспектов, 9 из которых отражают вовлечение органов и систем:
- лихорадка
- головная боль
- поражение глаз
- нарушение слуха
- оральные язвы
- боли в животе
- заболевания почек
- мышечно-скелетные симптомы
- сыпь
- PGAS (Patient Global Assessment Score) – глобальная оценка активности пациентом по шкале ВАШ
Ключ (интерпретация): Каждый симптом оценивается в баллах согласно индексу MWS-DAS как 0 – отсутствие симптомов, 1 – легкие симптомы, 2 – тяжелые для каждого параметра активности болезни.
Оценка <10 баллов по DAS-MWS – отражает легкое течение, ≥ 10 баллов является показателем высокой активности и тяжелого течения MWS.
Предикторы плохого прогноза:
- Тяжелый MWS (DAS-MWS ≥10 баллов)
- Женский пол
- Снижение слуха
- Мышечно-скелетные проявления
- PGAS (Physician Global Assessment Score), PMS (Patient Mood Score), PPS (Patient Performance Score)
- Снижение уровня гемоглобина
- Повышение СОЭ
Приложение Г3. Индекс повреждений при аутовоспалительных заболеваниях (ADDI)
- Оригинальное название (если есть): Autoinflammatory Disease Damage Index
- Источник (официальный сайт разработчиков, публикация с валидацией): Ter Haar NM, van Delft ALJ, Annink KV et al.: In silico validation of the Autoinflammatory Disease Damage Index. Ann Rheum Dis 2018; 77: 1599-605.
- Тип (подчеркнуть): индекс
| Подверженные системы | *Степень тяжести | **Счёт |
|---|---|---|
| Репродуктивная система: | Максимум 2 | |
| Недостаточность репродуктивной функции/бесплодие | 2 | |
| Аменорея | 1 | |
| Почечная составляющая/амилоидоз | Максимум 6 | |
| Амилоидоз | Ограниченный/Обширный | 2/3 |
| Протеинурия | 1 | |
| Почечная недостаточность | Умеренная/Тяжёлая | 2/3 |
| Отклонения в развитии | Максимум 3 | |
| Отставание в росте | 2 | |
| Задержка полового созревания | 1 | |
| Серозные | Максимум 1 | |
| Серозное рубцевание | 1 | |
| Неврологические | Максимум 6 | |
| Задержка развития | 2 | |
| Нарушение когнитивных функций | 3 | |
| Повышенное внутричерепное давление | 2 | |
| Вовлечение центральной нервной системы | 3 | |
| Слух | Максимум 2 | |
| Потеря слуха | Умеренная/Тяжёлая | 1/2 |
| Зрение | Максимум 3 | |
| Вовлечение органов зрения | Лёгкое/Умеренное/Тяжёлое | 1/2/3 |
| Опорно-двигательный аппарат | Максимум 4 | |
| Ограничение подвижности суставов | 2 | |
| Деформация костей | 2 | |
| Остеопороз | 1 | |
| Боль в костях/мышцах | 1 | |
| Общий счёт индекса ADDI определяется как сумма 8 категорий (максимум 27) | ||
Примечания:
*Степень тяжести: счёт зависит от тяжести повреждения. Амилоидоз: ограниченный, затрагивает один орган; обширный, затрагивает более одного органа. Почечная недостаточность: умеренная, СКФ в пределах 15 и 60 мл/мин/1,73 м2; тяжелая, СКФ< 15 мл/мин/1,73 м2, диализ или трансплантация. Потеря слуха: умеренная, нарушения слуха, не требующие использования слухового аппарата или кохлеарного имплантата; тяжелая, нарушения слуха, требующие использования слухового аппарата или кохлеарного имплантата. Вовлечение органов зрения: легкое, нарушения, не приводящие к нарушению зрения; умеренное, нарушения, приводящие к нарушению зрения; тяжёлые, практическая слепота.
**Счёт, который присваивается согласно повреждению системы. Для тех систем, для которых существует шкала степени тяжести, наименьшее значение счёта приведено для легкой степени проявления, наибольшее значение – для тяжёлой. Для каждой категории счёт лимитирован максимальным значением.
Словарь терминов:
- Аменорея: Первичная аменорея: отсутствие менархе к возрасту 16 лет или отсутствие менархе в течение 5 лет после телархе у женщин. Вторичная аменорея: отсутствие менструации в течение последовательных 6 месяцев и более у женщин, у которых ранее были менструации.
- Амилоидоз: Симптоматический амилоидоз, подтвержденный окраской срезов тканей Конго красным или амилоид P(SAP) сцинтиграфией.
- Деформация костей: Деформация костей или гипертрофия, подтвержденные клинически и/или посредством визуализирующих исследований.
- Вовлечение центральной нервной системы: Очаговый неврологический дефицит (грубый и/или небольшой сенсомоторный), общий дефицит (например, память, поведение), судороги и спинномозговая симптоматика. Нейропсихиатрические расстройства, не связанные с заболеванием, не должны оцениваться
- Когнитивные расстройства: Необходимость специального обучения ввиду нарушения когнитивных функций или IQ< 70 согласно нейрофизиологической оценке или других эквивалентных систем.
- Задержка развития: Неспособность достичь возрастных этапов в развитии, включая язык/речь, моторные, социальные / эмоциональные и когнитивные этапы.
- Повышенное внутричерепное давление: Признаки и/или симптомы повышенного внутричерепного давления, подтверждённые соответствующими методами.
- Задержка роста: определяется как наличие по крайней мере 2 из 3 следующих признаков:
- Рост меньше, чем третий процентиль, или меньше -2 стандартного отклонения (SD) от характерного для данного возраста
- Скорость роста за последние 6 мес. меньше, чем третий процентиль, или меньше -2 SD от характерного для данного возраста
- Пересечение не менее 2 центилей (5%, 10%, 25%, 50%, 75%, 90%, 95%) на графике роста
- Для пациентов старше 18 лет: патологический низкий рост (например, меньше 3-го перцентиля или -2 SD для нормальной популяции).
- Потеря слуха: Нейросенсорные нарушения слуха, подтвержденные аудиометрией или другой соответствующей возрасту методологией, или потребность в слуховых аппаратах или кохлеарном имплантате.
- Бесплодие: Заболевание репродуктивной системы, определяемое неспособностью достичь клинической беременности после 12 месяцев или более регулярного незащищенного полового акта, не из-за известных нарушений у здорового партнёра.
- Ограничение подвижности суставов: Фиксированное ограничение в нормальном диапазоне движений суставов, влияющих на функцию, с или без деструктивной артропатии или аваскулярного некроза.
- Скелетно-мышечная боль: Невоспалительная мышечно-скелетная боль, ухудшающая повседневную деятельность.
- Повреждение органов зрения: Повреждение органов зрения (например, атрофия зрительного нерва, повышенное внутриглазное давление или катаракта), подтвержденное офтальмологом, с нарушением зрения или без него.
- Остеопороз: Снижение минеральной плотности кости в сочетании с компрессионным переломом позвоночника и / или патологическими переломами костей, подтвержденными визуализирующими методами исследования, которые могут включать остеоденситометрию кости. Наличие изолированного снижения минеральной плотности костной ткани не является достаточным для постановки диагноза «остеопороз».
- Протеинурия: Стойкое соотношение белка и креатинина в моче >20 мг / ммоль в первой утренней моче; и / или суточная экскреция белка > 0,3 г/24 ч или отношение альбумина мочи к креатинину >15 мг/ммоль.
- Задержка полового созревания: Стадия Таннера ниже -2 SD для возраста или ниже 3-го перцентиля для возраста или любая стадия Таннера после фармакологической индукции пубертата.
- Почечная недостаточность: Скорость клубочковой фильтрации (СКФ) <60 мл /мин/1,73 м2, диализ или трансплантация.
- Рубцевание серозных оболочек: Симптоматические спайки или фиброз, затрагивающие перикард, плевру, брюшину и/или забрюшинное пространство, подтвержденное методами визуализации, эндоскопией или хирургией.
Список литературы
- Navallas M, Inarejos Clemente EJ, Iglesias E, et al. Autoinflammatory diseases in childhood, part 2: polygenic syndromes. Pediatr Radiol 2020;50:431–44. doi:10.1007/s00247-019-04544-9
- Денисова Р. В., Алексеева Екатерина Иосифовна, Пинелис В. Г., Баканов М. И., Валиева С. И., Бзарова Т. М., Исаева К. Б., Морев С. Ю., Кузнецова Г. В., Арсеньева Е. Н., Малахов О. А. Эффективность и безопасность ибандроновой кислоты для внутривенного введения при тяжелом системном остеопорозе у больных ювенильным артритом // ВСП. 2011. №6.
- Hashkes PJ, Laxer RM, Simon A, editors. Textbook of Autoinflammation. Cham: : Springer International Publishing 2019. doi:10.1007/978-3-319-98605-0
- Kuemmerle-Deschner JB. CAPS — pathogenesis, presentation and treatment of an autoinflammatory disease. Semin Immunopathol 2015;37:377–85. doi:10.1007/s00281-015-0491-7
- Petty RE, Laxer RM, Lindsley CB, et al. Textbook of pediatric rheumatology. 8th ed. Philadelphia: : Elsevier, Inc 2020.
- Efthimiou P, SpringerLink (Online service). Auto-Inflammatory Syndromes Pathophysiology, Diagnosis, and Management. 2019.
- Levy R, Gérard L, Kuemmerle-Deschner J, et al. Phenotypic and genotypic characteristics of cryopyrin-associated periodic syndrome: a series of 136 patients from the Eurofever Registry. Ann Rheum Dis 2015;74:2043–9. doi:10.1136/annrheumdis-2013-204991
- Federici S, Martini A, Gattorno M. The Central Role of Anti-IL-1 Blockade in the Treatment of Monogenic and Multi-Factorial Autoinflammatory Diseases. Front Immunol 2013;4. doi:10.3389/fimmu.2013.00351
- Gattorno M, Hofer M, Federici S, et al. Classification criteria for autoinflammatory recurrent fevers. Ann Rheum Dis 2019;78:1025–32. doi:10.1136/annrheumdis-2019-215048
- Federici S, Vanoni F, Ben-Chetrit E, et al. An International Delphi Survey for the Definition of New Classification Criteria for Familial Mediterranean Fever, Mevalonate Kinase Deficiency, TNF Receptor–associated Periodic Fever Syndromes, and Cryopyrin-associated Periodic Syndrome. J Rheumatol 2019;46:429–36. doi:10.3899/jrheum.180056
- Kuemmerle-Deschner JB, Ozen S, Tyrrell PN, et al. Diagnostic criteria for cryopyrin-associated periodic syndrome (CAPS). Ann Rheum Dis 2017;76:942–7. doi:10.1136/annrheumdis-2016-209686
- Terreri MTRA, Bernardo WM, Len CA, et al. Guidelines for the management and treatment of periodic fever syndromes. Rev Bras Reumatol Engl Ed 2016;56:44–51. doi:10.1016/j.rbre.2015.08.020
- Kümmerle-Deschner JB, Tyrrell PN, Reess F, et al. Risk factors for severe Muckle-Wells syndrome: MWS Disease Severity Risk Factors. Arthritis Rheum 2010;62:3783–91. doi:10.1002/art.27696
- Salugina SO, Fedorov ES, Kuzmina NN. Current approaches to diagnosis, treatment, and monitoring in patients with cryopyrin-associated periodic syndromes (CAPS). Mod Rheumatol J 2016;10:4–11. doi:10.14412/1996-7012-2016-2-4-11.
- Кузьмина НН, Салугина СО, Федоров ЕС. Аутовоспалительные заболевания и синдромы у детей. Москва: : ИМА-ПРЕСС 2012.
- Hui A, Johnson LB, Greemberg R, et al. Severe cryopyrin-associated periodic syndrome first characterized by early childhood-onset sensorineural hearing loss – Case report and literature review. Int J Pediatr Otorhinolaryngol 2019;120:68–72. doi:10.1016/j.ijporl.2019.01.037
- Kilic H, Sahin S, Duman C, et al. Spectrum of the neurologic manifestations in childhood-onset cryopyrin-associated periodic syndrome. Eur J Paediatr Neurol 2019;23:466–72. doi:10.1016/j.ejpn.2019.03.006
- Рамеев ВВ, Симонян АХ, Саркисова ИА, et al. Амилоидоз и наследственные периодические аутовоспалительные заболевания. Клиницист 2008;3.https://www.elibrary.ru/item.asp?id=14310188 (accessed 28 May 2021).
- Лопаткин НА. Хроническая почечная недостаточность. In: Урология. Москва: : Медицина 1995. 471–85.
- Lane T, Loeffler JM, Rowczenio DM, et al. Brief Report: AA Amyloidosis Complicating the Hereditary Periodic Fever Syndromes: AA Amyloidosis and HPFS. Arthritis Rheum 2013;65:1116–21. doi:10.1002/art.37827
- Vinceneux P, Pouchot J. De la maladie périodique à l’amylose. Presse Médicale 2005;34:958–66. doi:10.1016/S0755-4982(05)84087-4
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney inter 2013;3:1–150.
- ter Haar NM, Oswald M, Jeyaratnam J, et al. Recommendations for the management of autoinflammatory diseases. Ann Rheum Dis 2015;74:1636–44. doi:10.1136/annrheumdis-2015-207546
- Баранов АА, Алексеева ЕИ, editors. Ревматические болезни у детей. Москва: : ПедиатрЪ 2016.
- Рамеев ВВ, Козловская ЛВ, Саркисова ИА. Амилоидоз: вопросы диагностики и лечения. Клиницист 2006;:35–41.
- Sag E, Bilginer Y, Ozen S. Autoinflammatory Diseases with Periodic Fevers. Curr Rheumatol Rep 2017;19:41. doi:10.1007/s11926-017-0670-8
- Federici S, Gattorno M. A practical approach to the diagnosis of autoinflammatory diseases in childhood. Best Pract Res Clin Rheumatol 2014;28:263–76. doi:10.1016/j.berh.2014.05.005
- Davis MDP, van der Hilst JCH. Mimickers of Urticaria: Urticarial Vasculitis and Autoinflammatory Diseases. J Allergy Clin Immunol Pract 2018;6:1162–70. doi:10.1016/j.jaip.2018.05.006
- Welzel T, Kuemmerle-Deschner JB. Diagnosis and Management of the Cryopyrin-Associated Periodic Syndromes (CAPS): What Do We Know Today? J Clin Med 2021;10:128. doi:10.3390/jcm10010128
- Georgin-Lavialle S, Fayand A, Rodrigues F, et al. Autoinflammatory diseases: State of the art. Presse Médicale 2019;48:e25–48. doi:10.1016/j.lpm.2018.12.003
- Hawkins PN, Lachmann HJ, Aganna E, et al. Spectrum of clinical features in Muckle-Wells syndrome and response to anakinra. Arthritis Rheum 2004;50:607–12. doi:10.1002/art.20033
- Li C, Tan X, Zhang J, et al. Gene mutations and clinical phenotypes in 15 Chinese children with cryopyrin-associated periodic syndrome (CAPS). Sci China Life Sci 2017;60:1436–44. doi:10.1007/s11427-017-9246-4
- Wittkowski H, Kuemmerle-Deschner JB, Austermann J, et al. MRP8 and MRP14, phagocyte-specific danger signals, are sensitive biomarkers of disease activity in cryopyrin-associated periodic syndromes. Ann Rheum Dis 2011;70:2075–81. doi:10.1136/ard.2011.152496
- Cantarini L, Rigante D, Brizi MG, et al. Clinical and biochemical landmarks in systemic autoinflammatory diseases. Ann Med 2012;44:664–73. doi:10.3109/07853890.2011.598546
- Soon GS, Laxer RM. Approach to recurrent fever in childhood. Can Fam Physician Med Fam Can 2017;63:756–62.
- Тепаев РФ. Синдром диссеминированного внутрисосудистого свертывания у детей. Диагностика и лечение. Педиатрическая Фармакология 2010;7:27–31.
- Ören H, Cingöz I, Duman M, et al. Disseminated intravascular coagulation in pediatric patients: Clinical and Laboratory Features and Prognostic Factors Influencing the Survival. Pediatr Hematol Oncol 2005;22:679–88. doi:10.1080/08880010500278749
- Rajagopal R, Thachil J, Monagle P. Disseminated intravascular coagulation in paediatrics. Arch Dis Child 2017;102:187–93. doi:10.1136/archdischild-2016-311053
- Rigante D, Leone A, Marrocco R, et al. Long-term response after 6-year treatment with anakinra and onset of focal bone erosion in neonatal-onset multisystem inflammatory disease (NOMID/CINCA). Rheumatol Int 2011;31:1661–4. doi:10.1007/s00296-010-1787-5
- Breda, L., Nozzi, M., De Sanctis, S., & Chiarelli, F. (2010). Laboratory Tests in the Diagnosis and Follow-Up of Pediatric Rheumatic Diseases: An Update. Seminars in Arthritis and Rheumatism, 40(1), 53–72. doi:10.1016/j.semarthrit.2008.12.
- Kriulin IA, Alexeeva EI, Dvoryakovskaya TM, et al. Cryopyrin-Associated Periodic Syndrome (CAPS) Caused by c.943A>G Variant of NLRP3 Gene: Clinical Case. Curr Pediatr 2019;18:270–6. doi:10.15690/vsp.v18i4.2044
- Ben-Chetrit E, Moses AE, Agmon-Levin N, et al. Serum levels of anti-streptolysin O antibodies: their role in evaluating rheumatic diseases: ASO antibodies in evaluating rheumatic diseases. Int J Rheum Dis 2012;15:78–85. doi:10.1111/j.1756-185X.2011.01668.x
- Long SS. Distinguishing Among Prolonged, Recurrent, and Periodic Fever Syndromes: Approach of a Pediatric Infectious Diseases Subspecialist. Pediatr Clin North Am 2005;52:811–35. doi:10.1016/j.pcl.2005.02.007
- Limper M, de Kruif MD, Duits AJ, et al. The diagnostic role of Procalcitonin and other biomarkers in discriminating infectious from non-infectious fever. J Infect 2010;60:409–16. doi:10.1016/j.jinf.2010.03.016
- Howell MD, Davis AM. Management of Sepsis and Septic Shock. 2017;:2.
- Weiss SL, Peters MJ, Alhazzani W, et al. Surviving sepsis campaign international guidelines for the management of septic shock and sepsis-associated organ dysfunction in children. Intensive Care Med 2020;46:10–67. doi:10.1007/s00134-019-05878-6
- Жданова, Л. В. Трудности дифференциальной диагностики лихорадок с синдромом сыпи в грудном возрасте / Л. В. Жданова // Медико-фармацевтический журнал Пульс. – 2020. – Т. 22. – № 4. – С. 151-155. – DOI 10.26787/nydha-2686-6838-2020-22-4-151-155.
- Щербина АЮ. Первичные иммунодефициты -реалии XXI века. Вопросы Гематологиионкологии И Иммунопатологии В Педиатрии. 2016;15:8-9–9. doi:10.24287/1726-1708-2016-15-1-8-9.
- García-Basteiro AL, DiNardo A, Saavedra B, et al. Point of care diagnostics for tuberculosis. Pulmonology 2018;24:73–85. doi:10.1016/j.rppnen.2017.12.002
- Аксенова ВА, Барышников ЛА, Клевно НИ, et al. Новые возможности скрининга и диагностики различных проявлений туберкулезной инфекции у детей и подростков в России. Вопросы Современной Педиатрии 2011;10:16–22.
- Behringer J, Ryan M, Miller M, et al. Magnetic resonance imaging findings in a patient with cryopyrin-associated periodic syndrome: A rare hereditary multi-system inflammatory disorder. Neuroradiol J 2019;32:420–5. doi:10.1177/1971400919863712
- Sood SK. Lyme Disease in Children. Infect Dis Clin North Am 2015;29:281–94. doi:10.1016/j.idc.2015.02.011
- Steffen, Hirsch. Diagnostik der Lyme-Borreliose. Ther Umsch 2005;62:737–44. doi:10.1024/0040-5930.62.11.737
- Ahmadinejad Z, Mansori S, Ziaee V, et al. Periodic Fever: a review on clinical, management and guideline for Iranian patients — part I. Iran J Pediatr 2014;24:1–13.
- McAuley JB. Toxoplasmosis in Children. Pediatr Infect Dis J 2008;27:161–2. doi:10.1097/INF.0b013e3181658abb
- Rezaei Z, Pourabbas B, Asaei S, et al. Pediatric visceral leishmaniasis: a retrospective study to propose the diagnostic tests algorithm in southern Iran. Parasitol Res 2021;120:1447–53. doi:10.1007/s00436-021-07067-1
- Zanjirani Farahani L, Mohebali M, Akhoundi B, et al. Seroepidemiological study on visceral leishmaniasis in an endemic focus of central Iran during 2017. J Parasit Dis 2019;43:22–7. doi:10.1007/s12639-018-1049-0
- Cascio A., Colomba C. Childhood Mediterranean visceral leishmaniasis //Le Infezioni in Medicina. – 2003. – Т. 11. – №. 1. – С. 5-10.
- van Rheenen PF, Van de Vijver E, Fidler V. Faecal calprotectin for screening of patients with suspected inflammatory bowel disease: diagnostic meta-analysis. BMJ 2010;341:c3369–c3369. doi:10.1136/bmj.c3369
- Ruemmele FM, Veres G, Kolho KL, et al. Consensus guidelines of ECCO/ESPGHAN on the medical management of pediatric Crohn’s disease. J Crohns Colitis 2014;8:1179–207. doi:10.1016/j.crohns.2014.04.005
- Turner D, Ruemmele FM, Orlanski-Meyer E, et al. Management of Paediatric Ulcerative Colitis, Part 1: Ambulatory Care—An Evidence-based Guideline From European Crohn’s and Colitis Organization and European Society of Paediatric Gastroenterology, Hepatology and Nutrition. J Pediatr Gastroenterol Nutr 2018;67:257–91. doi:10.1097/MPG.0000000000002035
- McCrindle BW, Cifra B. The role of echocardiography in Kawasaki disease. Int J Rheum Dis 2018;21:50–5. doi:10.1111/1756-185X.13216
- Ziegeler K, Eshed I, Diekhoff T, et al. Imaging of Joints and Bones in Autoinflammation. J Clin Med 2020;9:4074. doi:10.3390/jcm9124074
- Houx L, Hachulla E, Kone-Paut I, et al. Musculoskeletal Symptoms in Patients With Cryopyrin-Associated Periodic Syndromes: A Large Database Study: Frequency of joint pain and synovitis IN CAPS. Arthritis Rheumatol 2015;67:3027–36. doi:10.1002/art.39292
- Mohd Zaki F, Sridharan R, Sook Pei T, et al. NOMID: The radiographic and MRI features and review of literature. J Radiol Case Rep 2012;6:1–8. doi:10.3941/jrcr.v6i3.745
- Alexeeva EI. Juvenile idiopathic arthritis: clinical picture, diagnosis, treatment. Curr Pediatr 2015;14:78–94. doi:10.15690/vsp.v14i1.1266.
- Sierra D, Wood M, Kolli S, et al. Pediatric Gastritis, Gastropathy, and Peptic Ulcer Disease. Pediatr Rev 2018;39:542–9. doi:10.1542/pir.2017-0234
- Jones NL, Koletzko S, Goodman K, et al. Joint ESPGHAN/NASPGHAN Guidelines for the Management of Helicobacter pylori in Children and Adolescents (Update 2016). J Pediatr Gastroenterol Nutr 2017;64:991–1003. doi:10.1097/MPG.0000000000001594
- Allen-Rhoades W, Whittle SB, Rainusso N. Pediatric Solid Tumors in Children and Adolescents: An Overview. Pediatr Rev 2018;39:444–53. doi:10.1542/pir.2017-0268
- Olmedilla G, Undaondo C, Vasquez W, et al. Metastatic Malignant Peritoneal Mesothelioma Mimicking an Autoinflammatory Syndrome in a 12-Year-Old Boy. Pediatr Dev Pathol 2021;24:478–83. doi:10.1177/10935266211008438
- Zucker EJ, Lee EY, Restrepo R, et al. Hip Disorders in Children. Am J Roentgenol 2013;201:W776–96. doi:10.2214/AJR.13.10623
- Fonseca MB, Gomes FHR, Valera ET, et al. Signs and symptoms of rheumatic diseases as first manifestation of pediatric cancer: diagnosis and prognosis implications. Rev Bras Reumatol Engl Ed 2017;57:330–7. doi:10.1016/j.rbre.2017.01.007
- Grebenyuk V. et al. Fever of unknown origin: case reports from routine clinical practice and a review //Klinicka Mikrobiologie a Infekcni Lekarstvi. – 2021. – Т. 27. – №. 4. – С. 148-157.
- Castellano A, Falini A. Progress in neuro-imaging of brain tumors. Curr Opin Oncol 2016;28:484–93. doi:10.1097/CCO.0000000000000328
- Gupta N, Kaur H, Wajid S. Renal amyloidosis: an update on diagnosis and pathogenesis. Protoplasma 2020;257:1259–76. doi:10.1007/s00709-020-01513-0
- Ahmadi N, Brewer CC, Zalewski C, et al. Cryopyrin-Associated Periodic Syndromes: Otolaryngologic and Audiologic Manifestations. Otolaryngol Neck Surg 2011;145:295–302. doi:10.1177/0194599811402296
- Oberg TJ, Vitale AT, Hoffman RO, et al. Cryopyrin-associated Periodic Syndromes and the Eye. Ocul Immunol Inflamm 2013;21:306–9. doi:10.3109/09273948.2013.765016
- Stucki G, Kroeling P. Physical therapy and rehabilitation in the management of rheumatic disorders. Best Pract Res Clin Rheumatol 2000;14:751–71. doi:10.1053/berh.2000.0111
- Luttosch F, Baerwald C. Rehabilitation in der Rheumatologie. Internist 2010;51:1239–45. doi:10.1007/s00108-010-2626-1
- Erbis G, Schmidt K, Hansmann S, et al. Living with autoinflammatory diseases: identifying unmet needs of children, adolescents and adults. Pediatr Rheumatol 2018;16:81. doi:10.1186/s12969-018-0300-7
- Henderson LA, Cron RQ. Macrophage Activation Syndrome and Secondary Hemophagocytic Lymphohistiocytosis in Childhood Inflammatory Disorders: Diagnosis and Management. Pediatr Drugs 2020;22:29–44. doi:10.1007/s40272-019-00367-1
- Ravelli A, Davì S, Minoia F, et al. Macrophage Activation Syndrome. Hematol Oncol Clin North Am 2015;29:927–41. doi:10.1016/j.hoc.2015.06.010
- Rigante D, Emmi G, Fastiggi M, et al. Macrophage activation syndrome in the course of monogenic autoinflammatory disorders. Clin Rheumatol 2015;34:1333–9. doi:10.1007/s10067-015-2923-0
- Valade S, Mariotte E, Azoulay E. Coagulation Disorders in Hemophagocytic Lymphohistiocytosis/Macrophage Activation Syndrome. Crit Care Clin 2020;36:415–26. doi:10.1016/j.ccc.2019.12.004
- Davì S, Minoia F, Cron RQ, et al. Macrophage Activation Syndrome. In: Sawhney S, Aggarwal A, eds. Pediatric Rheumatology. Singapore: : Springer Singapore 2017. 275–92. doi:10.1007/978-981-10-1750-6_22
- Yuan W-H, Liu H-C, Zeng L-K, et al. [Change of Thrombelastography in Children’s DIC and Analysis of Its Sensitivity and Specificity for Diagnosis of DIC]. Zhongguo Shi Yan Xue Ye Xue Za Zhi 2017;25:847–52. doi:10.7534/j.issn.1009-2137.2017.03.039.
- Lehmberg K, Pink I, Eulenburg C, et al. Differentiating Macrophage Activation Syndrome in Systemic Juvenile Idiopathic Arthritis from Other Forms of Hemophagocytic Lymphohistiocytosis. J Pediatr 2013;162:1245–51. doi:10.1016/j.jpeds.2012.11.081
- Lin C-I, Yu H-H, Lee J-H, et al. Clinical analysis of macrophage activation syndrome in pediatric patients with autoimmune diseases. Clin Rheumatol 2012;31:1223–30. doi:10.1007/s10067-012-1998-0
- Cantini F, Nannini C, Niccoli L, et al. Guidance for the management of patients with latent tuberculosis infection requiring biologic therapy in rheumatology and dermatology clinical practice. Autoimmun Rev 2015;14:503–9. doi:10.1016/j.autrev.2015.01.011
- Handa R, Upadhyaya S, Kapoor S, et al. Tuberculosis and biologics in rheumatology: A special situation. Int J Rheum Dis 2017;20:1313–25. doi:10.1111/1756-185X.13129
- Vince A, Dusek D. Imunosupresija i virusne infekcije u reumatskim bolestima [Immunosupression and viral infections in rheumatic diseases]. Reumatizam. 2007;54(2):58-62. Croatian. PMID: 18351141.
- Gonski K, Cohn R, Widger J, et al. Utility of bronchoscopy in immunocompromised paediatric patients: Systematic review. Paediatr Respir Rev 2020;34:24–34. doi:10.1016/j.prrv.2020.02.003
- Eroglu‐Ertugrul NG, Yalcin E, Oguz B, et al. The value of flexible bronchoscopy in pulmonary infections of immunosuppressed children. Clin Respir J 2020;14:78–84. doi:10.1111/crj.13103
- Özkoç S, Bayram Deli̇Baş S. Investigation of Pneumocystis jirovecii Pneumonia and Colonization in Iatrogenically Immunosuppressed and Immunocompetent Patients. Mikrobiyol Bul 2015;49:221–30. doi:10.5578/mb.9344
- Lachant DJ, Croft DP, McGrane Minton H, et al. The clinical impact of pneumocystis and viral PCR testing on bronchoalveolar lavage in immunosuppressed patients. Respir Med 2018;145:35–40. doi:10.1016/j.rmed.2018.10.021
- Ramos JT, Romero CA, Belda S, et al. Clinical practice update of antifungal prophylaxis in immunocompromised children. Rev Espanola Quimioter Publicacion Of Soc Espanola Quimioter 2019;32:410–25.
- Tragiannidis A, Kyriakidis I, Zündorf I, et al. Invasive fungal infections in pediatric patients treated with tumor necrosis alpha (TNF-α) inhibitors. Mycoses 2017;60:222–9. doi:10.1111/myc.12576
- Plosa EJ, Esbenshade JC, Fuller MP, et al. Cytomegalovirus Infection. Pediatr Rev 2012;33:156–63. doi:10.1542/pir.33.4.156
- Adler SP, Marshall B. Cytomegalovirus Infections. ;:11.
- Vilibic-Cavlek T, Ljubin-Sternak S, Kos L, et al. The role of IgG avidity determination in diagnosis of Epstein-Barr virus infection in immunocompetent and immunocompromised patients. Acta Microbiol Immunol Hung 2011;58:351–7. doi:10.1556/amicr.58.2011.4.10
- Nowalk A, Green M. Epstein-Barr Virus. Microbiol Spectr 2016;4:4.3.47. doi:10.1128/microbiolspec.DMIH2-0011-2015
- Arduino PG, Porter SR. Herpes Simplex Virus Type 1 infection: overview on relevant clinico-pathological features*: HSV-1 literature review. J Oral Pathol Med 2007;37:107–21. doi:10.1111/j.1600-0714.2007.00586.x
- Sharma AP, Norozi K, Filler G, et al. Diagnosis of Pediatric Hypertension: European Society of Hypertension-recommended 24-hr vs. 24-hr-day-night Ambulatory Blood Pressure thresholds. ;:23.
- Sandau KE, Funk M, Auerbach A, et al. Update to Practice Standards for Electrocardiographic Monitoring in Hospital Settings: A Scientific Statement From the American Heart Association. Circulation 2017;136. doi:10.1161/CIR.0000000000000527
- Scrivo R, Perricone C, Altobelli A, et al. Dietary Habits Bursting into the Complex Pathogenesis of Autoimmune Diseases: The Emerging Role of Salt from Experimental and Clinical Studies. Nutrients 2019;11:1013. doi:10.3390/nu11051013
- Minihane AM, Vinoy S, Russell WR, et al. Low-grade inflammation, diet composition and health: current research evidence and its translation. Br J Nutr 2015;114:999–1012. doi:10.1017/S0007114515002093
- Sherman JM, Sood SK. Current challenges in the diagnosis and management of fever. Curr Opin Pediatr 2012;24:400–6. doi:10.1097/MOP.0b013e32835333e3
- ter Haar NM, Frenkel J. Treatment of hereditary autoinflammatory diseases. Curr Opin Rheumatol 2014;26:252–8. doi:10.1097/BOR.0000000000000059
- Levy DM, Imundo LF. Nonsteroidal Anti-Inflammatory Drugs: A survey of practices and concerns of pediatric medical and surgical specialists and a summary of available safety data. Pediatr Rheumatol 2010;8:7. doi:10.1186/1546-0096-8-7
- Guillaume-Czitrom S. Les anti-inflammatoires non stéroïdiens dans les rhumatismes inflammatoires chroniques de l’enfant [Non -steroidal anti-inflammatory drugs in chronic inflammatory arthritis in children]. La Lettre du Rhumatologue №379-380 — février-mars 2012.
- Litalien C., Jacqz-Aigrain E. Risks and benefits of nonsteroidal anti-inflammatory drugs in children //Paediatric drugs. – 2001. – Т. 3. – №. 11. – С. 817-858.
- Hollingworth P. The use of non-steroidal anti-inflammatory drugs in paediatric rheumatic diseases //Rheumatology. – 1993. – Т. 32. – №. 1. – С. 73-77.
- Gupta P, Sachdev HP. Safety of oral use of nimesulide in children: systematic review of randomized controlled trials. Indian Pediatr. 2003 Jun;40(6):518-31. PMID: 12824661.
- Jiménez Treviño S, Ramos Polo E. Tratamiento de los síndromes periódicos asociados a la criopirina (CAPS). Med Clínica 2011;136:29–33. doi:10.1016/S0025-7753(11)70006-9
- Pankow A, Feist E, Baumann U, et al. Was ist gesichert in der Therapie von autoinflammatorischen Fiebererkrankungen? Internist 2021;62:1280–9. doi:10.1007/s00108-021-01220-9
- Russo RAG, Melo-Gomes S, Lachmann HJ, et al. Efficacy and safety of canakinumab therapy in paediatric patients with cryopyrin-associated periodic syndrome: a single-centre, real-world experience. Rheumatology 2014;53:665–70. doi:10.1093/rheumatology/ket415
- Koné-Paut I, Galeotti C. Current treatment recommendations and considerations for cryopyrin-associated periodic syndrome. Expert Rev Clin Immunol 2015;11:1083–92. doi:10.1586/1744666X.2015.1077702
- Brogan PA, Hofer M, Kuemmerle‐Deschner JB, et al. Rapid and Sustained Long‐Term Efficacy and Safety of Canakinumab in Patients With Cryopyrin‐Associated Periodic Syndrome Ages Five Years and Younger. Arthritis Rheumatol 2019;71:1955–63. doi:10.1002/art.41004
- Kuemmerle-Deschner JB, Hachulla E, Cartwright R, et al. Two-year results from an open-label, multicentre, phase III study evaluating the safety and efficacy of canakinumab in patients with cryopyrin-associated periodic syndrome across different severity phenotypes. Ann Rheum Dis 2011;70:2095–102. doi:10.1136/ard.2011.152728
- Imagawa T, Nishikomori R, Takada H, et al. Safety and efficacy of canakinumab in Japanese patients with phenotypes of cryopyrin-associated periodic syndrome as established in the first open-label, phase-3 pivotal study (24-week results). Clin Exp Rheumatol 2013;31:302–9.
- Yokota S, Imagawa T, Nishikomori R, et al. Long-term safety and efficacy of canakinumab in cryopyrin-associated periodic syndrome: results from an open-label, phase III pivotal study in Japanese patients. Clin Exp Rheumatol 2017;35 Suppl 108:19–26.
- Kuemmerle-Deschner JB, Gautam R, George AT, et al. A systematic literature review of efficacy, effectiveness and safety of biologic therapies for treatment of familial Mediterranean fever. Rheumatology 2020;59:2711–24. doi:10.1093/rheumatology/keaa205
- Piram M, Koné-Paut I, Lachmann HJ, et al. Validation of the Auto-Inflammatory Diseases Activity Index (AIDAI) for hereditary recurrent fever syndromes. Ann Rheum Dis 2014;73:2168–73. doi:10.1136/annrheumdis-2013-203666
- ter Haar NM, Annink KV, Al-Mayouf SM, et al. Development of the autoinflammatory disease damage index (ADDI). Ann Rheum Dis 2017;76:821–30. doi:10.1136/annrheumdis-2016-210092
- Grom AA, Horne A, De Benedetti F. Macrophage activation syndrome in the era of biologic therapy. Nat Rev Rheumatol 2016;12:259–68. doi:10.1038/nrrheum.2015.179
- Henter J-I. Treatment of hemophagocytic lymphohistiocytosis with HLH-94 immunochemotherapy and bone marrow transplantation. Blood 2002;100:2367–73. doi:10.1182/blood-2002-01-0172
- I.A.Kriulin IAK, Kriulin IA, National Medical Research Center for Children’s Health, Moscow, Russian Federation, et al. Hemophagocytic lymphohistiocytosis: mechanisms of development, clinical manifestations, and treatments. Vopr Prakt Pediatr 2021;16:94–102. doi:10.20953/1817-7646-2021-6-94-102
- Bagri NK, Gupta L, Sen ES, et al. Macrophage Activation Syndrome in Children: Diagnosis and Management. Indian Pediatr 2021;58:1155–61. doi:10.1007/s13312-021-2399-8
- Stephan J. L. et al. Reactive haemophagocytic syndrome in children with inflammatory disorders. A retrospective study of 24 patients //Rheumatology. – 2001. – Т. 40. – №. 11. – С. 1285-1292.
- Aizawa-Yashiro T, Oki E, Tsuruga K, et al. Intravenous immunoglobulin therapy leading to dramatic improvement in a patient with systemic juvenile idiopathic arthritis and severe pericarditis resistant to steroid pulse therapy. Rheumatol Int 2012;32:1359–61. doi:10.1007/s00296-010-1413-6
- Georgiadou S, Gatselis NK, Stefos A, et al. Efficient management of secondary haemophagocytic lymphohistiocytosis with intravenous steroids and γ-immunoglobulin infusions. World J Clin Cases 2019;7:3394–406. doi:10.12998/wjcc.v7.i21.3394
- Roifman CM. Use of intravenous immune globulin in the therapy of children with rheumatological diseases. J Clin Immunol 1995;15:S42–51. doi:10.1007/BF01540893
- Sen E. S., Clarke S. L. N., Ramanan A. V. Macrophage activation syndrome //The Indian Journal of Pediatrics. – 2016. – Т. 83. – №. 3. – С. 248-253.
- La Rosée P, Horne A, Hines M, et al. Recommendations for the management of hemophagocytic lymphohistiocytosis in adults. Blood 2019;133:2465–77. doi:10.1182/blood.2018894618
- Chellapandian D, Das R, Zelley K, et al. Treatment of Epstein Barr virus-induced haemophagocytic lymphohistiocytosis with rituximab-containing chemo-immunotherapeutic regimens. Br J Haematol 2013;162:376–82. doi:10.1111/bjh.12386
- Siberry GK, Abzug MJ, Nachman S, et al. Guidelines for the Prevention and Treatment of Opportunistic Infections in HIV-Exposed and HIV-Infected Children: Recommendations from the National Institutes of Health, Centers for Disease Control and Prevention, the HIV Medicine Association of the Infectious Diseases Society of America, the Pediatric Infectious Diseases Society, and the American Academy of Pediatrics. Pediatr Infect Dis J 2013;32:i. doi:10.1097/01.inf.0000437856.09540.11
- Green H, Paul M, Vidal L, et al. Prophylaxis of Pneumocystis Pneumonia in Immunocompromised Non-HIV-Infected Patients: Systematic Review and Meta-analysis of Randomized Controlled Trials. Mayo Clin Proc 2007;82:1052–9. doi:10.4065/82.9.1052
- Abe Y, Fujibayashi K, Nishizaki Y, et al. Conventional-dose Versus Half-dose Sulfamethoxazole-trimethoprim for the Prophylaxis of Pneumocystis Pneumonia in Patients with Systemic Rheumatic Disease: A Non-blind, Randomized Controlled Trial. 2019. doi:10.18926/AMO/56464
- Ghembaza A, Vautier M, Cacoub P, et al. Risk Factors and Prevention of Pneumocystis jirovecii Pneumonia in Patients With Autoimmune and Inflammatory Diseases. Chest 2020;158:2323–32. doi:10.1016/j.chest.2020.05.558
- Jiang X, Mei X, Feng D, et al. Prophylaxis and Treatment of Pneumocystis jiroveci Pneumonia in Lymphoma Patients Subjected to Rituximab-Contained Therapy: A Systemic Review and Meta-Analysis. PLOS ONE 2015;10:e0122171. doi:10.1371/journal.pone.0122171
- Kitazawa T, Seo K, Yoshino Y, et al. Efficacies of atovaquone, pentamidine, and trimethoprim/sulfamethoxazole for the prevention of Pneumocystis jirovecii pneumonia in patients with connective tissue diseases. J Infect Chemother 2019;25:351–4. doi:10.1016/j.jiac.2019.01.005
- Park JW, Curtis JR, Kim MJ, et al. Pneumocystis pneumonia in patients with rheumatic diseases receiving prolonged, non-high-dose steroids—clinical implication of primary prophylaxis using trimethoprim–sulfamethoxazole. Arthritis Res Ther 2019;21:207. doi:10.1186/s13075-019-1996-6
- What’s New Adult and Adolescent Opportunistic Infection. AIDSinfo. https://aidsinfo.nih.gov/guidelines/html/4/adult-and-adolescent-opportunistic-infection/392/whats-new (accessed 14 Apr 2020).
- Henter J-I, Horne A, Aricó M, et al. HLH-2004: Diagnostic and therapeutic guidelines for hemophagocytic lymphohistiocytosis. Pediatr Blood Cancer 2007;48:124–31. doi:10.1002/pbc.21039
- Kim BJ, Kim YH, Han JH, Lee SY, Carandang M, Lee DH, Lee S, Choi BY. Outcome of Cochlear Implantation in NLRP3-related Autoinflammatory Inner Ear Disorders. Otol Neurotol. 2021 Feb 1;42(2):e168-e171. doi: 10.1097/MAO.0000000000002933. PMID: 33156237.
- Heijstek MW, Ott de Bruin LM, Bijl M, et al. EULAR recommendations for vaccination in paediatric patients with rheumatic diseases. Ann Rheum Dis 2011;70:1704–12. doi:10.1136/ard.2011.150193
- Yilmaz D., Ritchey A. K. Severe neutropenia in children: a single institutional experience //Journal of Pediatric Hematology/Oncology. – 2007. – Т. 29. – №. 8. – С. 513-518.
- Алексеева Е., Валиева С., Бзарова Т., Семикина Е., Исаева К., Лисицин А., Денисова Р., Чистякова Е., Слепцова Т., Митенко Е. Эффективность и безопасность отечественного рекомбинантного человеческого гранулоцитарного колониестимулирующего фактора при нейтропениях, развивающихся на фоне анти-в клеточной и иммуносупрессивной терапии у больных ювенильным ревматоидным артритом. Вопросы современной педиатрии. 2010;9(4):94-100.
- Dale DC, Crawford J, Klippel Z, et al. A systematic literature review of the efficacy, effectiveness, and safety of filgrastim. Support Care Cancer 2018;26:7–20. doi:10.1007/s00520-017-3854-x
- Garcia-Lloret M, McGhee S, Chatila TA. Immunoglobulin Replacement Therapy in Children. Immunol Allergy Clin North Am 2008;28:833–49. doi:10.1016/j.iac.2008.07.001
- Захарова И.Н., Османов И.М., Творогова Т.М., Горяйнова А.Н., Дмитриева Ю.А., Воробьева А.С., Короид Н.В. Длительная лихорадка у ребенка: в чем причина, как обследовать, лечить или не лечить? Медицинский совет. 2020;(10):151–162. doi: 10.21518/2079-701X-2020-10-151-162.
- El-Nawawy A, El-Kinany H, Hamdy El-Sayed M, et al. Intravenous Polyclonal Immunoglobulin Administration to Sepsis Syndrome Patients: A Prospective Study in a Pediatric Intensive Care Unit. J Trop Pediatr 2005;51:271–8. doi:10.1093/tropej/fmi011
- Rao S, Abzug MJ, Carosone-Link P, et al. Intravenous Acyclovir and Renal Dysfunction in Children: A Matched Case Control Study. J Pediatr 2015;166:1462-1468.e4. doi:10.1016/j.jpeds.2015.01.023
- Whitley RJ. Herpes simplex virus in children. Curr Treat Options Neurol 2002;4:231–7. doi:10.1007/s11940-002-0040-2
- Antiviral Drugs in Children and Adolescents. Pediatr Infect Dis 2020;1:123–8. doi:10.5005/jp-journals-10081-1221
- Leuvenink R, Aeschlimann F, Baer W, et al. Clinical course and therapeutic approach to varicella zoster virus infection in children with rheumatic autoimmune diseases under immunosuppression. Pediatr Rheumatol 2016;14:34. doi:10.1186/s12969-016-0095-3
- Zhang S, Zhu Y, Jin Y, et al. Difference between Acyclovir and Ganciclovir in the Treatment of Children with Epstein–Barr Virus-Associated Infectious Mononucleosis. Evid Based Complement Alternat Med 2021;2021:1–6. doi:10.1155/2021/8996934
- McDiarmid SV, Jordan S, Lee GS, et al. PREVENTION AND PREEMPTIVE THERAPY OF POSTTRANSPLANT LYMPHOPROLIFERATIVE DISEASE IN PEDIATRIC LIVER RECIPIENTS1: Transplantation 1998;66:1604–11. doi:10.1097/00007890-199812270-00006
- Eisenstein EM, Wolf DG. Cytomegalovirus infection in pediatric rheumatic diseases: a review. Pediatr Rheumatol 2010;8:17. doi:10.1186/1546-0096-8-17
- Whyte LA, Al-Araji RA, McLoughlin LM. Guidelines for the management of acute gastroenteritis in children in Europe. Arch Dis Child — Educ Pract Ed 2015;100:308–12. doi:10.1136/archdischild-2014-307253
- Bockem�hl J, Roggentin P. Enterale Yersiniosen: Klinische Bedeutung, Epidemiologie, Diagnostik und Pvention. Bundesgesundheitsblatt — Gesundheitsforschung — Gesundheitsschutz 2004;47. doi:10.1007/s00103-004-0865-9
- Jones NL, Koletzko S, Goodman K, et al. Joint ESPGHAN/NASPGHAN Guidelines for the Management of Helicobacter pylori in Children and Adolescents (Update 2016). J Pediatr Gastroenterol Nutr 2017;64:991–1003. doi:10.1097/MPG.0000000000001594
- Pneumonia in Immunocompromised Patients: Overview, Causes of Pneumonia, HIV/AIDS. Published Online First: 23 March 2020.https://emedicine.medscape.com/article/807846-overview#a11.. (accessed 14 Apr 2020).
- Weyant RB, Kabbani D, Doucette K, et al. Pneumocystis jirovecii: a review with a focus on prevention and treatment. Expert Opin Pharmacother 2021;22:1579–92. doi:10.1080/14656566.2021.1915989
- Buckley L, Guyatt G, Fink HA, et al. 2017 American College of Rheumatology Guideline for the Prevention and Treatment of Glucocorticoid-Induced Osteoporosis: ACR GUIDELINE FOR GLUCOCORTICOID-INDUCED OSTEOPOROSIS PREVENTION AND TREATMENT. Arthritis Rheumatol 2017;69:1521–37. doi:10.1002/art.40137
- Galindo-Zavala R, Bou-Torrent R, Magallares-López B, et al. Expert panel consensus recommendations for diagnosis and treatment of secondary osteoporosis in children. Pediatr Rheumatol 2020;18:20. doi:10.1186/s12969-020-0411-9
- Zhang Y, Milojevic D. Protecting Bone Health in Pediatric Rheumatic Diseases: Pharmacological Considerations. Pediatr Drugs 2017;19:193–211. doi:10.1007/s40272-017-0219-3
- Kutilek S, Plasilova I, Langer J. Ibandronate in the treatment of pediatric osteoporosis. Bone Abstr Published Online First: 9 June 2015. doi:10.1530/boneabs.4.P80
- Conklin AI, Hong J. Obesity prevention in corticosteroid‐treated patients: Use and effectiveness of strategies for weight management. Clin Obes 2019;9. doi:10.1111/cob.12312
- Kazem Y, Zarouk WA, Hamed K, et al. The Effect of Anti-inflammatory Diet and Vitamin D Supplementation on the Amelioration of the Clinical Status and Cognitive functions of Familial Mediterranean Fever Patients. Kobe J Med Sci 2021;66:E159–65.
- Hansmann S, Lainka E, Horneff G, et al. Consensus protocols for the diagnosis and management of the hereditary autoinflammatory syndromes CAPS, TRAPS and MKD/HIDS: a German PRO-KIND initiative. Pediatr Rheumatol 2020;18:17. doi:10.1186/s12969-020-0409-3
- Piram M, Frenkel J, Gattorno M, et al. A preliminary score for the assessment of disease activity in hereditary recurrent fevers: results from the AIDAI (Auto-Inflammatory Diseases Activity Index) Consensus Conference. Ann Rheum Dis 2011;70:309–14. doi:10.1136/ard.2010.132613
- Koç R, Sönmez HE, Çakan M, et al. Drug reactions in children with rheumatic diseases receiving parenteral therapies: 9 years’ experience of a tertiary pediatric rheumatology center. Rheumatol Int 2020;40:771–6. doi:10.1007/s00296-019-04498-z
- Puxeddu I, Giori L, Rocchi V, et al. Hypersensitivity reactions during treatment with infliximab, etanercept, and adalimumab. Ann Allergy Asthma Immunol 2012;108:123–4. doi:10.1016/j.anai.2011.11.004
- Mulders-Manders CM, Kanters TA, van Daele PLA, et al. Decreased quality of life and societal impact of cryopyrin-associated periodic syndrome treated with canakinumab: a questionnaire based cohort study. Orphanet J Rare Dis 2018;13:59. doi:10.1186/s13023-018-0799-1
- Kuemmerle-Deschner JB, Hofer F, Endres T, et al. Real-life effectiveness of canakinumab in cryopyrin-associated periodic syndrome. Rheumatology 2016;55:689–96. doi:10.1093/rheumatology/kev416
- Marsaud C, Marie I, Koné-Paut I. Longterm Followup of Quality of Life in Patients with Cryopyrin-associated Periodic Syndrome Treated with Canakinumab, an Anti-interleukin 1β Monoclonal Antibody. J Rheumatol 2014;41:1721–2. doi:10.3899/jrheum.131291
